機器人輔助腹腔鏡與標準腹腔鏡治療局限性前列腺癌的療效對比
強濟斌 黃曉菲 吳志強 張慶衛 陳鑫
前列腺癌(prostate cancer,PCa)是一個關乎男性健康狀況的主要疾病之一,已躍居老年男性惡性腫瘤第二位,僅次于肺癌,病死率位居男性惡性腫瘤第五[1],PCa的發病率和病死率存在人種和地域差異,在歐美等發達國家,PCa是老年男性泌尿生殖系統發病率和病死率最高的惡性腫瘤[2]。近年來,我國前列腺癌發病率也有逐年增加和年輕化的趨勢,在年齡>70歲的老年男性中,前列腺癌已成為嚴重影響男性健康的惡性腫瘤[3]。前列腺癌的早期診斷、早期治療是決定其預后的主要因素[4]。對于局限性前列腺癌行根治性前列腺切除術(radical prostatectomy,RP)能夠獲得長期的預后效果,也是唯一能夠治愈該病的治療方案[5]。隨著醫療設備的不斷發展,根治性前列腺切除術經歷了由開放手術(retropubic radical prostatectomy,RRP)、腹腔鏡手術(laparoscopic radical prostatectomy,LSRP)到機器人輔助腹腔鏡手術(robot-assisted radical prostatectomy,RARP)的過程。在歐美國家,RARP已基本成為根治性前列腺切除術的“金標準”[6]。隨著我國RARP技術的不斷成熟,人們越來越多的關注手術療效、術后尿控和性功能恢復情況,因其直接影響患者的生存質量。本研究主要探討我院機器人輔助腹腔鏡與標準腹腔鏡治療對局限性PCa的有效性和術后綜合情況對比,旨在為臨床實踐工作提供指導性建議。
1 資料與方法
1.1 一般資料
查閱我院2016年10月—2019年12月收治的328例PCa患者的病歷資料,統計每位患者年齡、前列腺體積、Gleason評分、術前TNM分期、體質量指數(body mass index,BMI)、國際勃起功能指數(international index of erectile function,IIEF-5)。納入標準:所有患者術前均完善前列腺特異性抗原(prostate specific antigen,PSA)、前列腺核磁及前列腺穿刺活檢,病理確診為前列腺癌,局限性PCa為T1~T3a,Gleason評分≤4+4=8分;無明顯心腦血管疾患等基礎疾病;術前無內分泌、化療及放射性治療。排除標準:TNM分期為T3b以上,Gleason評分>8分;多發骨轉移或內臟轉移者;存在有嚴重基礎疾病或其他臟器功能衰竭等手術禁忌證者。其中176例行LSRP為腹腔鏡組,152例行RARP為機器人組,本研究患者均知情同意,并且在我院醫學倫理委員會批準下進行。
1.2 方法
1.2.1 腹腔鏡組 全身麻醉后,患者取平臥位,術區消毒鋪無菌單,臺上留置F16號尿管,取臍下長約5 cm切口,依次切開皮膚、皮下組織,自制球囊擴張腹膜外操作空間,留置12 mm戳卡,放置鏡頭,直視下分別于臍下5 cm腹直肌旁留置兩個12 mm戳卡和5 mm輔助戳卡,超聲刀充分游離Retzius間隙,顯露陰莖背深靜脈復合體(dorsal vascular complex,DVC)及膀胱頸部與前列腺交界,縫扎DVC,切開膀胱頸及前列腺兩側側韌帶,直至完整切除雙側精囊,前列腺背側深達迪氏筋膜,組織剪銳性切除前列腺尖部與尿道內括約肌,將前列腺完整切除后,膀胱頸與尿道用1/2弧1-0倒刺線吻合,更換F20號尿管,留置盆腔引流管,取出標本,關閉切口,術畢。
1.2.2 機器人組 術前準備同腹腔鏡組,取頭低腳高體位,于臍上正中兩橫指處縱性長約1 cm切口,留置氣腹針,建立人工氣腹,隨后插入12 mm戳卡作為鏡頭臂通道,置入鏡頭,直視下于平臍水平兩側約8~10 cm處放置8 mm戳卡,右側為機器人1號臂通道,左側為2號臂通道,距2號臂約8~10 cm處建立12 mm戳卡為輔助通道,1號臂放置單極剪,2號臂放置馬里蘭,3號臂放置抓鉗,3號臂提起膀胱頂部腹膜顯露道格拉斯窩,用雙極剪橫向切開前列腺背側腹膜,直至顯露雙側精囊,將精囊與輸精管充分游離,雙極剪切斷臍正中韌帶,逐漸向深面進入Retzius間隙,顯露DVC并給予縫扎,切開膀胱頸部直至與雙側精囊匯合,馬里蘭切除前列腺尖部與尿道內括約肌,將前列腺完整切除,吻合膀胱頸與尿道,余操作同腹腔鏡組。
1.3 觀察指標及評價標準
收集兩組患者術前、術中、術后相關指標及術后隨訪尿控和IIEF-5評分數據,重點關注尿控和性功能恢復情況,即刻尿控率=即刻尿控例數/總例數×100%,并通過電話告知患者術后1、3、6、12個月門診復查,評估尿控和IIEF-5評分,其中機器人組失訪18例,失訪率為11.8%,腹腔鏡組失訪29例,失訪率為16.4%,以1 d內使用尿墊數量<1片為術后獲得良好尿控[7]。
1.4 統計學分析
應用SPSS 20.0統計學軟件進行數據分析,滿足正態分布的計量資料數據均以(±s)表示,采用兩獨立樣本t檢驗,不滿足正態分布的資料以M(P25,P75)表示,采用非參數Mann-Whitney U檢驗,計數資料以率(%)表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組術前一般資料對比
兩組年齡、前列腺體積、BMI、PSA、Gleason評分、TNM分期、IIEF-5評分對比,差異無統計學意義(P>0.05),具有可比性,見表1。

表1 兩組術前一般資料對比
2.2 兩組手術情況對比
機器人組術中手術時間、術中出血量及尿道膀胱頸吻合時間均優于腹腔鏡組,差異有統計學意義(P<0.05),見表2。
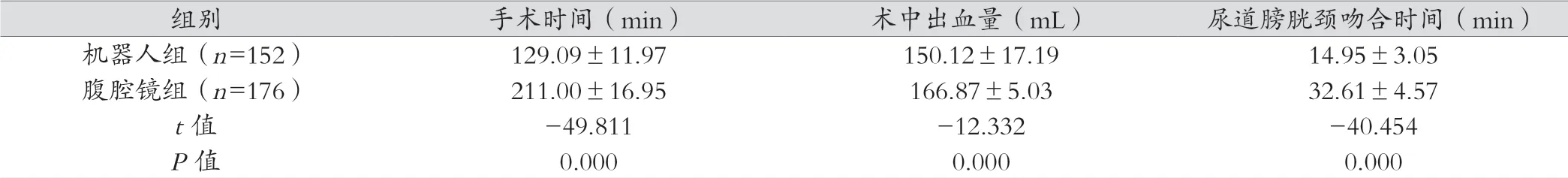
表2 兩組手術情況對比( x- ±s)
2.3 兩組術后情況及住院總費用對比
機器人組術后住院天數、留置尿管時間明顯短于腹腔鏡組,差異有統計學意義(P<0.05);機器人組術后進食時間晚于腹腔鏡組,住院總費用明顯高于腹腔鏡組,差異有統計學意義(P<0.05);兩組盆腔引流管拔出時間對比,差異無統計學意義(P>0.05),見表3。

表3 兩組術后情況及住院總費用對比
2.4 兩組尿控情況對比
機器人組即刻尿控、術后1、3個月尿控率均高于腹腔鏡組,差異有統計學意義(P<0.05),兩組術后6、12個月尿控率比較,差異無統計學意義(P>0.05),見表4。

表4 兩組尿控情況對比[例(%)]
2.5 兩組性功能對比
兩組術后3、6、12個月IIEF-5評分比較,差異無統計學意義(P>0.05),見表5。

表5 兩組性功能對比[例(%)]
3 討論
近年來,我國PCa發病率呈持續快速增長的趨勢,其發病率已超過膀胱腫瘤,位居泌尿系統惡性腫瘤第一位[8],其病因尚未明確,但公認的有內源性和外源性因素,其中內源性因素包括年齡、遺傳和人種,外源性因素包括雄雌激素比例失調、慢性炎癥、高脂飲食、微量元素攝入不足[9]。目前PCa的治療方案有保守治療、手術治療。對于局限性PCa,RP仍是治療的主要手段,本研究主要通過對比我院兩組患者手術相關資料、術后尿控及性功能恢復情況對兩種手術方式進行綜合評估,為臨床手術方案選擇提供參考。
RP術后尿控及性功能恢復可直接影響患者的術后生存質量,這是多數PCa患者拒絕手術的主要原因[10],本研究顯示,機器人組在手術時間、術中出血量及尿道膀胱頸吻合時間上較腹腔鏡組有明顯優勢,筆者認為主要因為機器人具有高清3D術野、更高的放大倍率、靈敏且震顫小的機械臂,這些優勢是腹腔鏡無法比擬的,機器人手術器械還具有仿真腕關節功能,其運動能力可為術中縫合提供優勢[11],Lai等[12]研究顯示,機器人組失血量較腹腔鏡組明顯降低,但兩者輸血率相似。此外機器人組術后住院天數、留置尿管時間均短于腹腔鏡組。但在恢復進食方面,機器人組晚于腹腔鏡組,因LSRP是經腹膜外操作,對腸道功能影響較小。國外文獻報道[13-14],氣腹壓的高低對肝腎功能有明顯影響,與腹膜外手術相比,經腹手術氣腹壓高,CO2蓄積量多,對肝腎功能影響較大,術后恢復時間較長。
尿失禁是RP的主要并發癥之一,本研究顯示機器人組在即刻尿控、術后1、3個月尿控率均高于腹腔鏡組,兩組術后6、12個月尿控率比較,差異無統計學意義。但國外關于尿控的報道不盡相同,Hashimoto等[15]研究顯示,RARP術后12個月尿控率為89%~100%,LSRP為80%~97%,RARP術后12個月尿控恢復要優于LSRP。Inkaya等[16]研究顯示,RARP和LSRP在長期尿控方面沒有區別。上述研究均缺乏短期尿控比較,本研究結果顯示,機器人組在短期尿控方面明顯優于腹腔鏡組。
性功能恢復是RP術后另一個值得關注的問題,這對IIEF-5評分較高的患者至關重要。本研究結果顯示,兩組患者術后性功能恢復情況無明顯差異,筆者認為此結論存在爭議,因為在我國,兩性話題比較敏感,許多患者對性功能評估存在抵觸情緒,同時此評分表主觀因素較強,這都是導致結果偏倚的原因。Marcu等[17]研究顯示,評分較高患者,其RARP術后12個月的性功能恢復率和恢復時間均優于LSRP。此外,影響勃起功能的因素還包括術前勃起狀態、年齡、神經保留技術、術者經驗、熱損傷等[18]。
住院總費用也是值得關注的問題,與LSRP相比,RARP成本約為4.1萬元,屬于自費項目,對于普通家庭來說,其負擔非常重,這是限制RARP開展的主要原因,有望在今后使RARP收費納入醫保,這樣既有利于手術開展,也能夠使患者獲益。
本研究局限主要在于,我院開展RARP較晚,手術適應證局限于局限性PCa患者,因患者TNM分期早和年齡大,故均未行淋巴結清掃和保神經治療,希望在今后進一步改進,能夠更好地對性功能進行客觀評價和遠期預后分析。
綜上,在局限性PCa治療中,RARP較LSRP有明顯優勢,限制其開展的主要原因是費用較高。

