血清神經元特異性烯醇化酶、S100β蛋白、腦紅蛋白對早產兒腦白質損傷的診斷價值
李曉菲
在近年來對我國女性孕產情況的調查中,發現在分娩總數中,早產例數占15%左右[1]。早產兒的身體素質對比正常的新生兒更差,特別是在顱腦的發育方面,早產兒更容易出現的腦損傷,給早產兒的健康成長以及生命安全帶來了嚴重的負面影響[2]。因此,針對早產兒腦損傷問題,專科醫生需要積極研究如何減少腦損傷給早產兒造成的智力發育等方面的障礙問題,提升早產兒生存率以及未來的生活質量[3,4]。當前的研究階段,對新生兒的腦損傷進行診斷排查,主要的診斷方式包括顱腦B超、CT和MRI等。CT和MRI檢查方式,劣勢在于輻射量較大,對兒童身體造成傷害。使用顱腦B超或影像學檢查,觀察范圍的受限較大[5]。而通過對血清神經元特異性烯醇化酶(NSE)、S100鈣結合蛋白β(S100β)蛋白、腦紅蛋白值的檢測,可以明確早產兒的腦損傷情況,對早產兒的身體不會造成傷害[6,7]。為此現對血清NSE、S100β蛋白、腦紅蛋白對早產兒腦白質損傷的臨床診斷價值進行分析,為對早產兒的早期腦損傷的診斷提供切實依據。
1 資料與方法
1.1 一般資料 收集2016年12月至2019年12月入住我科室的早產兒60例,作為本次研究對象。在出生72 h對所有早產兒進行顱腦B超或影像學檢查。顱腦B超或影像學檢查結果反映出現了顱內出血、局限性缺血缺氧、彌漫性腦水腫,可診斷為腦損傷。根據顱腦B超或影像學檢查結果,將60例早產兒分為腦損傷組(n=29)及非腦損傷組(n=31)。腦損傷組中,男18例,女11例;孕周34~29周,平均孕周(31.86±1.75)周。非腦損傷組中,其中男17例,女14例;孕周36~28周,平均孕周(33.12±2.51)周。2組早產兒的性別比、孕周等一般資料比較差異無統計學意義(P>0.05)。
1.2 納入與排除標準
1.2.1 納入標準:①新生兒的胎齡均在28~37周;②所有產婦知曉本次研究的方法、目的,簽署了知情同意書;③本次研究經倫理委員會批準。
1.2.2 排除標準:①母親患嚴重心血管疾病的早產兒;②母親有肝腎功能障礙的早產兒;③排除機械性損傷以及胎位異常的早產兒。
1.3 檢驗方法
1.3.1 標本采集:在早產兒出生24 h后,抽取靜脈血3~5 ml,放置于帶促凝的無菌管中,靜置30 min。血液凝固后,對血液樣本進行離心(離心半徑10 cm,時長為10 min,速率為3 000 r/min)。取得到的上清液,置于-20℃環境下冰凍保存。在抽血過程中,嚴格按照無菌規范操作。
1.3.2 檢測方法:采用電化學發光儀(羅氏E601),對血清NSE、S100β蛋白進行測定。采用酶聯免疫法檢測腦紅蛋白值。
1.4 觀察指標 (1)對2組血清NSE、S100β蛋白、腦紅蛋白值進行測定。(2)觀察血清NSE、S100β蛋白、腦紅蛋白值對腦損傷的診斷效果,包括靈敏度與特異度。(3)觀察血清NSE、S100β蛋白、腦紅蛋白值與腦損傷程度的相關性。
2 結果
2.1 2組血清NSE、S100β蛋白水平和腦紅蛋白比較 腦損傷組的血清NSE值、S100β蛋白水平和腦紅蛋白值明顯高于非腦損傷組(P<0.05)。見表1。

表1 2組血清NSE、S100β蛋白水平和腦紅蛋白水平比較
2.2 3種指標單獨與聯合診斷早產兒腦損傷的效能比較 3種指標聯合對早產兒腦損傷的診斷效能高于三種指標的單項診斷效能。見表2。
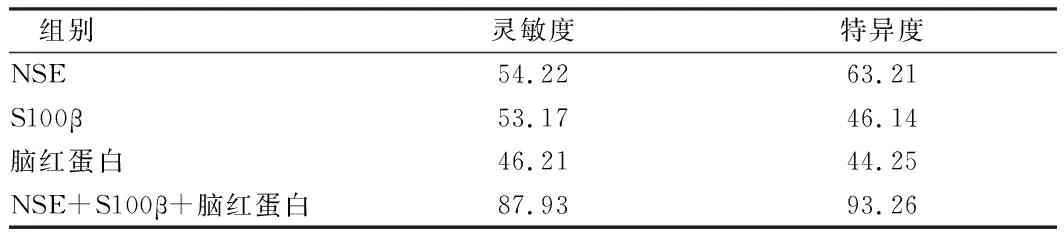
表2 3種指標單獨與聯合診斷早產兒腦損傷的效能比較 %
2.3 3種指標與早產兒腦白質損傷的相關性 血清NSE、S100β和腦紅蛋白測定值與早產兒的腦損傷程度呈正相關(P<0.05)。見表3。

表3 NSE、S100β和腦紅蛋白與腦損傷程度的相關性分析
3 討論
在現代神經影像學、發育生物學不斷發展的過程中,研究者對于早產兒腦損傷的相關研究取得了越來越多的進展,在對早產兒腦損傷的病因、病理及發病機制研究中,有了更深入的認識[8]。早產是造成新生兒死亡的最重要因素之一,早產兒的腦結構其他功能發育情況欠佳,且容易缺氧缺血、感染,出現嚴重的功能結構受損,身體發育會進一步出現偏差[9]。最終,早產兒的認知、運動將出現明顯的障礙。在臨床醫學發展過程中,針對早產兒腦損傷的檢查,主要是采用影像學檢查的方式,通過對振幅的觀察,并整合腦電圖結果,可以起到對新生兒早期的腦損傷進行診斷[10]。顱腦B超檢查,在診斷早產兒的腦白質損傷中,具有操作簡便、經濟支出較低、輻射低的優勢。特別是后來發展出的床旁顱腦B超檢查,能夠直接反映出患兒腦白質損傷情況的動態圖像,提升了腦白質損傷檢測的有效性。但是動態監測后需要更高操作技術、更高讀片能力的醫生來完成,可能不利于該檢測技術的臨床推廣應用。此外該檢測方式要想取得較為精準的結果,需要透過患兒的囟門操作,如果患兒囟門的面積較小,則會給檢查帶來一定的不便。受到視野盲區的影響,檢測容易出現漏診問題。
另外還有顱腦核磁共振檢查,能夠有效可定性和定量地評價腦白質的髓鞘化,還可用于腦功能和代謝的評價。 對微小性非囊性腦白質損傷的評價明顯優于超聲學方法,目前臨床將顱腦核磁共振檢查作為腦損傷診斷以及不良神經發育結局預測的重要方法。事實上患兒腦白質的損傷是一個逐漸加深的過程,腦損傷的程度并不是一成不變的。病程逐漸加深,顱腦核磁共振檢查結果的精準性將受到嚴重不良影響,容易出現假陰性的問題。振幅整合腦電圖(aEEG) 在檢測新生兒腦損傷中具有操作方便、可在床旁操作、結果容易讀取等優勢。該檢測技術在國外臨床檢測中已得到初步應用,但國內對其研究內容較少,應用范圍也不夠廣。有研究發現對患兒采用振幅整合腦電圖的檢測方式診斷腦白質損傷,檢測過程受到大功率電源和其他電器設備的干擾較大。對處于重癥監護病房的患兒而言,周圍監護儀及呼吸機等設備眾多,振幅整合腦電圖檢測的有效性無法得到保障。由上述內容可以發現,傳統的對新生兒腦白質損傷的檢查方式受到一定外在條件的限制,并不適用于所有情況下的早產兒腦損傷診斷。
而采取血生化檢查的方式,可以明確得出可以反眏腦損傷程度的生化指標,起到輔助檢查的作用。NSE和 S100蛋白、腦紅蛋白是目前常用的腦損傷生化標志物。重點檢測這三項指標對于早產兒早期腦損傷的發現和干預具有突出效果,有利于提升早產兒的生存率以及未來的生活質量。但上述的三項標志物的特異性不高,腦梗死、腦膜炎、多發性硬化、顱內出血等其他神經系統疾病,通過各自不同的發病機制都可能導致這三種標志物的升高。另外,這三項標志物在檢測方法、標準值的設定、血液濃度會在病程變化的過程、采血時間的變化等方面受到的影響,仍需要進一步研究明確。
血清NSE主要存在于大腦神經元及神經內分泌細胞中。其在大腦神經元、神經內分泌細胞中的含量,是它在神經內皮來源細胞、非神經組織細胞中含量的上百倍之多。血清NSE是相關研究領域公認的僅存在于神經元內及神經元分泌細胞胞質中的一種酸性可溶性蛋白,可以作為檢測神經元受損的一項敏感標記物。血清NSE在早產兒出現腦部缺氧癥狀時,會從胞質中進入腦脊液,再通過血腦屏障進入人體血液循環中,由此可以通過測定血液中的NSE含量,來有效判斷早產兒的腦內神經元是否出現損傷或壞死及壞死的程度如何。本研究中,對2組血清NSE進行測定,發現腦損傷組的血清NSE值明顯高于非腦損傷組(P<0.05)。在孫鳳杰等[11]研究中,發現在腦細胞受損時,血清NSE含量與腦損傷程度呈正相關,與本研究結果一致,早產新生兒的血清NSE水平高于足月新生兒,腦損傷新生兒的血清NSE水平高于健康新生兒。
S100β蛋白是一種酸性鈣蛋白,在神經膠質細胞、星形細胞、少突膠質細胞等中,S100β蛋白作為高濃度鈣結合蛋白而存在。S100β具有兩面性,在濃度較低的情況下,S100β蛋白對人體的營養功能較高。當S100β蛋白的濃度升至較高水平時,則對人體會造成神經毒性效果。本次研究結果反映腦損傷組S100β蛋白水平明顯高于非腦損傷組(P<0.05)。在李宏穎等[12]研究中發現出現腦損傷的早產兒,其S100β蛋白明顯高于非腦損傷的早產兒。表明在對新生兒腦損傷的早期診斷和損傷程度的判斷中,S100β蛋白可以成為診斷的特異指標之一。
腦紅蛋白對氧具有高度的親和性,與肌紅蛋白、血紅蛋白均屬于攜氧球蛋白,主要在腦組織中表達,可特異性向腦組織供氧。腦紅蛋白將參與到中樞系統的氧傳輸過程中,當腦處于缺氧缺血狀態時,腦紅蛋白表達增加,對腦缺血、缺氧具有重要的保護作用[13]。在腦供血、供氧正常的情況下,腦紅蛋白在腦脊液和血清中的含量較低。在姚妹[14]的研究中,發現當腦組織受損時,血腦脊液屏障的通透性得到增加,大分子蛋白泄露,腦紅蛋白在腦脊液、血清中的含量增高。本研究也說明其水平升高可以反應腦損傷的水平。本次研究中,腦損傷組的血清S100β蛋白、NSE及NGβ水平,均明顯高于對照組(P<0.05)。血清NSE、S100β蛋白、腦紅蛋白值與腦損傷呈線性正相關。綜上所述,血清NSE、S100β蛋白、腦紅蛋白值的測定,可以判斷神經細胞是否損傷,評定神經細胞的受損程度。可以對于診斷早產兒腦白質損傷具有較高的臨床應用價值。

