凝血功能聯合CPIS評分對顱腦損傷患者傷情嚴重程度及預后分析
陸 榮 張 琳
安徽醫科大學第三附屬醫院重癥醫學科,安徽省合肥市 230000
顱腦損傷是指患者的頭部受到外傷后出現腦組織損傷及神經功能的紊亂[1]。全球顱腦損傷的發病率仍然呈上升趨勢,且致殘、致死率的改善并不顯著[2]。一直以來,有眾多學者對腦損傷患者的預后進行研究,發現患者的年齡,格拉斯哥昏迷(GCS)評分,瞳孔反射以及實驗室指標等各種因素都可以評估患者的預后[3]。本文通過回顧2019年6月—2021年6月我院ICU收治的64例急性顱腦損傷患者的一般臨床資料、凝血功能指標和肺部感染(CPIS)評分,探討凝血功能及CPIS評分對腦損傷術后入住ICU患者傷情嚴重程度及預后的影響,報道如下。
1 資料與方法
1.1 一般資料 選擇2019年6月—2021年6月我院ICU收治的顱腦損傷術后患者64例,其中男45例,女19例,年齡16~82歲;閉合性損傷39例,開放型損傷25例;交通事故傷41例,墜落傷15例,其他8例。
1.2 納入及排除標準 納入標準:(1)患者頭部外傷史明確;(2)患者在受傷4h內入院;(3)無特別嚴重的復合型損傷;(4)接受手術治療者。排除標準:(1)嚴重心肺功能不全患者;(2)GCS評分>12分的患者;(3)既往有嚴重腦卒中、肝臟及血液系統疾病者。本研究經本院倫理委員會批準,所有入組患者均簽署知情同意書。
1.3 凝血功能檢測及肺部感染評分 患者入科后采集靜脈血進行凝血功能及血常規檢測,凝血功能指標包括凝血酶原時間(PT,延長或縮短3s為異常)、部分凝血活酶時間(APTT,延長或縮短10s為異常),纖維蛋白原(FIB)、D-二聚體和血小板不在正常參考范圍內為異常。排除術后麻醉影響,入住1d后進行GCS評分,并進行分型:中型(9~12分)、重型(3~8分)。入住2周后進行臨床肺部感染評分。
1.4 治療與預后評估 患者入組均參考成人顱腦損傷治療指南進行規范治療。根據入室30d后是否存活判斷預后。
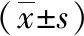
2 結果
2.1 中、重型顱腦損傷患者中存活組和死亡組一般臨床資料比較 按照入住ICU 30d后患者的存活情況分為存活組及死亡組。數據顯示兩組患者的年齡、受傷類型、GCS評分以及低血壓因素組間相比差異有統計學意義(P<0.05)。見表1。

表1 存活組和死亡組一般臨床資料比較
2.2 患者顱腦損傷嚴重程度與凝血功能的關系 數據顯示中型組與重型組的PT及D-二聚體水平相比差異具有統計學意義(P<0.05)。見表2。

表2 顱腦損傷嚴重程度與患者的凝血功能關系
2.3 患者顱腦損傷嚴重程度與CPIS評分的關系 22例中型顱腦損傷患者中,有17例CPIS評分在0~5分,5例在6~12分,而在42例重型顱腦損傷患者中,有10例CPIS評分在0~5分,32例在6~12分(χ2=16.96,P<0.05)。CPIS評分與GCS評分的擬合曲線圖可以看出,兩者呈負相關關系,當GCS評分低于6~7分時,CPIS評分呈明顯上升趨勢。見圖1。

圖1 CPIS評分與GCS評分的平滑曲線擬合圖
2.4 中、重型顱腦損傷患者中存活組和死亡組凝血功能、CPIS比較 存活組與死亡組的各項凝血功能指標及CPIS評分比較差異均具有統計學意義(P<0.05)。見表3。

表3 存活組和死亡組凝血功能、CPIS比較
2.5 顱腦損傷術后患者D-二聚體和肺部感染評分的Pearson相關分析 Pearson相關性分析表明,顱腦損傷術后患者入院時D-二聚體值越高,患者的CPIS評分就越高,兩者呈正相關性(r=0.965,P<0.05)。
3 討論
隨著交通越來越發達,意外事優質產品的頻發,顱腦損傷已經成為臨床上常見的疾病。隨著當今醫學診療技術提高,顱腦損傷患者的預防和治療也有了突飛猛進的進展,但是其死亡率和致殘率仍然處于各大疾病的前列[3],故需要更加深入及徹底分析中、重度顱腦損傷患者出現早期死亡相關因素。
3.1 急性顱腦損傷患者病情嚴重程度及預后與凝血功能的相關性分析 顱腦損傷后的患者容易并發凝血功能障礙,其概率約為35%[4]。主要表現為DIC、繼發出血傾向、血液高凝狀態等。本文結果顯示、重型顱腦損傷患者的PT、D-二聚體含量均較正常值延長或升高,兩組間相比差異有統計學意義,表明凝血功能異常與患者顱腦損傷嚴重程度可能有關[5-6]。同樣對存活組與死亡組的凝血功能進行比較發現,組間PT值、APTT值、FIB值、D-二聚體含量及血小板計數差異均具有統計學意義。其中兩組D-二聚體含量均不在正常范圍內,且D-二聚體含量越高,預后越差。兩組其他凝血指標雖大致在正常值內,但數值的高低也會影響患者的預后情況。急性顱腦損傷的患者因腦實質的損傷導致腦組織大量的外源性凝血因子釋放入血,激活外源性凝血系統[5]。腦內血管內皮細胞受損時會消耗大量凝血因子,機體由低凝狀態轉為高凝狀態,凝血途徑被激活,導致纖維蛋白沉積,出現血漿FIB水平降低。另外在缺血再灌注后,機體長期缺氧及酸中毒可以影響凝血功能,而酸中毒本身會使靜脈收縮,嚴重的酸中毒可使動脈舒張。腦損傷患者體內大量的組織因子釋放,凝血反應激活,凝血因子被不斷消耗,凝血酶不斷形成,繼而導致PT及APTT相應延長,損傷程度越嚴重,凝血因子被消耗越多,進一步加重凝血功能的異常。D-二聚體作為纖維蛋白降解產物,當凝血功能激活時,體內會處于高凝狀態和繼發性的纖維蛋白溶解亢進,故血漿D-二聚體含量升高時表明機體血管內有活化的血栓形成及纖維溶解活動。在急性顱腦損傷早期時D-二聚體含量即有明顯升高,且隨著損傷程度越重,其數值會越高。
3.2 急性顱腦損傷患者傷情嚴重程度及預后與肺部感染評分的相關性分析 研究表明重癥顱腦損傷患者術后肺部感染的發生率高達20%~45%[7]。顱腦損傷患者免疫功能低下,多數需行氣管插管,患者呼吸功能減退,機體抗感染能力差,會進一步增加肺部感染風險。接受機械通氣的患者比未接受的患者發生醫院獲得性肺炎的危險更高,機械通氣每增加1d,肺部感染發生的危險增加1%~3%[8-9]。臨床肺部感染評分是通過生命體征、實驗室及影像學檢查、痰培養等多方面對其肺部感染情況進行評估。本文結果顯示,顱腦損傷術后入住ICU的患者的CPIS評分多在5分以上(57.81%),重型組顯著高于中型組(P<0.05)。死亡組的CPIS評分顯著大于存活組(P<0.05),肺部感染情況越重,預后越差。另外從GCS與CPIS的平滑擬合曲線可以看出當患者的GCS低于6~7分時,CPIS呈明顯上升趨勢,該類患者的肺部感染情況更加嚴重。因此加強對重癥顱腦損傷并發肺部感染的預防及治療改善預后具有重要的臨床意義[10]。
3.3 凝血功能與肺部感染評分的相關性分析 當患者的肺部感染情況較嚴重時可牽連到機體全身,甚至引發MODS,大量的促炎細胞因子被釋放,進而導致凝血功能發生紊亂[10]。Pearson相關分析示顱腦損傷術后患者入院時D-二聚體值越高,患者的CPIS評分就越高,兩者呈正相關性。D-二聚體作為體內一種纖維蛋白的降解產物,在發生肺部感染時,患者的凝血功能受損,數值會明顯增高,并且隨著感染的加重呈相關性的增高,故數值的高低一定程度上提示肺部感染的嚴重程度,對于顱腦損傷患者應加強該指標的檢測,對于患者后續的臨床用藥有指導作用。
總而言之,顱腦損傷術后入住ICU患者的凝血功能異常及CPIS評分高低對患者傷情嚴重程度及預后評估都有一定的參考價值,兩者之間也存在一定的關系。因此,主治醫生應該根據這些因素盡早對患者的病情進行評估,選擇合理正確的治療方案及預防并發癥的發生,對改善患者預后、提高生存率及人文關懷具有一定的意義。

