運脾化痰通竅方聯合中醫外治法治療兒童腺樣體肥大脾虛痰阻證的臨床觀察?
王明晶, 劉秀秀, 毛黎明, 李俊霞, 顧靜雯, 楊周劍, 姜之炎△ , 肖 臻△
(1.上海中醫藥大學附屬龍華醫院, 上海 200032;2.上海市嘉定區中醫醫院, 上海 201800;3.上海市奉賢區中醫院, 上海 201400;4.上海市第七人民醫院, 上海 200137;5.上海市浦東新區中醫院, 上海 201200)
腺樣體肥大(adenoid hypertrophy,AH)是兒科的常見疾病,由于炎癥反復刺激引起腺樣體病理性增生而成。本病好發于10歲以下兒童,近年來由于空氣污染、社會環境改變等多種因素影響,發病率有上升趨勢[1]。由于腺樣體的位置與耳、鼻、咽喉等部位毗鄰,肥大的腺樣體可引起鼻咽部阻塞,臨床以鼻塞、打鼾及張口呼吸為主要表現,亦可出現分泌性中耳炎、慢性鼻竇炎、支氣管炎、腺樣體面容等表現。若患兒夜間出現缺氧或因頻繁覺醒導致睡眠結構紊亂,也可引起阻塞性睡眠呼吸暫停低通氣綜合征,出現多種并發癥,嚴重影響患兒的生長發育。中醫藥治療本病具有獨特的優勢,臨床療效顯著且安全性高。本研究為多中心、前瞻性、隨機對照臨床研究,以運脾化痰通竅方聯合中醫外治法治療AH脾虛痰阻型患兒85例,臨床療效滿意,現報道如下。本研究通過上海中醫藥大學附屬龍華醫院倫理委員會審查(編號2017LCSY033)。
1 資料
1.1 一般資料
選取2017年1月至2019年8月在上海市龍華醫院、上海市嘉定區中醫醫院、上海市奉賢區中醫院、上海市第七人民醫院、上海市浦東新區中醫院收治的AH脾虛痰阻型患兒170例(每個中心各收集34例),均符合試驗標準。按照隨機數字表法分為治療組和對照組各85例。治療組中男49例,女36例,平均年齡(5.30±2.27)歲;對照組中男46例,女39例,平均年齡(5.42±2.16)歲,2組性別、年齡比較差異無統計學意義(P>0.05)。2組治療前主要癥狀積分比較,治療組平均積分(12.8±0.76)分,對照組平均積分(11.29±0.81)分,差異無統計學意義(P>0.05)。2組治療前A/N值比較,治療組A/N值(0.72±0.10)分,對照組A/N值(0.69±0.08)分,差異無統計學意義(P>0.05),具有可比性。
1.2 診斷標準
西醫腺樣體肥大診斷標準參照《實用小兒呼吸病學》中的診斷標準:患兒張口呼吸,鼻塞,有時可見“腺樣體面容”;前鼻鏡檢查時,充分收縮鼻腔黏膜后在鼻咽可見到紅色塊狀隆起,鼻腔內窺鏡檢查時在鼻咽頂部和后壁可見表面有縱行裂隙的分葉狀淋巴組織;X線鼻咽側位片及CT提示腺樣體增生肥大[2]。
1.3 中醫辨證標準
參照《中醫耳鼻咽喉科學》并結合臨床制定脾虛痰阻型腺樣體肥大的中醫辨證標準[3]。辨證主要癥狀:反復發作鼻塞、晨起流涕、張口呼吸,睡眠打鼾,神疲乏力,面色少華,納差,舌淡,苔薄白膩,脈細無力。
1.4 納入標準
符合西醫腺樣體肥大和中醫脾虛痰阻證診斷標準;患兒年齡3~14歲,男女不拘;患兒家屬簽署知情同意書。
1.5 排除標準
腺樣體Ⅳ度,嚴重影響睡眠者;有嚴重的鼻中隔偏曲者;由于肥胖、鼻息肉、上氣道肌肉緊張、喉部及氣管疾病等原因所致呼吸不暢者;伴有嚴重的肝腎疾病、心血管疾病、內分泌疾病、血液系統疾病、神經系統疾病者;已知對本處方中的藥物有過敏者;正參加其他藥物臨床試驗者。
2 方法
2.1 治療方法
2.1.1 治療組 治療組采用中藥聯合外治療法。中藥采用運脾化痰通竅方:蒼術4 g,薏苡仁4 g,辛夷4 g,黃芩4 g,石菖蒲4 g,夏枯草4 g,絲瓜絡4 g,浙貝母3 g,生牡蠣8 g,甘草2 g,采用中藥免煎配方顆粒劑(由四川新綠色藥業科技發展股份有限公司提供)。用法:3~5歲每日2/3劑,每日2次;6~14歲每日1劑,每日2次。
外治療法為迎香穴按摩,迎香穴位于鼻翼外緣中點旁,當鼻唇溝中取穴。操作方法:將雙手食指指尖置于迎香穴,旋轉揉搓1 min,每日2次,于服藥前按摩。
2.1.2 對照組 對照組采用西醫治療聯合中藥安慰劑。西藥口服孟魯司特鈉咀嚼片(商品名:平奇,魯南貝特制藥有限公司,批準文號國藥準字H20083330)。用法:3~5歲每次4 mg,每日1次;6~14歲每次5 mg,每日1次。
中藥安慰劑由1/10劑量的運脾化痰通竅方與輔料制作而成,外觀與運脾化痰通竅方原方一致,制作與服用方法同治療組。
2.1.3 療程與隨訪 2組均連續治療3個月,第4個月進行隨訪,最長隨訪期6個月,觀察疾病主要癥狀復發率(如鼻塞、打鼾、張口呼吸)及伴隨疾病發生率(如反復支氣管炎、過敏性鼻炎、反復上呼吸道感染、扁桃體炎、中耳炎等)。
2.2 療效觀察
2.2.1 療效判定標準 參照《中藥新藥臨床研究指導原則》進行療效評定[4]。臨床治愈:服藥后臨床癥狀消失,評分比值下降≥95%;顯效:服藥后臨床癥狀明顯減輕,評分比值下降>70%~94%;有效:服藥后臨床癥狀減輕,評分比值下降≥30%~70%;無效:服藥后臨床癥狀無緩解,評分比值下降不足30%。療效指數(尼莫地平法)=[(療前積分-療后積分)÷療前積分]×100%。
2.2.2 主要癥狀評分標準[5]試驗觀察治療前、治療后及隨訪期患兒的病情變化,并進行結果分析。主要癥狀包括鼻塞癥狀:無鼻塞記為0分(正常),有意識吸氣時偶有鼻塞記為2分(輕度),間斷性鼻塞記為4分(中度),嚴重鼻塞、幾乎用口呼吸記為6分(重度);打鼾癥狀:無打鼾記為0分(正常),間斷性打鼾但不影響睡眠記為2分(輕度),持續性打鼾<2 h記為4分(中度),持續性打鼾≥2 h并影響睡眠,有時呼吸中斷記為6分(重度);張口呼吸癥狀:無張口呼吸記為0分(正常),間斷性張口呼吸但不影響睡眠記為2分(輕度),持續性張口呼吸<2 h記為4分(中度),持續性張口呼吸≥2 h并出現憋醒、驚醒記為6分(重度)。
2.2.3 鼻咽側位片積分判定 治療前后對患兒進行鼻咽側位片檢查,測定A/N值變化。A/N值≤0.6記為0分(正常),0.61≤A/N值≤0.64記為2分(輕度),0.65≤A/N值≤0.7記為4分(中度),A/N值≥0.71記為6分(重度)。
2.3 統計學方法
采用SPSS24.0軟件進行統計分析,計量資料符合正態分布且方差齊采用單因素方差分析與獨立樣本t檢驗,符合正態分布且方差不齊采用t′檢驗,不符合正態分布采用秩和檢驗,計數資料采用χ2檢驗,P<0.05為差異有統計學意義。
3 結果
3.1 2組臨床療效比較
治療組臨床總有效率97.65%,高于對照組81.18%,差異有統計學意義(P<0.01)(見表1)。

表1 2組臨床總療效比較 [例(%)]
3.2 2組治療前后主要癥狀積分比較
2組治療后鼻塞、打鼾、張口呼吸癥狀積分均降低(P<0.05,P<0.01),且治療組患兒主要癥狀改善優于對照組,差異有統計學意義(P<0.05)(見表3)。

表3 2組治療前后主癥積分比較(分,
3.3 2組治療前后A/N值比較
2組治療后A/N值均顯著降低(P<0.05,P<0.01),且治療組A/N值低于對照組(P<0.05)(見表4)。
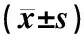
表4 2組治療前后A/N值比較
3.4 2組隨訪6個月主要癥狀復發率比較
治療組患兒鼻塞、打鼾、張口呼吸癥狀復發率顯著低于對照組(P<0.01)(見表5)。

表5 2組主要癥狀復發率比較 [例(%)]
3.5 2組隨訪6個月伴隨疾病發生率比較
治療組過敏性鼻炎發生率低于對照組,差異有統計學意義(P<0.05)(見表6)。

表6 2組伴隨疾病發生率比較 [例(%)]
4 討論
腺樣體是位于鼻咽部的咽扁桃體,同時具有細胞免疫、體液免疫的作用,是兒童呼吸道防御的第一道門戶。腺樣體本身會隨著兒童的生長發育而增生萎縮,出生后6個月開始發育,6~7歲時增生最為顯著,至成年則大部分消失,此為腺樣體生理性肥大。若腺樣體增殖過大,影響到鄰近器官并引起相應癥狀時,則稱為腺樣體肥大,為病理性肥大。由于腺樣體的生理解剖結構,該病可與變異性鼻炎、非變異性鼻炎、慢性鼻竇炎共存[6]。本病臨床好發年齡為6~7歲,在兒童中發病率為9.9%~29.9%[7]。
目前西醫對本病缺乏特效的治療方法,鼻用的糖皮質激素或口服的白三烯受體拮抗劑雖短時間內能改善癥狀,但長期使用會出現明顯的副作用,且停藥后易復發。手術治療可徹底切除肥大的腺樣體,但術后易復發或出現多種并發癥。有研究指出,切除腺樣體后患兒發生上呼吸道感染的次數有所下降,但是下呼吸道感染的程度卻加重,支氣管炎、支氣管肺炎的發生率增加[8],表明兒童免疫系統尚未發育完善,局部免疫組織起主導作用時期去除腺樣體會造成患兒暫時性的免疫缺陷。因此陳希[9]等不主張在兒童生長期內將腺樣體輕易摘除,會減弱鼻咽部的局部免疫功能。再加上患兒年齡偏小,全麻下進行手術又存在一定的風險,因此越來越多的患兒及家長尋求中醫中藥治療。
小兒腺樣體肥大屬于中醫學“痰核”范疇,正如《丹溪心法附余》中云:“人頭面、頸頰、身中有結核,不痛不紅,不作膿者,皆痰注也。”腺樣體位于鼻咽部,鼻為肺竅,咽喉是肺的門戶,若肺氣受邪,失于宣發肅降,則水液失布凝而為痰而上犯鼻咽。小兒脾常不足,脾胃發育未臻完善,加之現代小兒營養豐盛,更易損傷脾胃,又或鼻病日久,肺(子)病及脾(母),致使脾氣受損,脾胃運化失司聚濕成痰上壅鼻竅。張景岳在《景岳全書·論證》中提到:“痰,即人之津液,無非水谷之所化,此痰亦既化之物,而非不化之屬也。”痰證之起本于水谷,始于中土,故痰之為病,多見其先禍害中土。姜之炎[10]等認為脾為生痰之源,脾氣虛則濕勝,痰易生而多,故脾病濕勝為痰之本源。肺為儲痰之器,痰核循經上擾壅遏氣機,痰氣結聚于鼻咽部則導致腺樣體增生肥大,出現鼻塞、打鼾、張口呼吸等癥狀。由此可見,小兒腺樣體肥大主要由“痰”所致,主要病理機制為脾虛痰阻,肺竅不通。
腺樣體位于鼻咽部,《醫學心悟》曰:“鼻準屬脾土”,鼻在面部中央居土位而屬脾。脾主運化為氣血化生之源,而脾的運化功能以升清為主,脾氣健運則“脾氣升清”“清陽出上竅”,鼻得清氣之溫煦才能清虛通暢,反之鼻病亦可反映脾病。小兒腺樣體肥大的主要致病因素為痰,張錫純在《醫學衷中參西錄》中云:“俾中焦氣化,壯旺流通,精液四布,清升濁降,痰之根抵蠲除矣。”因此本病以治脾為本,絕痰之源的根本治法乃運脾以助中焦之轉輸,而痰濕上蒙,清竅不通,結聚成塊,宜通宜散。姜之炎[11]據此提出運脾治鼻理論,運用“運脾化痰通竅方”配合鼻部按摩治療小兒腺樣體肥大,具有良好的臨床療效。
運脾化痰通竅方由蒼術、薏苡仁、辛夷、黃芩、石菖蒲、夏枯草、絲瓜絡、浙貝母、生牡蠣、甘草組成。方中蒼術氣味芳香,功善燥濕健脾;薏苡仁甘淡,健脾滲濕,兩藥相須為用均入脾經,為運脾化濕之君藥。此外,張明發等[12]綜合國內外研究闡述了蒼術及其有效成分具有抗炎和免疫調節的作用。辛夷入肺經善通鼻竅,石菖蒲芳香走竄,有豁痰化濕之功,黃芩清肺瀉火引藥上行,三藥同用宣通鼻竅,共為臣藥。現代藥理研究表明,辛夷除改善各類鼻炎癥狀,還有保護黏膜、促分泌物吸收的作用[13];石菖蒲的化學成分具有抗炎、抗菌等藥理活性[14];黃芩有抗炎、抗變態反應及抗微生物作用[15];夏枯草、浙貝母、絲瓜絡、生牡蠣清熱消腫散結為佐,在瘰疬、結核等疾病中夏枯草常配合浙貝母、牡蠣等同用。甘草調和諸藥。全方在運脾法的基礎上,化痰與通竅并舉,健脾行氣以消生痰之源。
本病的病位在鼻,迎香穴在鼻翼外緣的中點旁,脈氣直通鼻竅,通經活絡、通利鼻竅的作用甚強,是治療各種鼻腔疾患的要穴。同時,迎香穴是手足陽明經的交會穴,按摩迎香穴可調節陽明經的氣血,促進鼻部血液循環,達到消除局部水腫、消炎、止痛的作用。研究表明,持續對迎香穴刺激,能有效抑制組織胺的形成及釋放,從而控制過敏癥狀,緩解鼻塞、流涕等癥狀[16]。
本研究結果表明,治療組的總有效率高于對照組,并且在主要癥狀積分、A/N值積分方面,治療組的積分也低于對照組,說明運脾化痰通竅方聯合中醫外治法的療效優于孟魯司特鈉。且2組治療后隨訪6個月,治療組主要癥狀復發率(如鼻塞、打鼾、張口呼吸)、過敏性鼻炎發生率也都低于對照組,說明運脾化痰通竅方聯合中醫外治法治療腺樣體肥大可有效降低患兒疾病的復發率,并可改善患兒鼻部炎癥狀況。由此可知,運脾化痰通竅方聯合中醫外治法治療脾虛痰阻型腺樣體肥大患兒臨床療效顯著,值得推廣。

