阻塞性睡眠呼吸暫停中環(huán)路增益的測量方法及其臨床意義
丁寧,張希龍
以往研究認為阻塞性睡眠呼吸暫停(obstructive sleep apnea,OSA)與上氣道解剖學(xué)相關(guān)的阻塞關(guān)系最為密切,近年來,非解剖學(xué)因素的作用越來越受到研究者重視[1-4]。OSA的治療措施主要有持續(xù)氣道正壓通氣(continuous positive airway pressure,CPAP)、上氣道手術(shù)、原發(fā)病的干預(yù)、非解剖學(xué)因素的處理等。由于不同患者OSA的發(fā)生機制存在差異,因而衍生出不同的臨床亞型[5-6],不同臨床亞型OSA所需的治療措施側(cè)重點也不同,所以無論哪一種方法均無法治療所有的OSA患者。目前,尚無可靠的方法來預(yù)測治療效果或指導(dǎo)治療方法選擇。環(huán)路增益(loop gain,LG)可以在一定程度上預(yù)測OSA的嚴重程度及上氣道手術(shù)或CPAP治療效果。然而,LG的測量和計算比較復(fù)雜,本研究的目的是介紹一種穩(wěn)定性和一致性較高的LG測量方法。
1 PALM理論有利于指導(dǎo)OSA患者個體化治療
ECKERT等[7]明確提出影響OSA治療效果的關(guān)鍵性因素包括咽部臨界壓(critical closing pressure,Pcrit)、 低 覺 醒 閾 值(arousal threshold,ArThr)、高LG和上氣道擴張肌功能異常4個方面,即著名的PALM理論[2,7-14]。通過監(jiān)測分析PALM各因素在發(fā)病中的權(quán)重有利于指導(dǎo)OSA患者的個體化治療。
有研究顯示,高LG可誘發(fā)低碳酸血癥和抑制上氣道呼吸驅(qū)動力,從而加重OSA的嚴重程度[15-16]。LI等[17]研究發(fā)現(xiàn),上氣道術(shù)后部分患者仍存在OSA,可以用非解剖學(xué)機制解釋這種現(xiàn)象,即上氣道手術(shù)前高LG與術(shù)后睡眠呼吸暫停低通氣指數(shù)(AHI)殘留密切相關(guān)。因此,LG可預(yù)測上氣道手術(shù)效果,低LG預(yù)示上氣道手術(shù)效果較好,而高LG則預(yù)示手術(shù)效果可能不佳[17-19]。還有研究發(fā)現(xiàn)高LG與CPAP治療后中樞性睡眠呼吸暫停(central sleep apnea,CSA)或混合性睡眠呼吸暫停(MSA)殘留有關(guān)[20],推測治療前測量LG可以早期發(fā)現(xiàn)CPAP治療效果不佳的MSA患者。相關(guān)研究還表明LG具有較好的穩(wěn)定性和一致性[14,21-22]。
2 LG及其相關(guān)參數(shù)的測量方法及意義
LG是一種測量呼吸控制系統(tǒng)負反饋回路增益或靈敏度的方法,旨在計算增加呼吸驅(qū)動力后帶來的通氣量[14,23-25]。WELLMAN 等[14,21]提供了一種更為準確、穩(wěn)定且可行的LG計算方法,即LG=Δ通氣驅(qū)動力/Δ通氣量=(最大通氣量-生理通氣量)/(最低耐受通氣量-生理通氣量),Δ通氣驅(qū)動力=化學(xué)驅(qū)動力+覺醒驅(qū)動力,而化學(xué)驅(qū)動力和覺醒驅(qū)動力則主要反映在ΔCO2產(chǎn)生的驅(qū)動力和覺醒閾值上。LG可反映控制系統(tǒng)的穩(wěn)定性,LG越大,穩(wěn)定性就越差。LG的測量方法可以通過CPAP測試而獲得,目前對其研究越來越多,其測量方法已經(jīng)被廣泛認可[7,14-15,18,24,26]。本方法穩(wěn)定性和一致性較高,測量難度較小,且能獲得較多的參數(shù),但測量過程稍復(fù)雜。本文將詳細介紹LG的測量方法及臨床意義。計算LG及相關(guān)參數(shù)之前必須先獲得相關(guān)呼吸通氣參數(shù):最佳治療壓力(CPAPoptimum)、最佳生理通氣量(Veupnea)、覺醒前通氣量(Varousal)、最低耐受通氣量(Vtolerable)、被動0壓力通氣量(passive V0)、主動0壓力通氣量(active V0)、最大通氣量(Vmax)具體測量步驟如下。
2.1 基礎(chǔ)呼吸通氣數(shù)據(jù)測量 患者仰臥睡眠,CPAP設(shè)置到既定壓力,對于無OSA者壓力設(shè)定為3~4 cm H2O(1 cm H2O=0.098 kPa)即可。待患者入睡后將壓力緩慢調(diào)整,直至鼾聲、低通氣剛好消除或至壓力曲線保持平直狀態(tài),此時的CPAP壓力為CPAPoptimum,此時患者的通氣量為Veupnea;然后將CPAP壓力由最佳壓力迅速降至0 cm H2O,此時上氣道還未適應(yīng)壓力突然下降,在0壓力時被動產(chǎn)生通氣量passive V0(passive V0反映咽部肌肉通氣代償能力及解剖學(xué)結(jié)構(gòu)是否良好,如果passive V0越低,說明咽部肌肉代償能力越差或者解剖學(xué)條件越不好)。再將CPAP壓力恢復(fù)至最佳,待通氣穩(wěn)定后,慢慢降低CPAP壓力(1 cm H2O/min),測量即將覺醒前的通氣壓力,此CPAP壓力是患者能耐受的最低壓力CPAPmin,此時產(chǎn)生的通氣量為Varousal;在此之前(或比此時高1 cm H2O時)的5個呼吸周期的通氣量為Vtolerable;在患者能耐受的CPAPmin條件下,直接降低CPAP壓力至0 cmH2O,此時患者由于起初有適應(yīng)、耐受和CO2積蓄的過程,會產(chǎn)生主動對0壓力適應(yīng)的通氣量active V0(active V0是用來測量隨著呼吸驅(qū)動力的增加上氣道肌肉收縮的反應(yīng)及增加通氣的能力,active V0越高,呼吸就越穩(wěn)定,越不容易發(fā)生睡眠呼吸暫停);隨后再將CPAP壓力調(diào)至CPAPmin(該患者CPAPmin為4 cm H2O),穩(wěn)定后再將CPAP壓力調(diào)至CPAPoptimum(此時由于CO2的積蓄刺激作用+本身的呼吸驅(qū)動力+呼吸機的壓力)會產(chǎn)生一個非常大的潮氣量和分鐘通氣量,記為Vmax。
2.2 計算LG、ArThr和UAG LG、ArThr及UAG的測量和繪圖過程見圖1。
2.2.1 參數(shù)介紹 LG指增加的呼吸驅(qū)動力會帶來多少通氣量或者說增加多少呼吸驅(qū)動力帶來的通氣量才能穩(wěn)定、夠用。高LG會引起上氣道負壓迅速增大,塌陷性增加,上氣道擴張肌驅(qū)動力下降或活動不協(xié)調(diào)(呼吸驅(qū)動振蕩),從而造成上氣道狹窄或阻塞。ArThr表示達到覺醒時累積增加的呼吸驅(qū)動力,可反映覺醒前通氣下降和耐受的程度,ArThr越大,可提供的驅(qū)動力越大。上氣道增益(UAG)=通氣量的改變/呼吸驅(qū)動力的改變 =(active V0-passive V0)/(ArThr-Veupnea)。UAG斜率線與LG的斜率線的交點被稱為穩(wěn)定點,如果穩(wěn)定點在ArThr左邊,則表示呼吸驅(qū)動力增大后仍不易覺醒,且上氣道順應(yīng)及增益較好,能獲得較大的通氣量。
2.2.2 參數(shù)計算 以分鐘通氣量為縱坐標,通氣驅(qū)動力為橫坐標,繪制坐標圖。找到Veupnea=11.8 L/min對應(yīng)的橫坐標和縱坐標交叉點并進行標記;再在11.8的橫坐標點上依次標出passive V0=0 L/min、active V0=3.3 L/min、Vtolerable=5.6 L/min、Varousal=5.1 L/min相對應(yīng)的縱坐標;接下來在Vtolerable=5.6 L/min的水平線上找到Vmax=16.4 L/min對應(yīng)的橫坐標點,并進行標記(圖1A)。
計算Veupnea與Vtolerable之間的差值為6.2 L/min,進行標記并連線,連接Veupnea與Vmax,此線的斜率即為LG,計算得出LG=-0.75〔計算公式:LG=Δ通氣驅(qū)動力/Δ通氣量=(最大通氣量-生理通氣量)/(耐受通氣量-生理通氣量)=(Vmax-Veupnea)/(Vtolerable-Veupnea)=(16.4-11.8)/(5.6-11.8)=4.6/-6.2=-0.75〕(負值代表方向,不代表大小)。高LG表示較小的通氣量下降就會引起較大的呼吸驅(qū)動力增加,從而容易引起Varousal,進而使Veupnea與Varousal之間的變化區(qū)間變小,同樣的驅(qū)動力帶來的通氣量就少;低LG表示較小的呼吸驅(qū)動增加就可以帶來較大的通氣量增加,不容易引起覺醒,Veupnea與Varousal之間的變化區(qū)間變大,同樣的驅(qū)動力帶來的通氣量就大。高LG患者上氣道負壓迅速增大、塌陷性增加,呼吸驅(qū)動力振蕩、易產(chǎn)生低通氣驅(qū)動周期,從而造成上氣道狹窄或阻塞(圖1B)。
通過Varousal=5.1 L/min做一條水平線,此線會與LG斜率線相交,通過其交點做一條垂直的虛線,此線的橫坐標即為ArThr=16.8 L/min。ArThr表示達到覺醒時累積增加的呼吸驅(qū)動力,可體現(xiàn)覺醒前通氣量下降和耐受的程度,ArThr越大,可提供的驅(qū)動力越大。隨著呼吸驅(qū)動力的增加,達到ArThr就會發(fā)生覺醒。如果患者ArThr低,Varousal便會相對較高,且Veupnea與Varousal之間的變化區(qū)間就很小;相反,如果患者ArThr高,Varousal便會相對較低,且Veupnea與Varousal之間的變化區(qū)間就很大(圖1C)。
通過active V0=3.3 L/min做一條水平線,此線與ArThr線相交,在此交點與passive V0的坐標點做一條虛線,此虛線的斜率即為UAG。UAG=通氣量的改變/呼吸驅(qū)動力的改變=(active V0-passive V0)/(ArThr-Veupnea)=(3.3-0)/(16.8-11.8)=3.3/5=0.66。UAG 斜率線與LG斜率線的交點被稱為穩(wěn)定點,如果穩(wěn)定點在ArThr左邊,則表示呼吸驅(qū)動力增大后獲得較大的通氣量仍然不容易覺醒,且上氣道順應(yīng)性及增益均較好(圖1D)。
患者:男性,45歲,因打鼾3年于2020-04-09在南京醫(yī)科大學(xué)第一附屬醫(yī)院行多導(dǎo)睡眠監(jiān)測。患者身高176 cm,體質(zhì)量69 kg,體質(zhì)指數(shù)(BMI)為 22.3 kg/m2。經(jīng)過測量,該患者Veupnea=11.8 L/min、passive V0=0 L/min、active V0=3.3 L/min、Vtolerable=5.6 L/min、Varousal=5.1 L/min、Vmax=16.4 L/min,由此繪制圖形,計算出 LG=-0.75(圖 1B)、ArThr=16.8 L/min(圖 1C)、UAG=0.66(圖1D)。該患者具有較低的LG、passive V0和ArThr,推測其患有OSA的可能性較小。隨后經(jīng)多導(dǎo)睡眠監(jiān)測證實該患者AHI為5次/h,且對CPAP治療反應(yīng)良好,CPAP壓力滴定治療時AHI為0。
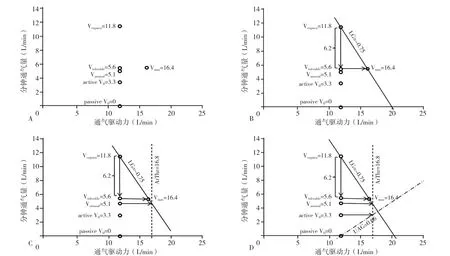
圖1 LG、ArThr和UAG的測量和繪圖過程Figure 1 Measurement and plotting process of loop gain,arousal threshold,and upper-airway gain
3 LG參數(shù)調(diào)整策略對OSA的影響
Veupnea與Varousal之間的區(qū)間(圖2Aa)表示可耐受呼吸驅(qū)動力增加而不引起覺醒的程度。Varousal與active V0的區(qū)間(圖2Ab)指達到不覺醒必須要增加的驅(qū)動力(可能為負值)。active V0與passive V0的區(qū)間(圖2Ac)代表上氣道驅(qū)動反應(yīng)力。穩(wěn)定的呼吸可以由提高active V0到Varousal以上(圖2B)或者降低Varousal到active V0以下(圖2C)來獲得。
理論上,提高passive V0、active V0、ArThr、UAG,或者降低LG、Varousal均有助于減少OSA[22]。所以,任何改善上述參數(shù)的辦法均有可能改善OSA。比如,提高active V0至Varousal以上或降低Varousal到active V0以下(圖2B、2C);改善LG斜率,使LG變小(圖2D);或提高ArThr(增加呼吸驅(qū)動力的提升空間)(圖2E);或使穩(wěn)定點向左移動(圖2F)。但也應(yīng)該注意到,上述數(shù)值的變化并不是獨立的,尤其是ArThr和UAG,其變化與前述眾多參數(shù)(Varousal、Vmax、Veupnea、active V0、passive V0、LG)是相互影響和牽制的,并不能單純地認為ArThr和UAG一定是越大越好。
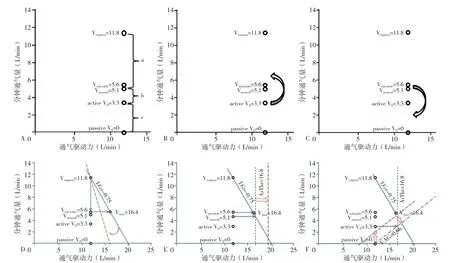
圖2 LG相關(guān)參數(shù)調(diào)整示意圖Figure 2 Regulating loop gain and associated factors
4 小結(jié)
OSA的發(fā)病由解剖學(xué)因素與非解剖學(xué)因素共同參與,注重非解剖學(xué)因素(包括Pcrit、ArThr、LG和上氣道擴張肌功能)的調(diào)整有利于指導(dǎo)個體化治療。LG是一種測量呼吸控制系統(tǒng)負反饋回路的增益或靈敏度的方法,旨在計算增加一定的呼吸驅(qū)動力能帶來多大通氣量,可以在一定程度上預(yù)測OSA的嚴重程度及上氣道手術(shù)或CPAP治療效果。高LG可誘發(fā)低碳酸血癥和抑制上氣道呼吸驅(qū)動力,從而加重OSA的嚴重程度。在該理論的指導(dǎo)下,提高passive V0、active V0、ArThr、UAG,或者降低LG、Varousal均有助于減少OSA。
作者貢獻:丁寧進行文獻閱讀、參數(shù)測算、論文構(gòu)思與撰寫;張希龍負責(zé)研究設(shè)計,試驗監(jiān)督,文章的質(zhì)量控制、修改及審校。
本文無利益沖突。

