超聲聯合血清CA125檢測對結核性輸卵管炎診斷價值研究
張 蕾,高 漫,高 瑜,解建毅,鞏 佩,吳 鍵,惠立本
(陜西省結核病防治院,陜西 西安 710100)
流調學顯示,輸卵管不孕癥近些年發病率呈現逐年升高趨勢,有專家推測未來該病可能發展為不孕癥的首要原因[1]。結核性輸卵管炎是因結核分枝桿菌感染導致的Ⅳ型變態反應,如女性在青春期和青年期生活條件差或自身反抗力較弱,則極易罹患結核病,導致結核性輸卵管炎[2]。該癥可導致患者出現疲勞、盜汗、月經改變、下腹疼痛、白帶增多等臨床表現,如患者得不到及時有效的治療,炎癥可能會擴散至鄰近器官組織,誘發卵巢癌、子宮內膜炎等婦科炎癥,嚴重者可能會因長期炎癥出現輸卵管內黏膜粘連,使輸卵管堵塞,繼發不孕癥,或增加異位妊娠的幾率[3-4]。臨床上目前對結核性輸卵管炎的診斷方式主要包括腹腔鏡檢查、宮腔鏡檢查、病理組織學檢查等,但上述方式一方面推廣難度較大,另一方面可重復性較低,因而亟須尋求一種可信度較高且可重復性較好的診斷措施[5]。超聲檢查具有無創、安全、快捷等優點,目前已被廣泛應用于各類婦科疾病的鑒別診斷中,血清CA125是臨床上常用的炎癥因子指標,在結核性盆腔炎、宮頸炎乃至卵巢腫瘤中都具有較好的應用價值[6-8]。本研究擬通過設立對照分組的方式,探究將超聲與血清CA125聯合應用于結核性輸卵管炎鑒別診斷的可行性。
1 資料與方法
1.1 一般資料 收集2018年3月至2021年3月我院接診的80例疑似結核性輸卵管炎患者,入組對象年齡20~50歲,平均年齡(38.19±3.94)歲,臨床癥狀以急性下腹痛(34例)、反復下腹痛(20例)、畏寒(14例)、發熱(23例)、陰道分泌物增多(49例)為主。病例納入標準:入組對象病例資料齊全完備;均為已婚個體;均開展了經陰道超聲、血清CA125及病理學檢測。排除標準:并發精神疾患者;藥物或酒精依賴者;妊娠期女性;并發惡性腫瘤患者;正在服用影響調研指標藥物者;納入其他未結題臨床研究者。
1.2 檢查方法
1.2.1 經陰道超聲檢查:入組患者均排空膀胱,取膀胱截石位,使用飛利浦Affiniti50彩色多普勒超聲診斷儀(探頭頻率設置為5 MHz),將套有避孕套的探頭置入患者陰道內,常規檢測子宮、雙側卵巢、輸卵管及盆腔有無異常情況,而后對子宮內膜向輸卵管口區延伸部及附件部分實施重點檢測,記錄輸卵管形態、大小、包膜、囊壁回聲、內部回聲特點、血流分布等情況。
1.2.2 血清學檢測:采集入組患者清晨空腹肘靜脈血樣,離心后留血清備用,采用化學發光免疫分析法對CA125水平進行檢測(試劑盒購自深圳市新產業生物醫學工程股份有限公司),每個指標連續檢測3次取平均值作為最終結果。
1.2.3 病理學檢查:在輸卵管可見干酪型、峽部結節型、潰瘍型、粟粒結節型、單純肥大型炎性改變,病理檢查可見結核特有改變,多由結核桿菌所導致,在輸卵管壁內見結核性肉芽腫。輸卵管可見增粗、僵直,峽部或者管壁可見結核結節,管腔內有干酪樣物質。
1.3 觀察指標 以病理學檢測結果為金標準,分別計算經陰道超聲、血清CA125及聯合檢測對結核性輸卵管炎的診斷價值。
1.4 統計學方法 使用SPSS 22.0統計學軟件分析,計數資料以例數表示,以病理學檢查為金標準評價超聲檢查、血清CA125檢測對結核性輸卵管炎的診斷效能,P<0.05為差異有統計學意義。
2 結 果
2.1 經陰道超聲對結核性輸卵管炎診斷價值 以病理檢測結果為金標準,80例入組患者中有68例被確診為結核性輸卵管炎,超聲檢查有43例被確診為結核性輸卵管炎,其診斷一致性為61.25%,靈敏度為58.82%,特異度為75.00%,陽性預測值為93.02%,陰性預測值為24.32%,見表1。

表1 經陰道超聲對結核性輸卵管炎診斷價值(例)
2.2 血清CA125對結核性輸卵管炎診斷價值 以病理檢測結果為金標準,80例入組患者中有68例被確診為結核性輸卵管炎,血清CA125檢測有50例被確診為結核性輸卵管炎,其診斷一致性為60.00%,靈敏度為63.24%,特異度為41.67%,陽性預測值為86.00%,陰性預測值為16.67%,見表2。

表2 血清CA125對結核性輸卵管炎診斷價值(例)
2.3 經陰道超聲聯合血清CA125對結核性輸卵管炎診斷價值 以病理檢測結果為金標準,80例入組患者中有68例被確診為結核性輸卵管炎,聯合檢測有67例被確診為結核性輸卵管炎,其診斷一致性為96.25%,靈敏度為97.06%,特異度為91.67%,陽性預測值為98.51%,陰性預測值為84.62%,見表3。

表3 經陰道超聲聯合血清CA125對結核性輸卵管炎診斷價值(例)
2.4 三種檢測方式對結核性輸卵管炎診斷效能 分別繪制經陰道超聲、血清CA125以及聯合檢測對結核性輸卵管炎診斷的ROC曲線,計算其AUC,結果顯示超聲對結核性輸卵管炎診斷AUC為0.6500(P=0.0011),血清CA125對結核性輸卵管炎診斷AUC為0.6125(P=0.0140),聯合檢測對結核性輸卵管炎診斷AUC為0.6563(P=0.0006),見表4(圖1)。
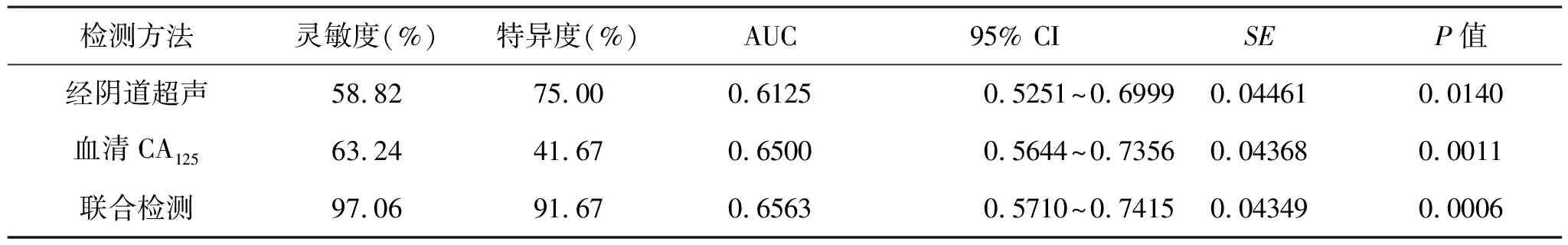
表4 三種檢測方式對結核性輸卵管炎診斷效能分析
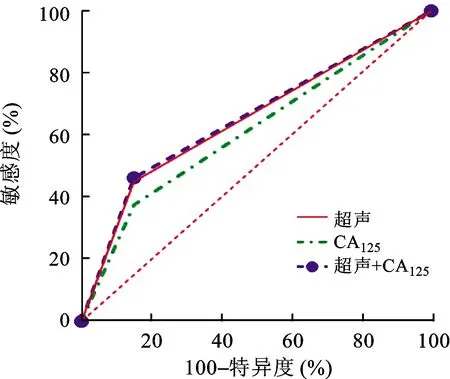
圖1 三種檢測方式對結核性輸卵管炎診斷效能
3 討 論
不孕即在不實施任何避孕措施的情況下,雖有正常的性生活,但是不能成功妊娠,不孕分為繼發不孕和原發不孕。前者為曾經正常懷孕但是之后不孕,后者為從未懷孕,數據顯示不孕癥目前是臨床上較為常見的疾患,約對10%~15%的育齡夫婦產生了影響[9-10]。隨著近些年社會經濟的飛速發展,居民工作壓力不斷增大、飲食結構出現明顯變化、生活節奏顯著變快、環境污染持續加劇,這些都一定程度上對增加了不孕癥的患病率[11-12]。臨床調查發現,不孕原因較為復雜,其中女方因素引起的不孕癥最為常見,約占總發病例數的40%~50%,女性不孕可由多種原因引起,如內分泌系統紊亂、卵巢病變導致排卵障礙、輸卵管病變導致管腔阻塞或不暢、子宮病變等,上述因素中輸卵管病變因素居多,約占女性不孕原因的25%~35%[13]。輸卵管炎癥是盆腔炎癥中最為常見的一種,也是誘發不孕的主要原因之一,臨床研究指出,急性輸卵管炎病原體會經子宮內膜向上蔓延,誘發輸卵管黏膜腫脹,導致間質出血、水腫等病變,輸卵管中會被炎性液體浸潤,如患者得不到及時有效的干預,則急性炎癥會進展為慢性炎癥,遺留一系列后遺癥,諸如輸卵管粘連、輸卵管增粗、輸卵管堵塞、輸卵管囊腫等,最終影響患者的生育功能,因而臨床上建議對此類疾患實施早期有效的干預治療[14-15]。
由于輸卵管炎癥缺乏特異性表現,目前臨床上早期篩查效果不佳,結核性輸卵管炎屬于輸卵管炎的一種,約占慢性輸卵管炎的5%~10%,是因患者感染結核桿菌所致的婦科炎癥,患者原發病灶多為肺結核,一般在患者患肺結核后數月至數年,引起生殖器官感染,當患者處于抵抗能力差、生活條件差時發病[16-17]。結核性輸卵管炎早期鑒別難度較大,多數患者缺乏明顯的臨床癥狀,高發年齡為35歲左右,分析其原因可能與該時期女性生殖器官血供豐富,給結核病菌的傳播提供了有利條件所致[18]。本研究通過設立對照的方式,以80例疑似結核性輸卵管炎患者為研究對象,分別對其開展了經陰道超聲、血清CA125以及聯合檢測,結果顯示,以病理學檢測結果為金標準,經陰道超聲對結核性輸卵管炎診斷一致性為61.25%,靈敏度為58.82%,特異度為75.00%,陽性預測值為93.02%,陰性預測值為24.32%,血清CA125對結核性輸卵管炎診斷一致性為60.00%,靈敏度為63.24%,特異度為41.67%,陽性預測值為86.00%,陰性預測值為16.67%,經陰道超聲聯合血清CA125對結核性輸卵管炎診斷一致性為96.25%,靈敏度為97.06%,特異度為91.67%,陽性預測值為98.51%,陰性預測值為84.62%。從上述結果不難看出,一方面經陰道超聲和血清CA125單獨檢測對結核性輸卵管炎均具有一定的鑒別價值,另一方面聯合檢測診斷價值明顯優于任一單獨檢測。
已有的研究指出,輸卵管炎患者聲像圖表現包括輸卵管增粗、擴張呈條狀無回聲區,當存在扭曲和粘連時聲像圖則可顯示為子宮兩側多個無回聲區,當輸卵管粘連成團時,則會出現腸曲強回聲,這些都是輸卵管炎的特異性超聲表現[19]。有學者的研究認為超聲能夠應用于結核性輸卵管炎的鑒別診斷中,效能較好[20],但本文作者認為,聲像圖往往與患者的膿腫液化程度以及病程進展密切相關,當患者膿液不完全液化或是膿液吸收后壞死組織出現機化的情況下,患者輸卵管囊腔內易出現實性腫塊,導致卵巢囊腫與卵巢癌的診斷混淆,這對后續治療不利。血清CA125雖然目前也經常被應用于卵巢炎的鑒別中,也有研究指出CA125可以作為卵巢炎遷延性炎癥的單項指標[21]。但本文作者分析認為,實驗室指標易受到機體其他因素的影響,且個體差異較大,因而其診斷準確率有待提高。而本文中將超聲與血清學指標相聯合的方式,可以有效規避任一單獨檢測帶來的誤差,明顯提高診斷效能,這一點在經陰道超聲與血清CA125聯合診斷AUC為0.6125也可看出。本文作者分析認為,超聲有助于對病變位置、范圍、大小、形態、質地、血流信號等情況進行定性診斷,而血清學指標則能夠在超聲基礎上對輸卵管炎、輸卵管癌等病患進行區分,兩者聯合,診斷效能得以提升。
綜上所述,經陰道超聲與血清CA125對結核性輸卵管炎都具有較好的診斷效能,但聯合檢測能夠明顯提高診斷的一致性、靈敏度和特異度,建議臨床上可將上述兩種方式聯合起來用于結核性輸卵管炎的初篩中。

