胰島素泵在糖尿病患者單側膝關節置換術圍術期應用效果
郭福芝
聯勤保障部隊第九○○醫院,福建福州 350004
糖尿病是我國高發病之一, 隨著近些年來我國發展建設的逐漸推進,人們生活水平提高,飲食結構發生變化,導致糖尿病發病率逐漸增高,該病成為對人們生命健康造成嚴重威脅的主要疾病。據2020 年的中國糖尿病學流行病學數據顯示,我國在2020 年的糖尿病患病率已經高達11.2%, 總患病例數高達13 億。 糖尿病患者很容易出現各種并發癥,因此,大約有50%以上的糖尿病患者至少經歷過1 次手術。在手術過程中, 如果不能對患者的血糖水平進行有效控制,則會導致患者術后感染風險增加,引發患者各種并發癥,延長患者住院天數,增加患者的住院費用,甚至會導致患者死亡。 因此,在糖尿病患者手術期間給予患者血糖控制是尤為重要的。 從臨床當前發展情況來看, 對糖尿病患者的血糖控制方法主要為胰島素注射,胰島素注射方法主要包括兩種,分別為持續性胰島素注射和每日多次胰島素注射。 其中胰島素泵的使用是重要內容, 可通過對機體的生理性胰島素分泌過程進行模擬, 降低患者血糖波動幅度,實現對患者血糖控制的目的,對促進患者術后創傷恢復具有積極意義。 但是據相關研究數據結果顯示, 胰島素泵在泵、 耗材和人工價格方面均較為昂貴,會導致治療費用的增加[1-3]。為了進一步明確胰島素泵的使用效果和臨床價值,該研究選取該院2019年1 月—2021 年7 月接收的100 例糖尿病單側膝關節置換術患者為研究對象, 分別應用不同胰島素注射方法,對比分析胰島素泵的使用價值,現報道如下。
1 資料與方法
1.1 一般資料
選取該院接受單側膝關節置換術的糖尿病患者100 例。 該研究以對照形式開展,將其分為研究組和對照組,每組50 例,給予不同的胰島素注射方法。研究組中, 男31 例, 女19 例; 年齡45~88 歲, 平均(63.23±4.03)歲;糖尿病病程1~10 年,平均(5.49±2.19)年;入院平均血糖(10.77±3.22)mmol/L。 對照組中,男30 例,女20 例;年齡46~87 歲,平均(63.69±4.83)歲;糖尿病病程1~11 年,平均(5.99±2.34)年;入院平均血糖(10.98±3.85)mmol/L。對比兩組患者的一般資料,差異無統計學意義(P>0.05),具有可比性。 研究均通過醫院倫理委員會批準。
納入標準:患者均與《膝關節單踝置換術圍術期管理專家共識》 中的中晚期膝骨性關節炎診斷標準相符合;患者均診斷為2 型糖尿病;患者符合手術指征;患者入院前并未使用任何胰島素,僅僅在飲食方面控制血糖;患者入院后血糖控制效果不佳;將該次研究告知患者后,患者及家屬均同意參與該次研究,并簽署知情同意書[4-5]。
排除標準:患者合并嚴重的肝、腎功能異常;患者具有嚴重的心腦血管疾病或是呼吸系統疾病;患者手術耐受性較差;患者為惡性腫瘤;患者存在精神病史; 患者資料不全; 患者對該次研究使用藥物過敏;患者存在貧血問題;患者依從性較差。
1.2 方法
①對照組患者采用每日分多次胰島素皮下注射方法。每日分多次給予患者門冬胰島素注射液(國藥準字J20150073;規格:3 mL∶300U)進行皮下注射,劑量為0.1 U/(kg·h)。
②研究組患者則給予連續皮下胰島素注射。主要將胰島素泵(批準文號20173541261)進行應用,并在患者皮下埋置針頭, 將諾和銳 (國藥準字J20150073,規格:3 mL:300 U)進行持續性注射。 在胰島素泵使用初期,需要先將諾和銳的初始使用劑量控制在0.2~0.3 U/(kg·h), 持續性注射劑量為0.1 U/(kg·h)。
③兩組患者均需要從血糖控制情況入手。 圍術期血糖控制目標為6.0~12.0 mmol/L, 根據每位患者情況對基礎胰島素劑量進行調整, 均在餐前增加胰島素劑量。
1.3 觀察指標
①對兩組患者的血糖情況進行監測。 主要應用德國羅氏公司生產的卓越金采型血糖儀, 采取患者的手指尖末梢血,采血時間分別為三餐前0.5 h、三餐后2 h、凌晨2∶00,共測量7 次血糖水平。 血糖控制目標以2015 年英國國民醫療保健體系(NHS)所提出的為準, 為6.0~12.0 mmol/L, 在血糖值在3.9 mmol/L以下時可判斷患者為低血糖[6-7]。
②對比兩組患者圍術期時間指標。 單側膝關節置換術的手術時間通常為50~90 min,所有患者均以接受手術當天開始計算, 將手術時間分為等待手術時間和手術后時間,手術日則計入到手術后時間中。
③對比兩組患者手術過程和手術后的各種費用。
1.4 統計方法
采用SPSS 20.0 統計學軟件分析數據。 符合正態分布的計量資料以(±s)來表示,采用t檢驗;計數資料以[n(%)]表示,采用χ2檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者圍術期血糖水平比較
研究組患者空腹、早餐后2 h、午餐前0.5 h、午餐后2 h、晚餐前0.5 h、晚餐后2 h 和凌晨2∶00 各時間段的血糖水平均比對照組低, 差異有統計學意義(P<0.05),見表1。
表1 兩組患者圍術期七項血糖指標水平比較[(±s),mmol/L]
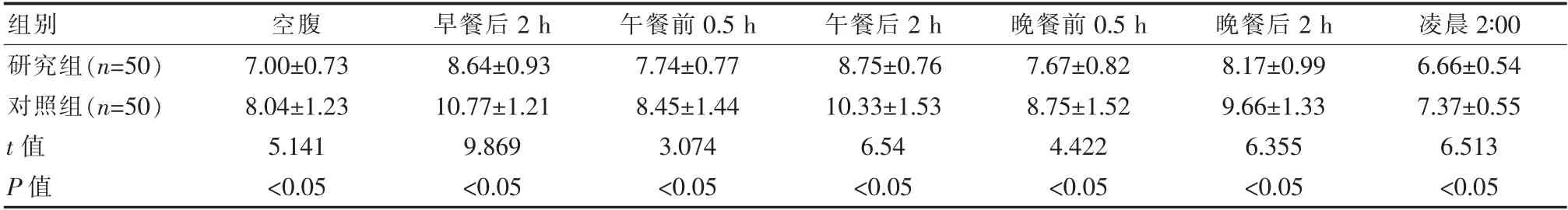
表1 兩組患者圍術期七項血糖指標水平比較[(±s),mmol/L]
組別空腹早餐后2 h 午餐前0.5 h 午餐后2 h 晚餐前0.5 h 晚餐后2 h 凌晨2∶00研究組(n=50)對照組(n=50)t 值P 值7.00±0.73 8.04±1.23 5.141<0.05 8.64±0.93 10.77±1.21 9.869<0.05 7.74±0.77 8.45±1.44 3.074<0.05 8.75±0.76 10.33±1.53 6.54<0.05 7.67±0.82 8.75±1.52 4.422<0.05 8.17±0.99 9.66±1.33 6.355<0.05 6.66±0.54 7.37±0.55 6.513<0.05
2.2 兩組圍術期時間指標比較
研究組患者待手術天數、 手術后住院天數和總住院天數均比對照組低, 差異有統計學意義 (P<0.05),見表2。
表2 兩組患者圍術期時間指標比較[(±s),d]
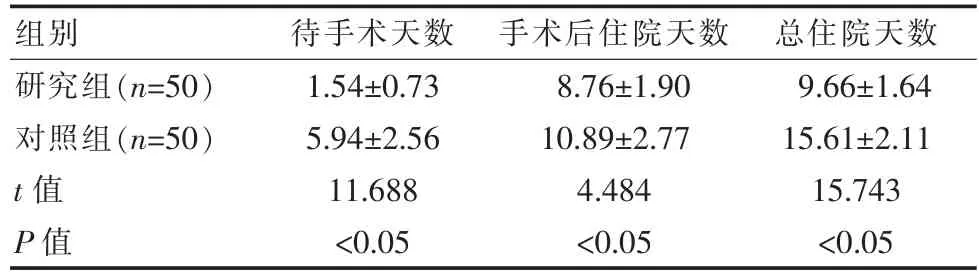
表2 兩組患者圍術期時間指標比較[(±s),d]
組別 待手術天數 手術后住院天數 總住院天數研究組(n=50)對照組(n=50)t 值P 值1.54±0.73 5.94±2.56 11.688<0.05 8.76±1.90 10.89±2.77 4.484<0.05 9.66±1.64 15.61±2.11 15.743<0.05

續表3
2.3 兩組各項住院費用比較
研究組患者待手術期間控制血糖費用、 待手術期間其他費用、 待手術期間總費用、 手術后控糖費用、手術后其他費用、住院控糖總費用、住院其他總費用和住院總費用與對照組比較, 差異有統計學意義(P<0.05),見表3。
表3 兩組圍術期各項住院費用比較[(±s),元]
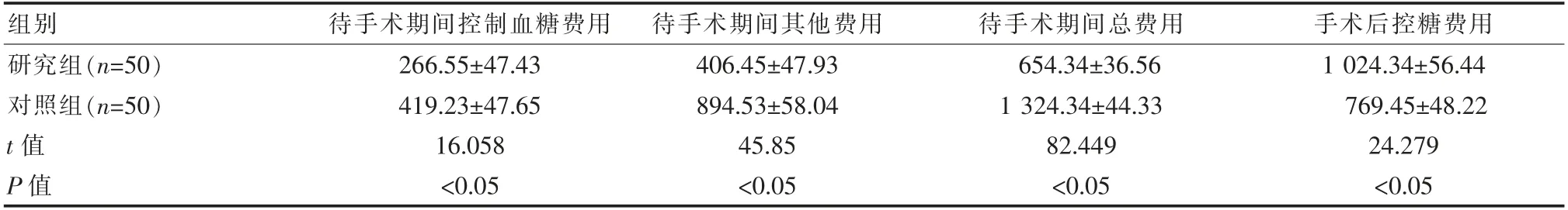
表3 兩組圍術期各項住院費用比較[(±s),元]
組別待手術期間控制血糖費用待手術期間其他費用待手術期間總費用手術后控糖費用研究組(n=50)對照組(n=50)t 值P 值266.55±47.43 419.23±47.65 16.058<0.05 406.45±47.93 894.53±58.04 45.85<0.05 654.34±36.56 1 324.34±44.33 82.449<0.05 1 024.34±56.44 769.45±48.22 24.279<0.05
3 討論
單側膝關節置換術的糖尿病患者大多會受到病情影響, 導致圍術期出現不良情緒和應激反應,從而導致患者出現血糖升高的情況, 對患者的恢復造成不良影響[8-10]。 糖代謝紊亂會導致人體機體粒細胞吞噬功能下降,導致患者出現頑固性感染,從而降低患者的脂肪、蛋白質分解和膠原蛋白的合成等,導致患者的傷口愈合速度減慢,甚至發生生命危險[11-13]。因此,在患者圍術期加強患者管理,實現對患者血糖水平的有效控制是尤為重要的[14-16]。
持續皮下胰島素注射泵可對人體生理胰島素的分泌狀態進行模擬,更有利于根據患者術前、術后全程血糖監測,調節患者血糖,實現對患者血糖水平的控制,從而減少血糖波動浮動,更有利于促進患者恢復[17-19]。
該研究應用胰島素泵后,結果顯示:研究組患者空腹、早餐后2 h、午餐前0.5 h、午餐后2 h、晚餐前0.5 h、晚餐后2 h 和凌晨2∶00 各時間段的血糖水平分別為 (7.00±0.73)、(8.64±0.93)、(7.74±0.77)、(8.75±0.76)、(7.67±0.82)、(8.17±0.99)、(6.66±0.54)mmol/L,均比對照組血糖水平低(P<0.05)。 同時,研究組患者的待手術天數、手術后住院天數、總住院天數和患者的待手術期間控制血糖費用、待手術期間其他費用、待手術期間總費用、手術后其他費用、住院其他總費用和住院總費用分別為(1.54±0.73)、(8.76±1.90)、(9.66±1.64)d 和 (266.55±47.43)、(406.45±47.93)、(654.34±36.56)、(22 698.34±91.23)、(23 106.44±109.34)、(24 497.45±149.03)元,均優于對照組(P<0.05)。 雖然研究組患者手術后血糖控制費用較高, 但是總費用卻低于對照組,而且研究組患者的總住院費用更低,說明研究組干預效果好。 表明胰島素泵的臨床應用價值更高[20]。
綜上所述, 將胰島素泵應用在糖尿病患者單側膝關節置換術圍術期中,其臨床效果顯著,可減少患者的手術費用,縮短患者住院時間,改善患者血糖水平,促進患者恢復,臨床意義顯著,值得推廣使用。

