小切口非超聲乳化白內障手術治療硬核白內障的效果及安全性分析
文/李勝義
白內障是一類常見眼科疾病,多發于40歲以上的中老年人,其病程長、危害性大,常規藥物療法治療的效果有限,手術治療具有更好的效果,諸多研究表明患者在手術治療后視力水平和其他癥狀均能得到明顯改善。硬核白內障為白內障的常見類型,臨床中將晶狀體硬度達到Ⅳ級的白內障稱之為硬核白內障,該病可能導致患者終身失明,因而在確診后需立即進行治療。小切口非超聲乳化白內障手術與超聲乳化白內障手術均為治療硬核白內障的常用術式,其療效和安全性存在一定的差異,何種術式的療效和安全性最佳目前尚有爭議。本研究選取我院在2019年3月至2021年3月收治的64例硬核白內障患者為研究對象,現就小切口非超聲乳化白內障手術與超聲乳化白內障手術對其應用效果進行具體分析比較。
1 資料和方法
1.1 一般資料
選取我院在2019年3月至2021年3月收治的64例硬核白內障患者為研究對象,采取隨機數字表法將其分為研究組(32例)與對照組(32例)。研究組中男性和女性病例數分別為20例、12例;年齡61~79歲,平均(70.21±1.28)歲;病程1~9年,平均(5.02±1.14)年。對照組中男性和女性病例數分別為18例、14例;年齡60~80歲,平均(70.33±1.30)歲;病程1~11年,平均(5.08±1.15)年。兩組患者上述基礎資料對比(P>0.05),差異不顯著,證實本研究可行。納入標準:(1)入選病例均確診為硬核白內障;(2)患者年齡超過60歲;(3)具備手術指征;(4)患者本人及我院醫學倫理委員會批準了此次研究。排除標準:(1)排除合并視網膜病變、心功能不全、肝腎功能障礙、高度近視者;(2)排除有眼部手術史者。
1.2 方法
對照組患者采取超聲乳化白內障手術治療,在局部麻醉和表面麻醉起效后開始手術,首先,以開瞼器開瞼,并對結膜囊進行沖洗,在10點半收工制作透明角膜切口和輔助切口。將黏彈劑注入至前房處,環形撕除前囊膜,做水分離和水分層。以超聲乳化晶狀體吸除殘角皮質,并注入黏彈劑,將人工晶狀體植入囊袋內,將殘留黏彈劑清除,將妥布霉素地塞米松應用于結膜囊,對術眼進行無菌包扎。
研究組患者采取小切口非超聲乳化白內障手術治療,在局部麻醉和表面麻醉起效后開始手術,首先以開瞼器開瞼,之后對結膜囊進行沖洗,作以穹隆部為基底的球結膜切口,作鞏膜隧道切口,將黏彈劑注入前房,將前囊膜連續環形撕除,通過水分離,水分層使患者晶狀體保持游離狀態,之后將黏彈劑再次注入前房中,將晶狀體核排出,在晶狀體核大于手術切口時,將其分塊排出,將黏彈劑注入囊袋內,并植入人工晶狀體核囊袋內,將殘留黏彈劑洗出,水密鞏膜隧道切口,確保切口處于密閉狀態,在球結膜下注入地塞米松注射液,劑量為2.5mg,要保證鞏膜切口被結膜瓣覆蓋,術眼使用無菌包扎。
1.3 觀察指標
(1)比較兩組患者治療效果。治療效果評價方法:“顯效”為患者治療后各項癥狀消失,視力提升≥ 1.0,眼部功能恢復正常;“有效”為患者治療后各項癥狀和眼部功能有所改善,視力達到0.4—0.9;“無效”為患者治療后各項癥狀和眼部功能均無明顯改善,視力無明顯提升。治療總有效率=(顯效例數+有效例數)/病例總數×100%。
(2)比較兩組患者手術時間、術后視力恢復時間。
(3)比較兩組患者手術前后視力水平。
(4)比較兩組患者手術前后角膜散光度。
(5)比較兩組患者手術前后角膜內皮細胞密度。
(6)比較兩組患者術后并發癥發的生率。統計對比兩組患者術后發生眼內炎、前房積血等并發癥的例數,并計算其并發癥發生率。
(7)比較兩組患者生活質量改善情況。采取SF—36量表對兩組患者術后3個月的生活質量水平進行評價,涉及活力、精神健康等8個維度,每項滿分均為100分,得分與生活質量成正比。
1.4 統計學方法
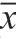
2 結果
2.1 對比兩組患者治療效果
研究組患者治療總有效率(93.75%)高于對照組(75.00%),兩組對比(P<0.05),詳見表1。

表1 對比兩組患者治療效果[n(%)]
2.2 對比兩組患者手術時間和術后視力恢復時間
研究組患者手術時間、術后視力恢復時間均短于對照組,組間比較(P<0.05),詳見表2。
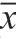
表2 對比兩組患者手術時間和術后視力恢復時間(±s)
2.3 對比兩組患者手術前后視力水平
兩組患者術前視力水平接近,組間比較(P>0.05);研究組患者術后1個月、術后3個月視力水平均高于對照組,組間比較(P<0.05)。詳見表3。
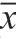
表3 對比兩組患者手術前后視力水平(±s)
2.4 對比兩組患者手術前后角膜散光度
兩組患者術前角膜散光度無明顯差異,組間比較(P>0.05);研究組患者術后1個月、術后3個月角膜散光度明顯低于對照組,組間比較(P<0.05)。詳見表4。
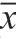
表4 對比兩組患者手術前后角膜散光度(±s,D)
2.5 對比兩組患者手術前后角膜內皮細胞密度
兩組患者術前角膜內皮細胞密度無明顯區別,組間比較(P>0.05);研究組患者術后1個月、術后3個月角膜內皮細胞密度均顯著高于對照組,組間比較(P<0.05)。詳見表5。
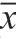
表5 對比兩組患者手術前后角膜內皮細胞密度(±s,個/mm2)
2.6 對比兩組患者術后并發癥發生率
研究組與對照組患者術后并發癥發生率分別為6.25%、31.25%,兩組對比(P<0.05),詳見表6。

表6 對比兩組患者術后并發癥發生率[n(%)]
2.7 對比兩組患者術后3個月生活質量評分
術后3個月研究組患者各項生活質量評分顯著高于對照組,統計學分析顯示(P<0.05)。詳見表7。
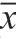
表7 對比兩組患者術后3個月生活質量評分(±s,分)
3 討論
白內障在臨床中比較常見,具體是指因晶狀體透明度降低或者顏色改變引起的視覺障礙性疾病,其病因復雜,該病的發生與衰老、眼部手術、遺傳、全身代謝性疾病、理化損傷等因素有關,患者發病后可見視力下降、對比敏感度下降、屈光改變、色覺改變、固定性黑影、視野缺損等臨床癥狀,病情發展到一定階段后還可引起青光眼、失明、葡萄膜炎等并發癥,其危害性極大,因而要高度重視對該類患者的治療。硬核白內障為白內障的常見類型,目前尚未找到治療該病的特效藥物,手術治療被視為最佳治療方法。但臨床中可用于治療硬核白內障的術式較多,其療效和安全性各異,本研究中我院采取小切口非超聲乳化白內障手術與超聲乳化白內障手術分別對兩組患者進行治療,實踐證實小切口非超聲乳化白內障手術具有更好的療效。小切口非超聲乳化白內障手術可直接水密切口,其創傷性較小,無須進行縫合,患者術后康復速度較快,發生各類并發癥的風險較低,其療效和安全性均有保障。硬核白內障患者囊袋穩定性欠佳,易出現后囊破裂、懸韌帶斷裂等情況,角膜內皮細胞在受損后難以生長,相比于超聲乳化白內障手術能更好地提升前房穩定性,能更好地改善患者預后。而超聲乳化白內障手術雖然能在一定程度上改善患者癥狀,但會損傷患者角膜內皮細胞,會引起諸多不良反應和并發癥,患者預后欠佳。
曹文兵的研究表明小切口非超聲乳化白內障手術對于治療硬核白內障具有很好的臨床療效,患者治療總有效率超過90.00%,多數患者在術后3個月內視力可恢復正常,角膜散光度、角膜內皮細胞密度等指標也可明顯改善,術后并發癥發生風險較低,此術式的應用得到眾多患者好評。本研究結果顯示,小切口非超聲乳化白內障手術相比于超聲乳化白內障手術治療硬核白內障更具優勢,患者治療總有效率更高,達93.75%,手術時間、術后視力恢復時間更短,術后1個月和術后3個月視力水平、角膜內皮細胞密度更高,術后1個月、術后3個月角膜散光度更低,術后并發癥發生率更低,僅為6.25%,各項生活質量評分更高,且組間差異明顯,統計學分析顯示P<0.05,郝明濤的研究結論與此相似。總體來看,小切口非超聲乳化手術更有助于改善硬核白內障患者病情,更有助于保障其身體健康,此術式可作為治療該病的首選術式。
從上述分析中可以看出,小切口非超聲乳化白內障手術治療硬核白內障安全、有效,此術式適宜在臨床中推廣應用。

