阿替普酶在急性腦梗塞治療中的臨床療效及對NIHSS和BI量表評分分析
文/王祎茹罕
急性腦梗塞是一類具有較高臨床致殘率、死亡率的急性腦血管疾病,發病后局部腦組織、神經組織循環障礙性損傷呈進行性趨勢發展,且存在一定出血性轉化風險,加劇患者臨床風險性。循證醫學研究指出,急性腦梗塞發病后時間窗內(4.5h內)積極溶栓治療的實施對患者病情進展控制,致殘、致死風險規避具有積極意義,阿替普酶作為靜脈溶栓主要治療藥物,臨床效果顯著,但在相關研究中同時指出,盡管時間窗內靜脈溶栓實施對急性腦梗塞患者病情預后具有顯著改善價值,但時間窗內不同階段靜脈溶栓治療效果及患者預后或存在差異性,需經研究明確為此類患者提供更為合理的阿替普酶靜脈溶栓時機選擇。結合上述背景,特就不同阿替普酶治療時機在急性腦梗塞治療中的臨床療效及患者NIHSS、BI量表評分影響性開展研究分析,現將研究結果詳述如下。
1 一般資料
將本院2019年1月至2021年10月收治的急性腦梗塞患者87例為研究對象,行對比性治療研究,依據患者發病時間窗差異分組,A組(<3h)41例、B組(3~4.5h)46例,患者均接受阿替普酶溶栓治療。
A組,男22例、女19例,年齡83~51歲、平均年齡(67.26±4.25)歲,影像學診斷后確認內囊梗塞14例、單側額顳葉梗塞10例、腦干梗塞10例、丘腦梗塞7例;B組,男24例、女22例,年齡83~52歲,平均年齡(67.51±4.29)歲,影像學診斷后確認內囊梗塞15例、單側額顳葉梗塞12例、腦干梗塞10例、丘腦梗塞9例。一般資料組間對比結果無統計學差異,P>0.05,研究結果可比。
納入標準:(1)經顱腦CT、MRI確診腦梗塞者,且發病時間均≤4.5h;(2)患者均符合靜脈溶栓治療指征,自愿加入研究。排除標準:(1)合并既往急性腦梗塞病史者;(2)治療前發生出血性轉化者;(3)合并阿替普酶治療禁忌證者;(4)合并惡性腫瘤疾病者;(5)入院時或治療期間合并多器官功能衰竭指征者。
2 方法
兩組患者入院經影像學診斷確診后,均對癥接受血壓控制,血脂、血糖調節,補液、顱內壓降壓,神經保護等對癥治療,同期開展阿替普酶溶栓治療,A組在發病后3h內接受靜脈溶栓治療,B組在發病后3~4.5h內接受靜脈溶栓治療。
阿替普酶靜脈溶栓方案:以0.9mg/kg標準計算治療劑量,經氯化鈉注射液配置為1ml/ml濃度藥液后先取10%藥液行靜脈推注,推注完畢后將剩余劑量在60min你沒勻速滴注完畢,溶栓24h后復查顱腦CT或MRI確認溶栓效果及出血性轉化情況,如未時間血運重建則重復上述治療;確認血運重建者則行侯素阿司匹林、氯吡格雷雙聯抗血小板凝集治療,直至患者出院。治療期間需積極配合臨床康復護理、健康干預等措施,提升患者病情臨床預后康復質量。
3 觀察指標
以患者治療前后NIHSS、mRS、Bl量表評分,血清標志物水平,急性期治療有效率,近期治療預后,二次血運重建率、出血性轉化發生率及治療不良反應率為標準,評價兩組治療效果差異。
取NIHSS量表評估患者神經功能受損進展情況,總分為0~42分,評分高低與患者神經功能受損進展情況呈正相關性;取mRS量表評估患者急性腦梗塞后神經功能恢復情況,總分為0~5分,評分高低與患者神經功能恢復情況呈反相關性;取Barthel(Bl)量表評估患者生活自理能力水平,總分為0~100分,評分高低與患者生活自理能力水平高低呈正相關性。
急性期治療有效率評價標準:顯效,治療后NIHSS、mRS量表評分下降>60%;有效,治療后NIHSS、mRS量表評分下降幅度在20%~60%內;無效,治療后NIHSS、mRS量表評分下降幅度<20%。
血清標志物選擇hs-CRP、Lp-PLA2、NSE行實驗室生化檢驗,分別取患者入院及治療后當日外周靜脈血行實驗室檢驗。
近期治療預后以患者靜脈溶栓治療后致殘程度及最終預后結果為評價標準。
4 統計學方法

5 研究結果
5.1 兩組NIHSS、mRS、Bl量表評分對比
分析表1,患者治療后NIHSS、mRS、Bl量表評分均有改善,A組NIHSS(3.12±0.65)分、mRS(1.31±0.27)分低于B組,A組(61.68±5.47)分高于B組,差異顯著,P<0.05。
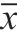
表1 兩組NIHSS、mRS、Bl量表評分對比(±s)
5.2 兩組血清標志物水平對比
分析表2,患者治療后血清標志物水平均下降,A組hs-CRP(7.68±1.68)mg/L、Lp-PLA2(168.29±14.25)μg/L、NSE(7.45±1.89)μg/L低于B組,差異顯著,P<0.05。
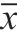
表2 兩組血清標志物水平對比(±s)
5.3 兩組急性期治療有效率對比
分析表3,A組治療有效率(92.68%)高于B組(76.09%),差異顯著,P<0.05。

表3 兩組急性期治療有效率對比[n(%)]
5.4 兩組近期治療預后對比
分析表4,A組預后良好占比(65.85%)高于B組,中重度殘疾、死亡占比低于B組,差異顯著,P<0.05。

表4 兩組近期治療預后對比[n(%)]
5.5 兩組出血性轉化發生率、治療不良反應率對比
分析表5,A組出血性轉化發生率(0.00%)低于B組,差異顯著,P<0.05;兩組治療不良反應率對比無統計學差異,P>0.05。

表5 兩組出血性轉化發生率、治療不良反應率對比[n(%)]
6 討論
臨床研究指出急性腦梗塞臨床發病后,病情進展具有快速、復雜性特點,可在對梗塞部位及周邊腦組織、神經組織造成不可逆損傷后,逐步影響相關器官系統功能障礙癥狀,威脅患者臨床健康及生命安全,故需在臨床中尋求可行治療措施,積極延緩患者病情進展,改善臨床預后質量。現階段,對于急性腦梗塞的臨床救治以積極溶栓配合神經修復、顱內壓降低、抗血小板凝集等集中方案為主,必要時可行介入治療或手術治療,積極提升臨床治療效果。
阿替普酶是急性腦梗塞患者靜脈溶栓首選治療藥物,為現代轉基因制藥技術下新型藥物類型,在具有顯著纖溶酶原激活機制外,相較傳統溶栓藥物臨床出血風險性明顯降低,對積極維護缺血灶周邊腦組織健康性、促進神經功能損傷恢復具有積極意義。且在相關研究中指出,急性腦梗塞發病后3~6h時,大腦梗塞區半暗帶為明顯階段,隨缺血時間延長大腦梗塞取半暗帶可逐漸縮小(病程6~24h)、消失(病程>24h),最終引發不可逆性腦組織、神經組織損傷,故在上述損傷發生前予以患者時間窗內積極阿替普酶靜脈溶栓治療對患者病情救治、預后改善具有積極意義,但在上述急性腦梗塞病理機制闡述中可知急性腦梗塞發病3h后即可出現明顯腦組織、神經組織不可逆性損傷進展趨勢,而阿替普酶最佳治療時間窗為發病后4.5h內,或可導致患者發病后時間窗內不同時機下靜脈溶栓治療效果差異,影響患者臨床治療效果及預后質量。故針對上述情況,本文特設置相關臨床治療研究,以期對上述治療時機影響性予以明確,為急性腦梗塞患者的積極治療提供合理依據。
研究結果表明:A組NIHSS、mRS評分,血清hs-CRP、Lp-PLA2、NSE,中重度殘疾、死亡占比,出血性轉化發生率均低于B組,A組評分、治療有效率、預后良好占比均高于B組,差異顯著,P<0.05。
急性腦梗塞病理機制研究中指出,發病早期因急性缺血可由病變部位及周邊受損組織在釋放大量致炎信號因子后,導致人體血清hs-CRP等多類炎癥因子水平應激性升高,可加劇受損腦血管內皮功能損傷進展,增加血小板聚集率,誘發患者腦水腫并發癥威脅臨床安全,且上述病理損傷發展中可由患者腦組織、神經元組織、神經組織等合并損傷刺激人體Lp-PLA2、NSE、GFAP的釋放,以反映患者急性腦梗塞后大腦神經組織受損進展水平,故可將在臨床量表評估基礎上結合上述血清標志物水平變化對時間窗內不同時機下阿替普酶溶栓治療效果進行綜合評估,且具備評估合理性。經本次治療研究后發現,時間窗<3h患者在接受阿替普酶溶栓治療后的NIHSS、mRS評分及血清hs-CRP、Lp-PLA2、NSE、GFAP改善效果均明顯優于時間窗3~4.5h患者,可知時間窗早期靜脈溶栓治療效果較晚期溶栓具有顯著優勢性,但在上述治療實施中還需結合患者神經功能受損進展、溶栓期間血壓變化水平、血糖水平及既往病史對患者出血性轉化風險予以評估,采取干預措施,保障患者預后質量穩定、安全。
綜上所述,阿替普酶對急性腦梗塞具有顯著急性期治療效果及近期預后效果,可有效維護患者大腦神經功能,延緩損傷進展,但需盡可能實施早期時間窗治療確保患者治療有效性、安全性,對于晚期時間窗患者應在符合靜脈溶栓指征條件下盡可能選擇阿替普酶治療,以改善臨床預后。

