新一代氟喹諾酮類藥物莫西沙星聯合治療耐多藥肺結核病的藥物作用
文/李修霞
近年,在全球范圍內,結核病流行始終維持在一個較低水平上,但此病在患病率上呈現出緩慢、持續升高趨勢;更需指出的是,受不合理使用抗結核化療方案、患者治療依從性差等因素影響,使得結核桿菌的耐藥情況越發凸顯。所謂耐多藥結核病(MDR-TB),即為結核病患者對≥2種的抗結核藥物存在耐藥情況,如利福平(RFP)、異煙肼(INH)等。早在2007年,世界衛生組織(WHO)便明確強調,全世界每年約有5%的人患結核病,其中,患MDR-TB的病例數達50萬。耐多藥肺結核病(MDR-PTB)作為MDR-TB的主體,實為耐多藥結核菌傳播的主要根源所在。伴隨臨床對MDRTB治療研究的持續深入,氟喹諾酮類藥物經多方研究證實有良好的抗結合作用,且與其他抗結核藥物并無交叉耐藥性,所以已成為治療此病的新型用藥。對于左氧氟沙星而言,其乃是一種治療MDR-PTB的傳統型氟喹諾酮類藥物,而莫西沙星則為此類藥的第4代新藥。有報道指出,采用莫西沙星治療對其他藥物存在耐藥情況的結核桿菌,有著較強的抗菌活性。本文圍繞所收治的MDR-PTB患者,分別采用莫西沙星、左氧氟沙星進行治療,對比其效能,現剖析如下。
1 資料與方法
1.1 臨床資料
在2020年1-12月間,對本院收治的MDR-PTB患者進行選取,共計70例,將其采用當前常用的隨機數字表法分成2組,在A組35例患者中,21歲為其最小年齡,最大為67歲,平均為(39.41±3.26)歲,最短病程6個月,最長6年,平均為(2.78±0.61)年,男性20例,其余為女性(15例);B組中,年齡22~66 (38.34±3.39)歲,病程6個月~6 (2.82±0.65)年,男、女比值為19:16。兩組以上數據經逐一比對,所存在差異均不明顯(P>0.05)。
納入標準:(1)均與此病診斷標準相符;(2)年齡均>18歲;(3)肺部病灶有進展,并且已經形成空洞。排除標準:(1)對本文所用藥過敏;(2)合并認知障礙、精神疾病;(3)合并嚴重臟器功能障礙;(4)惡性腫瘤;(5)肺外結核。
1.2 方法
B組給予莫西沙星,用藥方案為:莫西沙星、阿米卡星、對氨基水楊酸、吡嗪酰胺、丙硫異煙胺、帕司煙肼、利福噴汀3個月,莫西沙星、丙硫異煙胺、利福噴汀、吡嗪酰胺、帕司煙肼、丙硫異煙胺6個月,莫西沙星、吡嗪酰胺、帕司煙肼、利福噴汀9個月(分別為3Mpa L2Z2Th PAk,6Mpa L2Z2Th,9Mpal2Z2)。A組所用氟喹諾酮藥物是左氧氟沙星,方法與B組相同。用藥方法:莫西沙星(重慶華邦制藥有限公司,國藥準字H20193406,規格:0.4g*6片):0.4g,qd;左氧氟沙星(浙江醫藥股份有限公司新昌制藥廠,國藥準字H20033922,規格:0.2g*12片):0.6g,qd;阿米卡星(華中藥業股份有限公司,國藥準字H42021497,規格:2ml:0.2g*10支):0.6g,im,qd,對氨基水楊酸(山西振東泰盛制藥有限公司,國藥準字H14020372,規格:2g*25支):8.0g,ivgtt,qd;丙硫異煙胺(遼寧康博士制藥有限公司,國藥準字H19983213,規格:0.1g*100片):0.2g,tid;吡嗪酰胺(沈陽紅旗制藥有限公司,國藥準字H21022354,規格:0.25g*100片):2.0g,biw;利福噴汀(四川省長征藥業股份有限公司,國藥準字H10940211,規格:0.15g*10粒*2板):0.6g,bid;帕司煙肼(重慶華邦制藥有限公司,國藥準字H50022019,規格:0.1g*100片):1.0g,qn。兩組均治療12個月。
1.3 觀察指標
就兩組臨床療效、不良反應(如肝功能異常、胃腸道反應等)進行比較,另對比兩組炎癥因子水平、肺功能(治療前及治療12個月時)。(1)療效。療效判定標準:如果治療后肺部病變沒有活動性,定期查痰菌都為陰性(每月1次),且連續>6個月,X線檢查證實肺部空洞閉合,即治愈;若痰菌陰轉,或者是連續呈陰性的時間≥3個月,肺部病變已被吸收,或者吸收顯著,空洞閉合后者縮小,即顯效;若上述指標連續≥1個月,即有效;若痰菌、肺部應變都沒有好轉或惡化,即無效。治愈、顯效、有效例數相加之和與總例數的比值,即為總有效率。(2)炎癥因子。抽取清晨空腹狀態下的靜脈血(5mL),離心處理(3000r/min,時間為15min),得血清之后,用酶聯免疫吸附測定法(ELISA)對兩組的血清腫瘤壞死因子-α(TNF-α)水平進行測定。(3)肺功能。對兩組開展肺功能檢查,記錄第1秒用力呼氣量(FEV1)、最大呼氣流量(PEF)。
1.4 統計學處理
SPSS24.0處理數據,t、x分別對計量、計數資料實施檢驗,P<0.05,提示差異顯著。
2 結果
2.1 兩組臨床療效對比
較之A組,B組治療總有效率更高(P<0.05),見表1。

表1 對比2組患者的臨床療效
2.2 兩組血清TNF-α及肺功能指標對比
治療前,兩組FEV1、PEF、TNF-α比較,差異均不明顯(P>0.05);治療12個月時,兩組FEV1、PEF均有升高(P<0.05),而TNF-α水平都降低(P<0.05),且B組較A組更明顯(P<0.05),見表2。
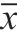
表2 對比2組患者的血清TNF-α及肺功能指標(±s)
2.3 兩組不良反應情況對比
兩組不良反應發生率經對比,并無明顯差異(P>0.05),見表3。

表3 對比2組患者的不良反應發生情況
3 討論
在當前臨床中,最為常用的肺結核化療藥物為異煙肼、利福平等,但在實際用藥時,因藥物選擇不合理或使用不當,再或者是患者有著較差依從性等,因而容易出現上述藥物對結核分枝桿菌耐藥的情況。有研究指出,結核桿菌之所以會產生耐藥性,主要原因在于基因突變。我國每年新增MDR-PTB患者數達12萬人次,在世界各國中位居第2位。需要指出的是,患MDR-PTB后,其會對患者的肺組織病灶的血供造成嚴重影響,并且還會使其肺部纖維組織加速破壞,所以最終會增加治療難度,造成病情的遷延反復;另外,由于此病有著較長的傳染期,因而也會使傳播擴散風險增大。有報道強調,將多種抗菌藥物相聯合來治療MDR-PTB,能夠將結核分枝桿菌徹底殺滅,并且還是當前臨床治療此病的最主要方法。在治療結核的各種藥物中,氟喹諾酮類藥物的作用機制比較獨特,其作用的發揮對結核分枝桿菌旋轉酶的抑制效果有依賴性,并且通過阻滯DNA的復制,達到分解、死亡的目的;此外,此類藥物能夠透過細胞膜而成功進入到巨噬細胞中,將其中的結核分枝桿菌殺死;還需說明的是,氟喹諾酮類藥物即便連續用藥,也不會造成藥物的不斷蓄積,因而有著較好的治療安全性。此類藥物憑借其獨特的作用機制,在治療MDR-PTB中的效能越發凸顯。本文所選取的兩組患者,都將氟喹諾酮類藥物當作研究的基礎用藥。
從我國最新修訂的《肺結核診斷及治療指南》中得知,治療MDR-PTB的主藥即為二線抗結核藥物,且建議選用氟喹諾酮類藥物(氧氟沙星、左氧氟沙星等),左氧氟沙星已有多年的臨床應用時間,同時還是一種已被臨床認可的二線抗結核藥物。有學者發現,用左氧氟沙星對MDR-PTB進行治療,效果好,能將病灶快速改善,并且還有著較少的不良反應;但伴隨MDR-PTB患病人數的日漸增多,病原菌在具體的抗藥能力上的持續變遷,且長時間使用一種氟喹諾酮類藥物治療,易出現細胞耐藥性,因而在治療MDR-PTB中受到許多挑戰。對于莫西沙星而言,其乃是一種新一代的氟喹諾酮類藥物,能夠通過對細菌的DNA促旋酶、拓撲異構酶進行干擾,實現對DNA的復制、修復、轉錄等進行干擾,從而達到抗菌的目的。本文分別將莫西沙星、左氧氟沙星與多藥相聯合來對MDR-PTB進行治療,結果發現,兩組肺功能指標、血清TNF-α均有明顯改善,但B組較A組更明顯;B組治療總有效率更高。提示莫西沙星聯合多藥治療此病,無論是在降低血清炎性因子水平上,還是在改善肺功能上,均有更突出的效果。另外,兩組不良反應發生率通過對比,并無顯著差異。提示莫西沙星聯合多藥治療不會造成不良反應發生風險的增加。另外,較之左氧氟沙星,莫西沙星在治療MDR-PTB中,有著更長的半衰期,更高的生物利用度,以及更強的生物活性、組織穿透力等,因而更具適用性。
綜上,將莫西沙星聯合多應用于MDR-PTB患者,可獲得更好效果,不僅能顯著改善其肺功能,而且還能明顯降低血清炎癥因子水平,且安全性高,值得臨床應用。

