單中心近五年新增首次血液透析患者流行病學特征研究
吳其順,何建強,王泰娜,夏炎,余姝,王琳
本研究價值:
本研究提示糖尿病腎病(DKD)、慢性腎小球腎炎(CGN)及高血壓腎病(HN)是終末期腎臟病(ESRD)主要發病原因,且DKD、HN發病年齡較CGN高;腎性貧血、腎性高血壓者、消化道癥狀、代謝性酸中毒、心力衰竭及其他心血管事件是首次HD患者主要并發癥。未來應加強對老年患者相關疾病的預防及防治,特別是糖尿病及其他代謝性疾病,其可能為有效減少ESRD的重要措施。
本研究局限性:
(1)本研究屬于回顧性研究,患者背景的異質性無法消除,其因果關系需要前瞻性研究進一步驗證。(2)數據中存在部分缺失,但是考慮到被調查患者數目眾多,即使在排除或估算缺失值之后,統計能力仍然保留。(3)基礎數據較多,可進一步深入挖掘其數據背后的意義。(4)本研究未進一步探討HD通路選擇及不同透析模式對HD患者預后的影響。
慢性腎臟病(CKD)由于其高患病率、高致殘率、高醫療花費、低知曉率的特征,已成為危害人類健康的重要公共衛生問題[1]。國外研究顯示全球CKD的患病率為13.4%[2]。美國疾病控制和預防中心估計美國成年人中CKD的患病率約為15%[3]。我國CKD患病率為10.8%,提示我國成人中約1.2億人患有CKD[4]。CKD逐漸發展至終末期腎臟病(ESRD)時患者腎功能低下,體內毒素聚集,可引起患者肢體水腫、惡心、納差等不良癥狀,病情嚴重可發展為膿毒癥,對患者生活質量和生命安全造成嚴重影響[5]。血液透析(HD)是ESRD患者腎臟替代治療(RRT)的主要方法之一,其能通過體外血液循環的方式將血液中的代謝廢物清除凈化,有效維持并延長患者生存時間[6]。隨著透析設備、透析治療技術的改進,加上透析治療納入我國大病醫療保險,接受HD的患者逐年增多;但是,HD患者的預后仍不理想,死亡率仍高達28.42/1 000~167/1 000[7-8]。深入了解該類患者的流行病學特點、并發癥、血管通路的變化趨勢及對透析時機的把握等可為該類患者的醫療決策提供依據。本研究回顧分析近五年新增首次HD患者的臨床資料,以了解患者相關流行病學特征變化趨勢,從而提高患者透析質量、改善預后。
1 對象與方法
1.1 研究對象 選取2016—2020年在江蘇大學附屬醫院血液凈化中心進行首次HD的ESRD患者為研究對象。納入標準:(1)確診為CKD5期;(2)首次行HD;(3)病史及診療資料齊全。排除標準:(1)急性腎損傷;(2)近半年內曾行腹膜透析;(3)腎移植術后。本研究經江蘇大學附屬醫院醫學倫理委員會批準(UJS-LAFR-AP-2018030612),獲得患者及其家屬的知情同意。
1.2 方法 采用回顧性調查方法,通過查閱電子存檔的門診及住院病歷,收集患者臨床資料,包括患者費用來源〔醫保(包括居民醫保、職工醫保及離休干部特殊醫保)、自費〕、營養狀況(血紅蛋白、血清白蛋白水平)、性別、年齡、首次就診原因(水腫,消化道癥狀如惡心、嘔吐,體檢指標如血常規、尿常規、B超等檢查異常,乏力、腰酸癥狀,循環系統癥狀、血壓高,神經系統癥狀及其他癥狀)、原發病〔糖尿病腎病(DKD)、慢性腎小球腎炎(CGN)、高血壓腎病(HN)、梗阻性腎病(ON)、其他〕、首次血管通路〔非隧道導管(NTC)、自體動靜脈內瘺(AVF)、帶隧道和滌綸套的透析導管(TCC)、移植血管動靜脈內瘺(AVG)〕及后續的長期血管通路選擇、并發癥〔腎性貧血、腎性高血壓、消化道癥狀、代謝性酸中毒、心力衰竭及其他心血管事件、慢性腎臟病-礦物質和骨代謝異常(CKD-MBD)、肺部感染及其他部位感染、繼發性甲狀旁腺功能亢進癥、骨折、尿毒癥腦病及其他疾病〕等;隨訪患者1年內轉歸、1年內死亡原因,隨訪截止日期為2021-12-31。
1.3 統計學方法 使用Excel表格錄入數據,使用SPSS 25.0統計學軟件進行數據分析。符合正態分布的計量資料以(±s)表示,多組間比較采用單因素方差分析;計數資料以相對數表示,多組間比較采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 HD患者費用來源、營養狀況及性別分布 2016—2020年本中心共有662例新增ESRD患者進行首次HD。患者醫保比例逐年增加,患者的營養狀況(血紅蛋白、血清白蛋白水平)普遍較差,近5年血紅蛋白及血清白蛋白水平比較,差異無統計學意義(F=0.639,P=0.635;F=1.335,P=0.255),見表1;662例患者中,男384例,女278例,男女性別比為1.38∶1。2016—2020年各年度患者性別比比較,差異無統計學意義(χ2=2.413,P=0.660)。見表2。

表1 本中心2016—2020年新增首次血液透析患者的費用來源及營養狀況Table 1 Cost source and nutritional status of newly-added first-time hemodialysis patients in our center from 2016 to 2020

表2 本中心2016—2020年新增首次血液透析患者的性別分布〔n(%)〕Table 2 Gender ratio of newly added first-time hemodialysis patients in our center from 2016 to 2020
2.2 HD患者的年齡分布 不同年齡段患者中占比較大的是 61~70歲,占 28.1%(186/662),71~80歲占21.6%(143/662),41~60歲 占 28.9%(191/662);>40歲占90.0%(596/662)。各年度患者的年齡分布與合計人數的分布基本一致,見表3。2016—2020年各年度患者平均年齡比較,差異無統計學意義(F=0.128,P=0.972),見表4。

表3 新增首次血液透析患者的年齡分布〔n(%)〕Table 3 The age distribution of new first hemodialysis patients in our center from 2016 to 2020
表4 本中心2016—2020年新增首次血液透析患者的平均年齡比較(±s,歲)Table 4 Comparison of the ages of new first-time hemodialysis patients in our center from 2016 to 2020

表4 本中心2016—2020年新增首次血液透析患者的平均年齡比較(±s,歲)Table 4 Comparison of the ages of new first-time hemodialysis patients in our center from 2016 to 2020
年份(年) 例數 年齡2016 122 62.3±16.0 2017 155 62.2±16.1 2018 126 61.8±15.6 2019 135 63.1±15.1 2020 124 62.6±13.8 F值 0.128 P值 0.972
2.3 HD患者首次就診原因分析 662例患者中首次就診原因較多的是水腫占32.0%(212/662),消化道癥狀如惡心、嘔吐占16.6%(110/662),體檢異常如血常規、尿常規、B超等檢查異常占15.9%(105/662),乏力、腰酸等癥狀占10.6%(70/662),循環系統癥狀占9.8%(65/662),血壓高占8.3%(55/662),神經系統癥狀占3.8%(25/665),其他癥狀占3.0%(20/662)。
2.4 HD患者的原發病 662例患者中原發病前3位分別 為 DKD 37.9%(251/662)、CGN 25.7%(170/662)和HN 21.2%(140/662),歷年HD患者原發病前3位均是DKD、CGN、HN,見表5。不同年齡段患者的原發病構成比分析發現,21~30歲、31~40歲HD患者原發病以CGN為主;41~50歲、51~60歲HD患者原發病以CGN、DKD為主;61~70歲HD患者原發病以DKD為主;≥71歲HD患者原發病以DKD、HN為主。見表6。
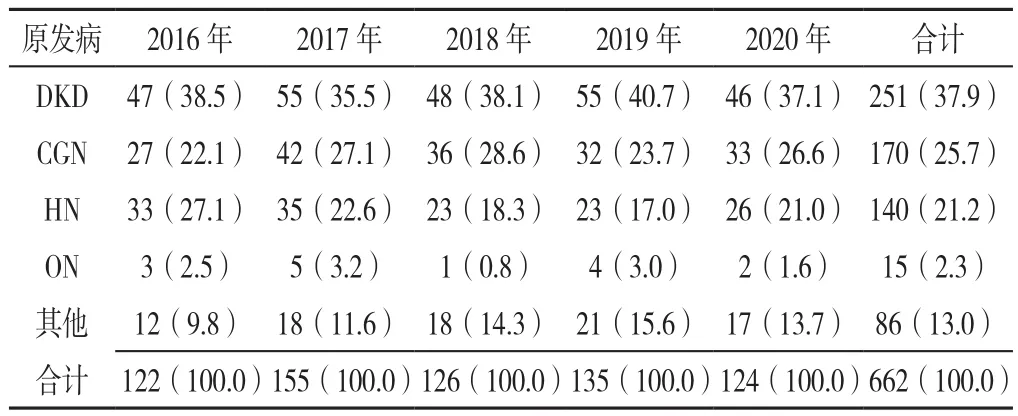
表5 本中心2016—2020年新增首次血液透析患者的原發病構成情況〔n(%)〕Table 5 The primary disease composition of new first-time hemodialysis patients in our center from 2016 to 2020
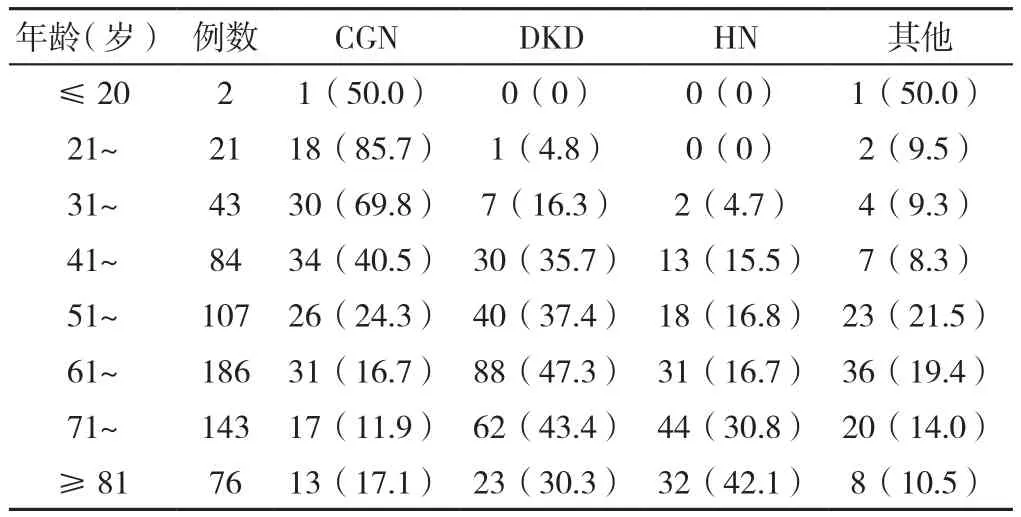
表6 新增首次血液透析患者原發病構成〔n(%)〕Table 6 The etiological composition of new first-time hemodialysis patients in our center from 2016 to 2020
2.5 HD患者的血管通路構成 662例患者首次血管通路中,NTC置管占76.9%(509/662);AVF占19.9%(132/662);TCC占3.0%(20/662);AVG占0.2%(1/662),見表7。312例患者經急診行首次NTC置管透析,入院病情平穩后,82.1%(256/312)的患者進一步選擇AVF作為其后續長期血管通路,9.0%(28/312)的患者選擇TCC作為其后續長期血管通路,見表7。

表7 本中心2016—2020年新增首次血液透析患者的血管通路使用情況〔n(%)〕Table 7 Use of vascular access in new hemodialysis patients in the center from 2016 to 2020
2.6 HD患者并發癥 100.0%(662/662)并發腎性貧血,77.0%(510/662)并發腎性高血壓病,66.2%(438/662)并發消化道癥狀,50.2%(332/662)并發代謝性酸中毒,43.2%(286/662)并發心力衰竭及其他心血管事件,32.0%(212/662)并發 CKD-MBD,21.2%(140/662)并發肺部感染及其他部位感染,6.3%(42/662)并發繼發性甲狀旁腺功能亢進癥,3.0%(20/662)并發骨折,3.9%(26/662)并發尿毒癥腦病,6.3%(42/662)并發其他內科疾病。
2.7 隨訪情況 隨訪1年,共96.8%(641/662)HD患者存活;放棄治療與死亡患者較少;各年度HD患者存活、放棄治療、死亡占比與合計占比基本一致。隨訪1年,12.7%(84/662)的患者留在本中心繼續進行HD治療,81.7%(541/662)的患者轉院,1.4%(9/662)的患者接受腎移植,4.2%(28/662)的患者改為腹膜透析;各年度HD患者本中心繼續行HD、轉院、腎移植、改腹膜透析占比與合計占比基本一致。見表8。
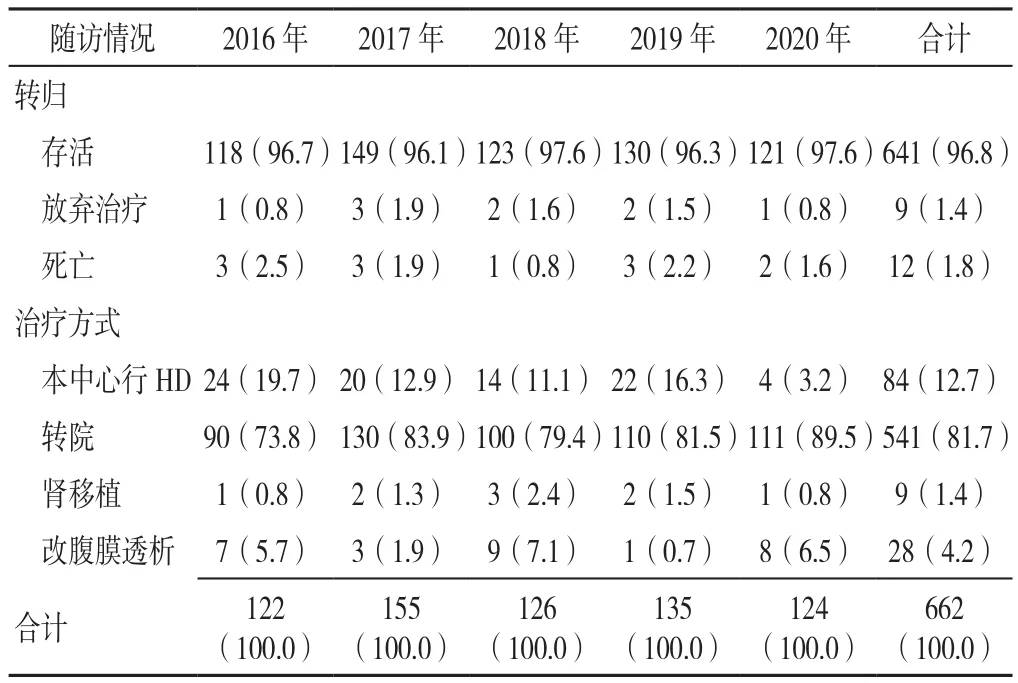
表8 本中心2016—2020年新增首次血液透析患者的1年內轉歸情況〔n(%)〕Table 8 The outcome of new first-time hemodialysis patients in our center from 2016 to 2020
2.8 HD患者1年內死亡原因 2016—2020年各年度患者1年內病死率分別為2.5%(3/122)、1.9%(3/155)、0.8%(1/126)、1.5%(2/135)、1.6%(2/124);死因主要為心腦血管事件,2016—2020年各年度心腦血管事件導致死亡占比分別為66.7%(2/3)、66.7%(2/3)、100.0%(1/1)、100.0%(2/2)、100.0%(2/2);死亡患者的年齡主要集中在61歲以上,男性居多,原發病主要為DKD。
3 討論
HD是ESRD患者的主要治療方法之一,隨著HD患者逐年增多,如何提高透析質量越來越為臨床工作者所重視。2017年全球疾病負擔研究結果顯示,與10年前相比,CKD的發病率、患病率和死亡率分別增加了31.6%、27.0%和34.0%[9-12]。當腎功能逐漸衰退至ESRD,則需要RRT維持生命。HD是RRT的主要方式,占所有RRT患者的91%[13]。此外,患者健康也受到與CKD相關的并發癥如腎性貧血、腎性高血壓、CKDMBD、心血管疾病、焦慮或抑郁以及生活質量改變的影響[14]。雖然維持性HD治療廣泛用于ESRD患者,但具體實施在各國各地區存在很大差異。醫保政策的覆蓋、資源的可利用、HD開始的原因、HD時機的選擇、原發病情控制、患者的教育和準備、HD治療的方式和通路以及各種“因國家而異”的因素,均會極大地影響患者的診治過程和結果[8]。因此有必要對ESRD患者管理干預方案及如何開始HD進行探討,以提高對ESRD的認識和防范意識,為ESRD患者的治療決策提供參考,
本研究共納入662例首次HD患者,平均年齡為(62.4±15.3)歲,高于中國腎臟病網絡(CK-NET)[15]記錄的2016年HD患者平均年齡55.6歲和美國的59.1歲[16],但低于日本的66.6歲[17]。HD患者老年人居多的原因可能為:(1)有研究指出,年齡是CKD發生的獨立危險因素,老年人的CKD發病率明顯增高[18],目前我國人口老齡化日益突出。(2)老年人中糖尿病、高血壓發病率高,而糖尿病、高血壓可以造成ESRD。本研究提示各年度男性患者居多,這與目前大多數研究認為男性的CKD患病率高于女性的結果一致[19-21]。
對患者的評估包括首次HD時的臨床和實驗室資料。早期監測和治療旨在減緩腎功能的下降、為RRT做好充分準備并及時啟動治療策略,對于改善ERSD患者的預后至關重要。在HD前和維持性HD患者中,營養狀況和死亡率之間有密切的聯系[22]。本研究患者均并發貧血(血紅蛋白參考值:男性≤120 g/L,女性≤110 g/L),平均血紅蛋白水平為(97.43±5.90)g/L,目前的指南建議長期規律HD患者的血紅蛋白目標水平應為110~120 g/L,這有利于長期預后[23];結合上海地區2016年CKD5期貧血患病率高達90.2%[24],本中心首次HD治療的ESRD患者貧血比例偏高。其原因可能與未行HD的ESRD患者貧血知曉率以及重視程度低有關,患者不能規律用藥、及時監測貧血指標。低血紅蛋白水平是CKD的重要臨床表現,是CKD患者并發心血管并發癥的獨立危險因素,也是維持性HD患者預后不佳的重要預測因子,與HD患者住院率、病死率和醫療費用增加密切相關[25-26],應加強CKD患者的一體化、規范化管理,尤其是CKD3~4期門診患者的管理,充分發揮醫生的臨床干預能力。本研究患者平均血清白蛋白水平為(37.46±1.64)g/L。有研究指出,血清白蛋白是HD患者死亡的強預測因子[27],其水平可預測HD患者的全因死亡率[28]。目前中國慢性腎臟病營養治療臨床實踐指南(2021版)建議[29],HD患者血清白蛋白理想水平≥40 g/L,本研究患者平均血清白蛋白水平<38 g/L,提示患者營養不良。
新增首次HD患者原發病構成在不同人種、地區、國家中有較大差別,這與人種的遺傳背景、當地的經濟發展、醫療水平及人們的健康保健意識有關[9]。發達國家,人們診治意識強,CGN導致的CKD進展相對緩慢;DKD和HN日益突出。現有研究指出DKD是糖尿病最常見的微血管并發癥[30],占美國所有新發ESRD病例的50%[31]。我國人口老齡化嚴重,目前有不少研究已證實,DKD和HN所致ESRD患者占比相較10年前明顯升高,且部分地區此類患者已成為HD的主要人群[32-33]。本研究發現,HD患者原發病構成主要為DKD、CGN和HN,這可能與長三角地區經濟發達,居民生活方式及膳食結構改變,糖尿病、高血壓等代謝性疾病患病率逐年增加有關。因此加強糖尿病及高血壓患者管理,控制血壓、血糖,延緩HN及DKD的發生,將成為CKD的防治重點。本研究中,部分患者無明確原發病,并已排除繼發性腎損害,多考慮CGN可能。故應早期發現并轉診CKD患者,明確病理類型,積極完善ESRD患者病歷記錄。
當需要RRT時,臨床醫生和患者必須在HD、腹膜透析和腎移植之間做出選擇。全球大部分國家的首選治療方案是HD[34]。進行HD需要建立血管通路。目前循證醫學首選AVF,如果無法建立AVF,次選AVG,最后才考慮中心靜脈導管[15](包括NTC和TCC)。然而大部分ESRD患者HD開始于中心靜脈導管[35],尤其是 NTC。本研究中,NTC 占 76.89%,AVF 占19.94%,TCC占 3.02%,AVG 占0.15%,表明大部分患者缺乏明確的透析治療計劃,未提前建立長期通路。有研究表明,相比AVF及AVG,NTC的感染率及功能不良等并發癥發生率較高,患者長期生存率較低[36-38]。本中心2019—2020年AVF利用率較前有所升高,AVG也開始使用,這得益于專科醫師能夠動態評估患者狀況并及時給予干預,制訂長期治療計劃,且患者及家屬在疾病認知方面也有很大進步。
本研究顯示,66.16%的患者會出現消化道癥狀,如納差、惡心、嘔吐等;43.20%的患者出現心力衰竭,存在胸悶、活動或靜息時氣促等心功能不全表現;21.15%的患者存在感染,多表現為肺部感染;有半數以上患者存在代謝性酸中毒;只有1.51%的患者患有尿毒癥腦病,該研究結果與以往研究相似[21,39]。ESRD患者常并發多系統疾病,早預防、早診斷、早治療對患者預后極其重要。
對于轉歸情況,本研究發現有以下特點:放棄治療與死亡患者各年度占比較小,可能與人們健康意識的增強及醫院診療水平的提高有關;轉院患者在2017年以后人數逐年增加,與本中心透析患者已飽和有關;有部分患者會選擇腎移植,研究提示相比HD治療,腎移植更符合正常人的生理模式,可以更好地排出代謝廢物,同時又可以恢復正常腎臟內分泌、調節水電解質及酸堿平衡,且患者可以暫時甚至終身享有“正常腎”,擺脫透析,提高患者的生存質量[40-41]。條件許可的情況下,腎移植應成為ESRD患者的首選方案。
國內外研究均提示HD患者的死因主要是心腦血管并發癥與感染[21,39,42-45];且有研究發現男性是HD患者死亡的獨立危險因素,其死亡風險是女性患者的1.5倍;年齡可作為HD患者不同生存期中預測死亡的獨立因素[46],本研究結果與之一致。故可從上述特點入手,關注新增首次HD年齡偏高的男性DKD患者,積極采取干預措施,降低其死亡率。
綜上所述,近5年來確診為ESRD而進入本中心行首次HD治療的患者男性患病率高于女性;DKD、CGN及HN是ESRD主要發病原因,且DKD、HN發病年齡大,CGN以年輕人為主;NTC仍是首次HD的主要血管通路;腎性貧血、腎性高血壓、消化道癥狀、代謝性酸中毒、心力衰竭及其他心血管事件是首次HD患者主要并發癥,可以通過實施早期篩查和及時干預來加強CKD患者的監測與管理,降低患者發病率和死亡率;在CKD后期需要RRT時,透析時機和治療方式的選擇應由醫護人員和患者及其家屬共同決定,并根據患者需要進行個體化調整。
作者貢獻:吳其順進行研究設計與實施、資料收集整理、撰寫論文并對文章整體負責;吳其順、何建強、王泰娜、夏炎、余姝進行研究實施、評估、資料收集;吳其順、何建強、王琳進行質量控制及審校。
本文無利益沖突。

