宏基因組二代測序在肺部感染患者病原體檢測中的應用價值*
陳婷婷,江文潔,華曉蘭,謝正福
(廣西醫科大學第一附屬醫院,南寧 530021)
臨床上的肺部感染主要是由多種病原體引起的肺實質炎癥反應。臨床上針對肺部感染,通常是根據痰、支氣管肺泡灌洗液和支刷物的涂片及培養(傳統方法)結果,并結合血清學檢測和胸部CT 來治療。肺部感染常見的病原體包括肺炎鏈球菌、流感嗜血桿菌、衣原體、支原體等[1]。在抗生素尚未出現時,肺炎鏈球菌是肺部感染的第一大“殺手”,然而目前的情況已不是如此,即使有新的檢測技術出現,許多患者的病原體診斷仍不明確[2]。由于傳統方法和血清學方法檢出病原體的陽性率不高,因此通常使用經驗性抗感染治療。但有些患者合并基礎疾病或免疫功能低下,其肺部往往有混合感染,導致療效欠佳,因此快速、簡便且準確地檢出病原體是治療肺部感染的第一要務。
宏基因組二代測序(metagenomics next-generation sequencing,mNGS)是通過對生物樣本中提取的核酸進行高通量測序,獲取樣本中包含的微生物種類和豐度信息。據報道,mNGS 診斷感染性疾病的靈敏度和特異度分別為50.7%和85.7%,在檢測結核分枝桿菌、真菌、病毒和厭氧菌方面的靈敏度較高,且抗生素暴露對mNGS 的影響較小[3]。在肺部混合感染中,人類巨細胞病毒和日本肺孢子蟲的混合感染最為常見,其次為銅綠假單胞菌和肺炎克雷伯菌的混合感染,mNGS 的靈敏度明顯高于培養法[4]。此外,mNGS 檢測可用于鑒定培養為陰性或生長緩慢的病原體,以及診斷罕見或不尋常的感染[5]。目前關于mNGS在肺部感染合并其他疾病中的研究較少,且大多集中在單一病種的研究。本研究回顧性分析了本院58 例肺部感染患者的mNGS結果,初步了解病原體的分布情況,評估在合并肺部基礎疾病時mNGS的表現,并與傳統方法和血清學檢測進行對比,為臨床抗感染治療提供理論依據。
1 對象與方法
1.1 研究對象 選取2020 年11 月1 日至2021 年8月31日在廣西醫科大學第一附屬醫院老年呼吸內科住院治療的58例肺部感染患者,符合社區獲得性肺炎(CAP)和醫院獲得性肺炎(HAP)的診斷標準:(1)有受涼或被傳染的病史;(2)有咳嗽、咳痰、發熱、呼吸急促、呼吸困難等癥狀;(3)肺部有呼吸音粗、啰音、痰鳴音等體征;(4)胸片或胸部CT有浸潤影等炎癥改變;(5)抽血化驗提示血象升高或降低。排除能夠引起發熱、咳嗽、咳痰等癥狀的疾病(如急性支氣管炎、慢性阻塞性肺病急性發作等)以及合并肺部腫瘤或自身免疫性疾病的患者。所有患者均行傳統病原學檢測、血清學檢測及支氣管肺泡灌洗液mNGS。
58 例肺部感染患者中,男31 例,女27 例;年齡16~82 歲,平均(52.71±14.39)歲,40 歲以上患者占77.6%;根據既往病史、臨床癥狀、肺部體征、實驗室檢查和胸部CT結果診斷出合并肺部基礎疾病患者43 例,包括肺結核19 例,支氣管擴張14 例,胸腔積液8例,支氣管哮喘2例;臨床癥狀:咳嗽47例,發熱9 例,咯血2 例;炎癥指標:白細胞計數升高8 例,超敏C反應蛋白升高18例,降鈣素原升高9例。
1.2 血清學檢測 治療前,留取患者清晨第一口痰液,進行菌落培養、涂片檢查和抗酸染色,并完善早期血清學檢測,即通過抽血檢測病原體,包括GM實驗、G試驗、抗酸桿菌DNA定量、新型隱球菌乳膠凝集試驗、九項呼吸道病原體IgM 抗體檢測(嗜肺軍團菌、肺炎支原體、肺炎衣原體、呼吸道合胞病毒、腺病毒、Q 熱立克次體、甲型流感病毒、乙型流感病毒及副流感病毒抗體Ⅰ、Ⅱ、Ⅲ型)。
1.3 傳統病原學檢查和mNGS 對所有患者進行支氣管鏡檢查,行肺泡灌洗術,同時留取支刷物(BB)和2 份支氣管肺泡灌洗液(BALF),其中一份BALF 送本院檢驗科進行傳統病原學檢查(菌落培養、涂片、抗酸染色、GM實驗、G試驗),另一份外送杰毅生物公司或康圣達醫學檢驗所進行病原體mNGS。所有mNGS 標本的采集、運輸和保存嚴格按照公司或檢驗所的標準規范執行。本研究mNGS僅對DNA 進行測序,因此未將RNA 病毒納入分析范圍。
1.4 臨床解讀 由老年呼吸內科兩位主治醫生和1 位影像科主治醫生組成的3 人小組,共同根據患者臨床癥狀、傳統和血清病原學檢測結果、mNGS報告、胸部CT表現、抗生素療效及以往的臨床診療經驗等綜合判斷致患者肺部感染的相關病原體。
1.5 統計學方法 采用SPSS 22.0統計軟件處理數據。計數資料以百分率(%)表示,率的比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 病原體陽性結果分布情況 通過3 種檢測方法共檢測出34種病原體,其中檢出細菌24種,真菌4 種,病毒5 種,非典型病原體1 種。58 例患者中,mNGS檢出符合肺部感染診斷的病例數為42例,檢出率72.41%;傳統方法檢出符合肺部感染診斷的病例數為14 例,檢出率24.14%;血清學檢出符合肺部感染診斷的病例數為15例,檢出率25.86%。
3種檢測方法檢出同一種病原體僅有3例,檢出率為5.17%,檢出病原體為曲霉菌(2例)和結核分枝桿菌(1 例)。3 種方法共檢出152 株病原體,mNGS共檢出86 株病原體,檢出率為56.58%,以細菌最為常見,其中分枝桿菌占19.82%,緩癥鏈球菌占9.39%,銅綠假單胞菌和肺炎鏈球菌均占5.86%,口腔鏈球菌占3.54%,肺炎克雷伯菌占2.32%;其次為真菌,最后為病毒。分枝桿菌中,結核分枝桿菌占58.82%,非結核分枝桿菌占41.18%;非結核分枝桿菌中又以膿腫分枝桿菌最為常見,占42.86%,龜分枝桿菌、副偶然分枝桿菌、鳥型分枝桿菌、胞內分枝桿菌各占14.29%;真菌中最常見為曲霉菌;病毒中最常見為EB病毒,見圖1。
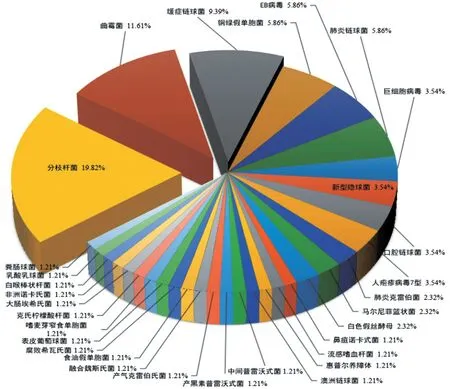
圖1 mNGS檢出病原體的分布圖
傳統方法共檢出28株病原體,檢出率為18.42%,以真菌最為常見,其中曲霉菌占46.4%,白色假絲酵母10.71%,馬爾尼菲籃狀菌3.57%;其次為細菌,其中分枝桿菌占25.2%,肺炎克雷伯菌、鼻疽諾卡式菌、嗜麥芽窄食單胞菌、白喉棒狀桿菌各占3.57%,見圖2。
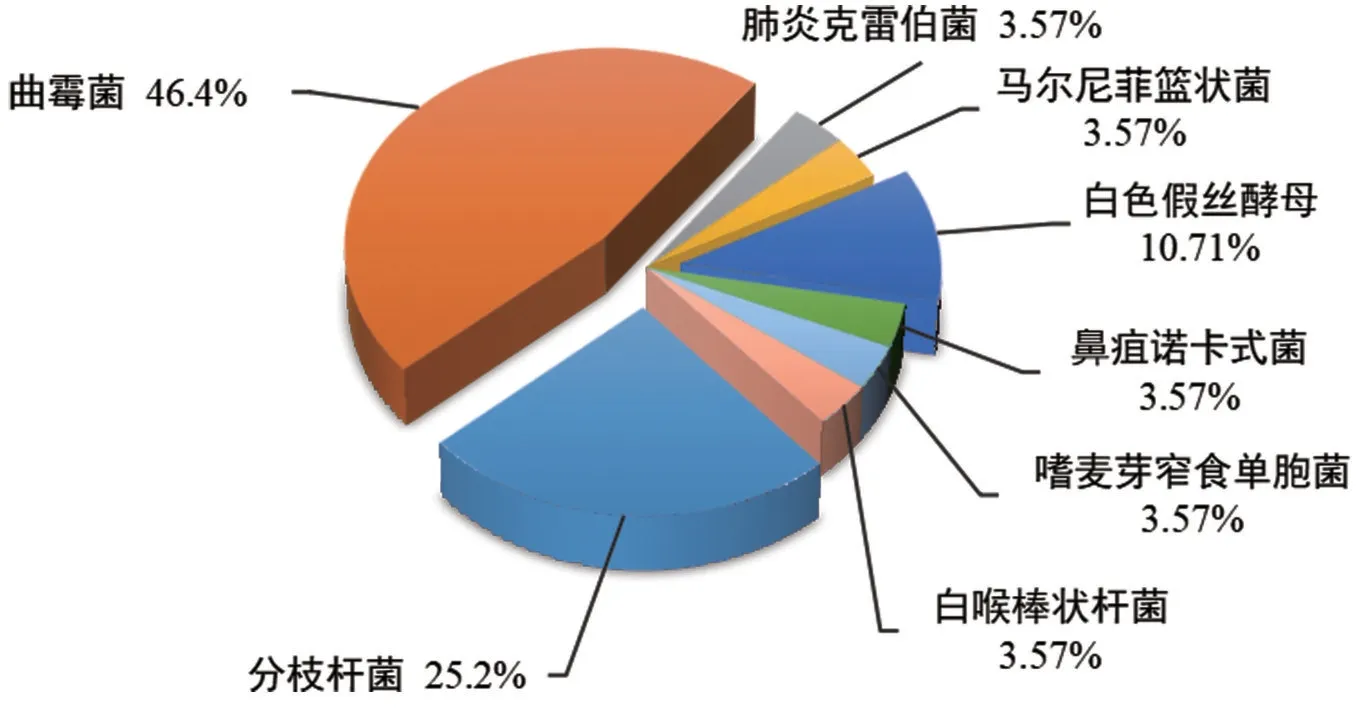
圖2 傳統方法檢出病原體的分布圖
血清學檢測共檢出38 株病原體,檢出率為25%,以真菌最為常見,其中曲霉菌占71.06%,新型隱球菌5.27%;其次為細菌,其中分枝桿菌占7.90%,最后為病毒和非典型病原體,各占7.90%,見圖3。
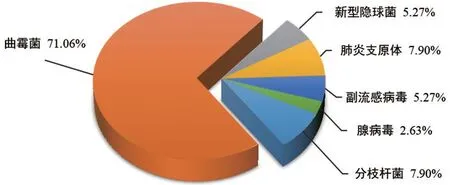
圖3 血清學檢出病原體的分布圖
2.2 3種檢測方法針對不同病原體的檢出率比較 與傳統方法和血清學檢測比較,mNGS 細菌檢出率升高,真菌檢出率降低(均P<0.05);3 種方法病毒檢出率比較,差異無統計學意義(P>0.05);與血清學檢測比較,mNGS 非典型病原體檢出率降低(P<0.05),傳統方法分別與mNGS、血清學檢測的非典型病原體檢出率比較,差異均無統計學意義(均P>0.05),見表1。
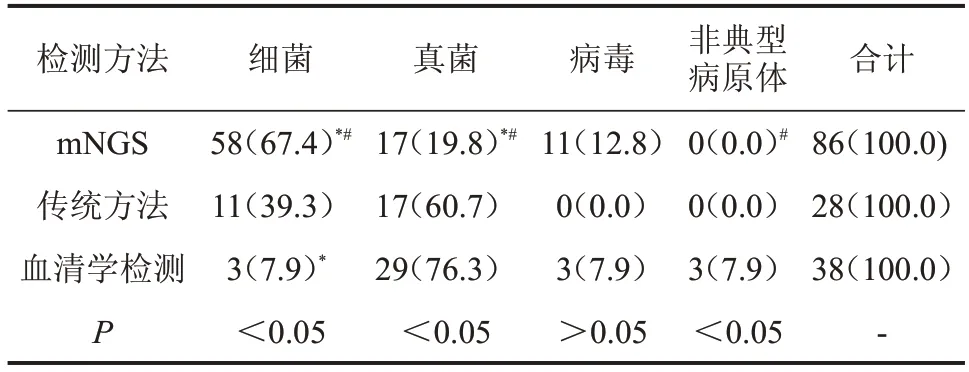
表1 3種檢測方法針對不同病原體的檢出率比較n(%)
2.3 3種方法在3種合并肺部基礎疾病中病原體檢出率的比較 合并肺結核或胸腔積液的患者中,3 種方法病原體檢出率兩兩之間比較,差異均無統計學意義(P>0.05);合并支氣管擴張的14 例患者中,mNGS 檢出率較血清學檢測升高(P<0.05),而與傳統方法比較,差異無統計學意義(P>0.05),見表2。
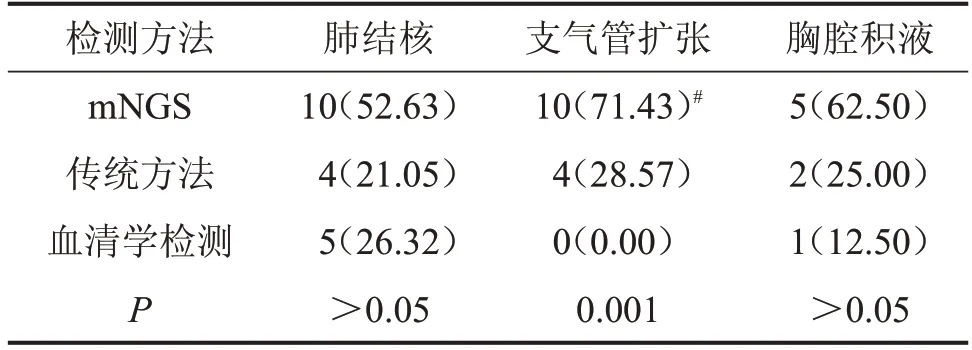
表2 3 種方法在3 種合并肺部基礎疾病中病原體檢出率的比較n(%)
3 討論
肺部感染是呼吸系統最常見、病死率最高的疾病之一。mNGS 在2014 年因成功檢出鉤端螺旋體而被廣泛關注[6],此后也逐漸被應用到病原體檢測中。mNGS 可用于痰液、支氣管肺泡灌洗液、血液、胸腹水、腦脊液等[7-11]。mNGS在肺部感染中的優勢巨大,尤其在病重、反復培養病原體陰性的患者上發揮更大的優勢。
本研究中,mNGS 檢測肺部感染患者的病原體常見有結核分枝桿菌、曲霉菌、緩癥鏈球菌、銅綠假單胞菌等,其檢出率高于傳統方法和血清學方法。本研究還發現,3種方法中,mNGS在細菌中的檢出率較高,在真菌和非典型病原體中的檢出率較低(均P<0.05),病毒檢出率則和其他兩種方法比較,差異無統計學意義(P>0.05)。在肺部感染的病原體中,因細菌占主要地位,所以mNGS 可以提高患者的病原體檢出率,在診治中可以提供一定的應用價值。然而,mNGS 在真菌和非典型病原體的檢出率較低,并且在病毒的檢出率不高,這與林明珍等[12]在初治失敗的CAP 患者中發現的“mNGS 在真菌、病毒的檢出率高”不一致,可能與本研究的樣本量較少有關。因此,當考慮肺部感染患者可能為真菌、病毒或非典型病原體感染時,可以結合患者病史、經濟等實際情況酌情考慮是否增加mNGS 檢測。
mNGS 在合并肺部基礎疾病的患者中凸顯優勢,在合并支氣管擴張的患者中mNGS的檢出率顯著升高,而無論是合并肺結核還是胸腔積液,3種方法的檢出率無明顯差異。對肺部感染患者的診治過程中,需結合3 種方法的檢測結果及時調整抗菌藥物。mNGS 能一次性對上百萬條DNA 分子進行測序,甚至能測出不可培養的微生物基因序列,比傳統培養更快,檢出率、敏感度更高,并且不受宿主因素、抗生素或激素使用的影響[13-14]。mNGS亦存在一定的局限性,例如檢測費用高,容易受呼吸道定植菌、機會致病菌的影響,對RNA病毒的敏感度弱,缺乏統一的檢測和質控標準[15]。
綜上所述,mNGS 比傳統方法和血清學檢測具有更高的病原體檢出率,為肺部感染患者提供了更準確的病原體檢測方法,為指導治療方案提供了新的診斷依據,有助于提高臨床診療水平。針對病重、合并支氣管擴張、反復培養病原體陰性、考慮細菌感染的肺部感染患者,建議入院時盡快完善mNGS檢測,針對個體差異進行精確治療,以降低抗生素使用不當的概率。本研究尚存在一些不足之處:(1)樣本量少,有待擴大樣本量進一步分析;(2)本研究為回顧性分析研究,未能進行mNGS的特異度分析,對于mNGS的結果判斷可能存在一定的差錯;(3)mNGS 送檢標本并不在本院檢驗科檢測,在運輸過程中可能因為保存不善或運輸時間長而導致敏感度下降。

