清晨血清皮質醇水平與2型糖尿病患者糖代謝指標及胰島β細胞功能的相關性研究
邸亞男?王志勇?董林?尚巍?汪峰


摘? 要:目的? 觀察2型糖尿病(T2DM)患者、首次確診為T2DM且未治療患者及健康對照者的清晨空腹血清皮質醇水平,并分析其與糖代謝指標和胰島β細胞功能的關系。方法? 選擇2019年9月~2020年9月于蚌埠醫學院附屬泰興市人民醫院內分泌科就診的T2DM患者59例作為T2DM組,首次確診T2DM且未治療組患者26例,從蚌埠醫學院附屬泰興市人民醫院體檢人群中選擇年齡和性別等方面相匹配的表面健康成人34例作為健康對照組。所有受試對象均在清晨空腹條件下,采集靜脈血5 mL,分別進行糖化血紅蛋白(HbA1c)、空腹血糖(FPG)、胰島素(FINS)、C-肽、皮質醇的檢測,并以穩態模型公式計算胰島素抵抗指數(HOMA-IR)和胰島β細胞功能(HOMA-β)。所有數據采用MedCalc 15.2.2統計學軟件進行處理。結果? ANOVA分析發現,各組清晨血清皮質醇水平差異有統計學意義(P<0.05);Student-Newman-Keuls檢驗進行組間兩兩比較顯示,首次確診T2DM且未治療組清晨血清皮質醇水平較T2DM組和健康對照組高,差異有統計學意義(P<0.05);Mann-Whitney 檢驗顯示,HbA1c<7.0%組清晨血清皮質醇水平顯著低于HbA1c>7.0%組,差異有統計學意義(P<0.05);在T2DM患者中,Spearman相關性分析顯示,清晨血清皮質醇水平與FPG和HbA1c呈正相關,與HOMA-β呈負相關,但未發現其與年齡、FINS、C-肽和HOMA-IR等指標間有相關性。結論? 清晨血清皮質醇與T2DM患者的多種糖代謝指標包括空腹血糖、HbA1c和胰島β細胞功能存在相關性,且在血糖水平控制較差的T2DM患者和首次確診為T2DM且未治療患者中,具有較高的皮質醇水平。
關鍵詞:2型糖尿病;皮質醇;胰島素抵抗指數;胰島β細胞功能;相關性
中圖分類號:R193文獻標識碼:A文章編號:1009-8011(2022)-12-000-05
the Association of Morning Serum Cortisol with Glucose Metabolism and Islet β-cell Function in Patients with Type 2 Diabetes Mellitus
DI Yan-an1,2 WANG Zhi-yong3 DONG Lin4 SHANG Wei1 WANG Feng3*
(1.Clinical Laboratory of Peking University Third Hospital, Beijing, 100091, China; 2. Clinical Laboratory of Beifang? Section of Peking University Third Hospital, Beijing, 100089, China; 3.Clinical Laboratory of Taixing peoples Hospital affiliated to Bengbu Medical College, Jiangsu Taizhou, 225400, China; 4.Endocrinology Department
of Taixing peoples Hospital affiliated to Bengbu Medical College, Jiangsu Taizhou, 225400, China)
Abstract: Objective? To observe the morning serum cortisol levels in patients with type 2 diabetes mellitus (T2DM), patients with first-diagnosed and untreated type 2 diabetes mellitus (T2DM) and healthy controls, and to analyze the relationship between serum cortisol and glucose metabolism and islet β-cell function. Methods? 59 patients with T2DM were selected and 26 patients were diagnosed as T2DM for the first time and did not treated in Taixing peoples Hospital affiliated to Bengbu Medical College from September 2019 to September 2020, and 34 healthy adults matched in age and sex were selected as the control group. In the morning, fasting venous blood samples were collected to detect glycosylated hemoglobin (HbA1c), blood glucose (FPG), insulin (FINS), C-peptide and cortisol, and insulin resistance index (HOMA-IR) and islet β-cell function (HOMA- β) were calculated by steady-state model formula. All data were processed by statistical software MedCalc 15.2.2. Results? ANOVA analysis showed that there was significant difference in morning serum cortisol levels among groups(P<0.05); Student-Newman-Keuls test showed that morning serum cortisol levels in first-diagnosed and untreated T2DM group were significantly higher than those in T2DM group and healthy control group (P<0.05); Mann-Whitney test showed that morning serum cortisol level in HbA1c<7.0% group was significantly lower than that in HbA1c>7.0%? group (P< 0.05). In patients with T2DM, Spearman correlation analysis showed that serum cortisol level in the morning was positively correlated with FPG and HbA1c, and negatively correlated with HOMA- β, but no correlation was found between serum cortisol level and age, FINS, C-peptide and HOMA-IR. Conclusion? There is a correlation between early morning serum cortisol and many glucose metabolic indexes in patients with T2DM, including fasting blood glucose, HbA1c and islet β-cell function, and there is a higher level of cortisol in patients with poorly controlled T2DM and first-diagnosed and untreated T2DM.01CAC21E-4E9B-441E-878F-3AAE72911646
Keywords: type 2 diabetes mellitus; cortisol ; resistance index; β-cell function of islet;association
隨著人們飲食結構和生活方式的改變,我國糖尿病(diabetes mellitus,DM)呈現出較高的發病趨勢,發病率為5.4%~22.1%[1]。其中,2型糖尿病(type 2 diabetes mellitus,T2DM)患者約占各型糖尿病總人數的90%~95%[2]。另外,該病在發生發展過程中常呈隱匿性,有7~12年的潛伏期,以致不少患者在診斷DM時已存在并發癥,因此,早期診斷進而及時干預治療非常重要[3]。目前臨床診斷DM基本上都是基于各種糖代謝指標,而糖代謝指標異常時,往往已經存在胰島素抵抗和/或胰島β細胞損傷,不能做到早期診斷[4]。皮質醇是由腎上腺皮質分泌的一種糖皮質激素,其與T2DM胰島素抵抗和胰島β細胞功能受損有關,且由于其對內臟肥胖癥的促進作用以及對胰島素信號的直接和間接干擾,推測其可能在T2DM的發病機制中起著病因作用[5]。有研究證明,皮質醇水平的改變發生在胰島素抵抗和T2DM發生之前[6]。但也有研究表明DM與每日皮質醇曲線特征變化無關[7]。由于研究人群及研究變量的差異等因素,目前血清皮質醇與DM間的具體關系尚未定論。因此,本研究擬檢測表面健康對照者、首次確診為T2DM且未治療患者及T2DM患者清晨血清皮質醇水平,并分析其與糖代謝指標及胰島素抵抗的相關性,初步探索其在T2DM早期診斷及治療監測中的臨床應用價值。
1? 資料與方法
1.1? 一般資料
選擇2019年9月~2020年9月于蚌埠醫學院附屬泰興市人民醫院內分泌科就診的T2DM患者59例作為T2DM組,首次確診T2DM且未治療組患者26例,從蚌埠醫學院附屬泰興市人民醫院體檢人群中選擇年齡和性別等方面相匹配的表面健康成人34例作為健康對照組。其中,T2DM組男36例,女23例;年齡中位數和四分位數為51(43,54)歲。首次確診為T2DM且未治療組男14例,女12例;年齡中位數和四分位數為49(37,56)歲。健康對照組男21例,女13例;年齡中位數和四分位數為47(37,54)歲。T2DM組、首次確診T2DM且未治療組和健康對照組間在性別和年齡組成方面差異無統計學意義(P>0.05),可進行對比。本研究已通過蚌埠醫學院附屬泰興市人民醫院醫學倫理委員會批準,所用血清標本為臨床實驗室檢測剩余標本,所有研究對象均簽訂知情同意書。
1.2? 納入與排除標準
納入標準:所有T2DM患者的診斷均符合中國T2DM防治指南(2020版)公布的相關診斷標準[8],即典型糖尿病癥狀(煩渴多飲、多尿、多食、不明原因的體質量下降)加上隨機靜脈血漿葡萄糖≥11.1 mmol/L;或加上空腹靜脈血漿葡萄糖≥7.0 mmol/L;或加上葡萄糖負荷后2 h靜脈血漿葡萄糖≥
11.1 mmol/L;無典型糖尿病癥狀者,需改日復查確認(空腹狀態是指至少8 h沒有進食熱量;隨機血糖是指不考慮上次用餐時間,一天中任意時間的血糖)。其中,首次確診為T2DM且未治療組要求患者未經任何藥物治療。
排除標準:心、肝、肺、腎功能異常者、任何嚴重器官損傷者、懷孕者、接受激素治療患者;其他內分泌疾病患者如甲狀腺疾病、垂體疾病、腎上腺疾病等均不能入選本研究。
1.3? 方法
1.3.1? 標本采集
收集所有研究對象清晨空腹抗凝靜脈血5 mL,離心10 min分離血清,取適量于-80℃保存備用。
1.3.2? 檢測方法
空腹血糖(fasting plasma glucose,FPG)檢測:儀器為BECKMAN COULTER? AU5800;試劑為寧波瑞源生物科技有限公司生產,質控品為Bio-Red Laboratories,inc生產。糖化血紅蛋白檢測:儀器為Tosoh Automated Glycohemoglobin Analyzer HLC-723GB,試劑和質控品均為配套產品。血清胰島素、C肽及皮質醇檢測:儀器為Roche cobase 602,試劑為羅氏配套試劑,質控品為上海華臣生物試劑有限公司生產。所有檢測在檢測前均保證質控在控。胰島素抵抗水平應用HOMA-IR評估,公式如下:HOMA-IR=空腹血糖水平(FPG)×空腹胰島素水平(FINS)/22.5;胰島β細胞功能應用HOMA-β評估,公式如下:HOMA-β=(20×FINS)/(FPG -3.5)%。
1.4? 觀察指標
進行糖化血紅蛋白(HbA1c)、空腹血糖(FPG)、胰島素(FINS)、C-肽、皮質醇的檢測,并以穩態模型公式計算胰島素抵抗指數(HOMA-IR)和胰島β細胞功能(HOMA-β)。
1.5? 統計學分析
數據分析采用MedCalc 15.2.2軟件完成。本研究中包含有正態分布和非正態分布數據,由于正態分布的中位數和均數基本一致,所以為了保持數據一致性,本文中非正態分布計量資料統一采用中位數(M)和四分位數(P25,P75)表示。非參數檢驗作為一種應用較為廣泛的數據分析方法,在分析非正態和正態分布數據時均可使用,本文中統計方法主要采用非參數檢驗:兩組間計量資料的比較采用Mann-Whitney 檢驗,多組計量資料間的比較采用Kruskal-Wallis檢驗,進一步的組間比較采用Post-hoc analysis檢驗,相關性分析采用Spearman進行。P<0.05為差異具有統計學意義。
2? 結果01CAC21E-4E9B-441E-878F-3AAE72911646
2.1? 研究對象基本資料
Kruskal-Wallis檢驗顯示,T2DM組、首次確診T2DM且未治療組和健康對照組的FPG水平差異有統計學意義(P<0.05);T2DM組、首次確診T2DM且未治療組和健康對照組的HbA1c水平差異有統計學意義(P<0.05);首次確診T2DM且未治療組FINS低于健康對照組,差異有統計學意義(P<0.05);首次確診T2DM且未治療組的FPG和HbA1c水平高于T2DM組,差異有統計學意義(P<0.05)。見表1。
2.2? T2DM組、首次確診T2DM且未治療組和健康對照組的清晨血清皮質醇水平比較
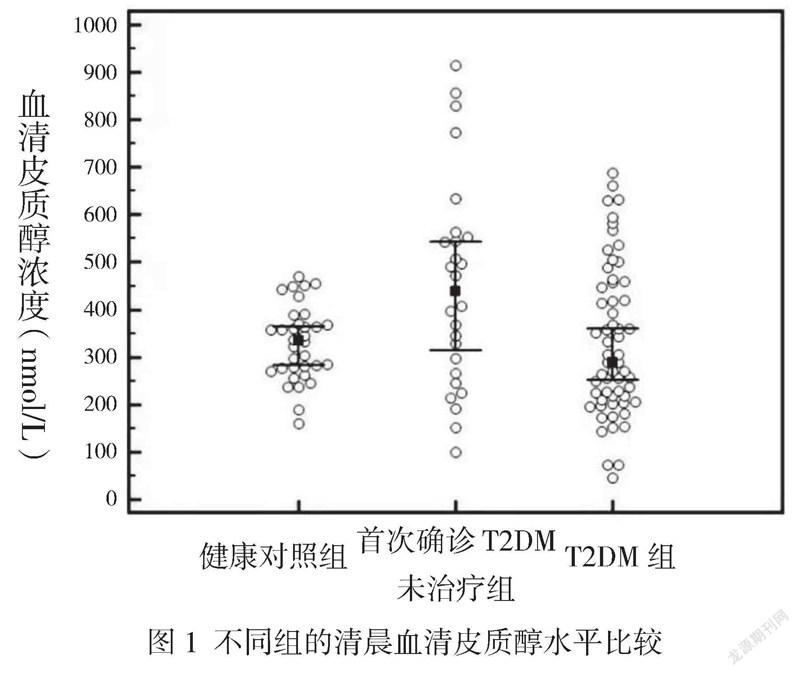
Kruskal-Wallis分析發現,各組清晨血清皮質醇水平差異有統計學意義(P=0.004);Post-hoc analysis檢驗進行組間兩兩比較顯示,首次確診T2DM且未治療組清晨血清皮質醇水平較T2DM組和健康對照組高,其中位數和四分位數水平分別為439.55(265.70,553.50)nmol/L、288.60(212.47,454.50)及334.55(277.20,370.80)nmol/L,差異有統計學意義(P<0.05)。見圖1。
2.3? 不同血糖控制情況的清晨血清皮質水平比較
根據HbA1c水平將T2DM組患者分為HbA1c<7.0%組和HbA1c>7.0%組,Mann-Whitney 檢驗顯示,HbA1c<7.0%組清晨血清皮質醇水平顯著低于HbA1c>7.0%組,中位數和四分位數水平分別為233.40(200.65,403.25)nmol/L和356.80(258.90,497.75)nmol/L,差異具有統計學意義(P<0.05)。見圖2。
2.4? 清晨血清皮質醇水平與T2DM指標的相關性分析
在T2DM患者中,Spearmans相關性分析顯示,清晨血清皮質醇水平與FPG和HbA1c呈正相關,與HOMA-β呈負相關,但未發現其與年齡、FINS、C-肽和HOMA-IR等指標間有相關性。見表2。
3? 討論
皮質醇是下丘腦-垂體-腎上腺軸(hypothalamus- pituitary- adrenal,HPA)中一種重要的激素,其分泌具有晝夜節律,一般清晨分泌達到高峰。其可通過多種機制升高血糖,如促進糖原分解、刺激糖異生;作用于胰島β細胞,抑制胰島素分泌等[9]。因此其與血糖控制有密切關系[10]。T2DM患者存在有慢性高血糖、睡眠障礙及情緒障礙等臨床表現,通過影響HPA 軸功能,進而導致皮質醇分泌的晝夜節律紊亂及其活性亢進[11-13]。目前已有多種證據表明T2DM患者存在由于HPA軸功能紊亂而導致的皮質醇分泌增多[14]。一項針對非裔美國T2DM患者的研究表明,頭發中皮質醇升高與HbA1c升高有關[15];一項針對美國白人T2DM患者的橫斷面研究表明,清晨血漿皮質醇升高與胰島素抵抗程度和胰島β細胞功能降低有關[16]。但是,皮質醇水平和分泌模式具有一定的種族差異,且國內關于皮質醇和T2DM相關性研究較少[17]。
本研究結果顯示,清晨空腹血清皮質醇在首次確診為T2DM且未治療患者中的濃度最高,其次為健康對照組,T2DM組血清皮質醇濃度反而比較低。這種差異可能是由于首次確診為T2DM且未治療患者未采取任何血糖控制的措施而導致的。HbA1c是反映血糖控制水平的一項重要指標。為了進一步分析血清皮質醇濃度是否與血糖控制水平有關,我們根據HbA1c水平將T2DM患者分為了血糖控制水平較好(HbA1c<7.0%)和較差(>7.0%)兩組,結果顯示,血糖控制水平較好者清晨血清皮質醇水平顯著低于血糖控制較差者,提示清晨血清皮質醇水平可能可以作為一項血糖控制水平的評估指標。另外,本研究發現,清晨血清皮質醇水平與空腹血糖和HbA1c呈正相關,這與之前的研究結果一致[18]。同時,我們發現清晨血清皮質醇水平與胰島β細胞功能呈負相關,并未觀察到其與胰島素、C-肽及胰島素抵抗間的相關性。這提示清晨血清皮質醇水平有可能成為一項評估胰島β細胞功能的指標。
本研究也存在一定的局限性。基于橫斷面研究的性質,該研究不能確定T2DM和皮質醇間的因果關系。另外,由于24 h尿皮質醇曲線或完整的全天皮質醇曲線收集標本較難,本研究僅收集了一個時間點血清皮質醇的濃度。但是清晨血清皮質醇也有一定的優勢,其可以與其他常規空腹檢測標本一次采集,與全天多次測量的皮質醇相比,更具臨床使用價值。況且有研究證明,血清皮質醇與唾液皮質醇在Addison病和庫欣綜合征診斷方面具有較好的相關性[19]。
綜上所述,我們的研究證實了清晨血清皮質醇與多種糖代謝指標包括空腹血糖、HbA1c和胰島β細胞功能存在相關性,且在血糖水平控制較差的T2DM患者和首次確診為T2DM且未治療患者中,具有較高的皮質醇水平。提示清晨血清皮質醇可能在T2DM早期診斷及治療監測中具有重要的臨床應用價值。
參考文獻
[1]ZHOU M, ASTELL-BURT T, BI Y, et al. Geographical variation in diabetes prevalence and detection in china: multilevel spatial analysis of 98,058 adults[J]. Diabetes care, 2015,38(1):72-81.
[2]XU Y, WANG L, HE J, et al. Prevalence and control of diabetes in Chinese adults[J]. JAMA, 2013,310(9):948-959.01CAC21E-4E9B-441E-878F-3AAE72911646
[3]WANG L, GAO P, ZHANG M, et al. Prevalence and Ethnic Pattern of Diabetes and Prediabetes in China in 2013[J]. JAMA, 2017,317(24):2515-2523.
[4]CANDIA P D, SPINETTI G, SPECCHIA C, et al. A unique plasma microRNA profile defines type 2 diabetes progression[J]. PLoS One, 2017,12(12):e0188980.
[5]ANAGNOSTIS P, ATHYROS V G, TZIOMALOS K, et al.Clinical review: The pathogenetic role of cortisol in the metabolic syndrome: a hypothesis[J]. J Clin Endocrinol Metab ,2009,94(8):2692-2701.
[6]HACKETT R A, KIVIMAKI M, KUMARI M, et al. Diurnal Cortisol Patterns, Future Diabetes, and Impaired Glucose Metabolism in the Whitehall II Cohort Study[J]. J Clin Endocrinol Metab ,2016,101(2):619-625.
[7]SPANAKIS E K, WANG X, SANCHEZ B N, et al. Lack of significant association between type 2 diabetes mellitus with longitudinal change in diurnal salivary cortisol: the multiethnic study of atherosclerosis[J]. Endocrine ,2016,53(1):227-239.
[8]中華醫學會糖尿病分會.中國2型糖尿病防治指南(2017版)[J].中華糖尿病雜志, 2018,10(1):4-67.
[9]劉長麗,金秀萍, 王穎,等. 2型糖尿病肥胖患者血糖、血壓與血皮質醇水平的關系[J]. 華北理工大學學報(醫學版), 2017,19(4):290-294.
[10]RAFF H. MAGILL S B. Is the hypothalamic - pituitary - adrenal axisdisrupted in type 2 diabetes mellitus[J]. Endocrine, 2016,54(2):273-275.
[11]賈曉凡,郭立新. 睡眠障礙與1 型糖尿病及并發癥的發生[J].中華糖尿病雜志,2016,8(10): 629-631.
[12]孫云紅,葛家璞,陳曉英.2 型糖尿病患者抑郁情緒障礙的相關因素[J].中國老年學雜志,2013,33(7):1614-1617.
[13]李偉,劉任功,張之農. 2 型糖尿病患者下丘腦-垂體-腎上腺軸功能的變化研究[J]. 中國實用醫藥,2015,10(17):62-64.
[14]王翠,賈雪洋,秦雪梅,等. HPA 軸亢進與2 型糖尿病合并抑郁癥發病機理關系的研究進展[J].神經疾病與精神衛生,2017,17(10):743-746.
[15]LEHRER H M, DUBOIS S K, MASLOWSKY J, et al. Hair cortisol concentration and glycated hemoglobin in African American adults[J].Psychoneuroendocrinology, 2016,72(10):212-218.
[16]KAMBA A, DAIMON M, MURAKAMI H, et al. Association between Higher Serum Cortisol Levels and Decreased Insulin Secretion in a General Population[J]. PLoS One, 2016,11(11):e0166077.
[17]BENNETT G G, MERRITT M M, WOLIN K Y. Ethnicity, education, and the cortisol response to awakening: a preliminary investigation[J]. Ethn Health ,2004,9(4):337-347.
[18]ORTIZ R, KLUWE B, ODEI J B, et al. The association of morning serum cortisol with glucose metabolism and diabetes: The Jackson Heart Study[J]. Psychoneuroendocrinology, 2019,103(5):25-32.
[19]RESTITUTO P, GALOFRE J C, GIL M J, et al.Advantage of salivary cortisol measurements in the diagnosis of glucocorticoid related disorders[J].Clin Biochem ,2008,41(9):688-692.
基金項目:蚌埠醫學院科技發展基金項目(BYKY18164)。
作者簡介:邸亞男(1984.9-),女,漢族,籍貫:河北省保定市,博士研究生,副主任技師,研究方向:糖尿病生物標志物及發病機制研究。
通訊作者:汪峰,E-mail:463321693@qq.com。01CAC21E-4E9B-441E-878F-3AAE72911646

