佐匹克隆與鹽酸曲唑酮治療睡眠障礙的臨床效果觀察
于婷
(煙臺市心理康復醫院精神科七療科,煙臺,265200)
1 資料與方法
1.1 一般資料 選取2017年5月至2020年5月煙臺市心理康復醫院收治的睡眠障礙患者150例作為研究對象,隨機分為觀察組和對照組,每組75例。觀察組中男41例,女34例,年齡28~57歲,平均年齡(40.23±10.69)歲,病程11~63 d,平均病程(35.01±6.77)d。對照組中男39例,女36例,年齡27~58歲,平均年齡(41.36±9.52)歲,病程11~65 d,平均病程(36.45±4.36)d。一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。
1.2 納入標準 1)確診為睡眠障礙患者;2)近期未接受糖皮質激素、免疫抑制劑治療的患者;3)意識清醒、神志清晰;語言、視力、聽力等正常的患者,不存在溝通障礙的患者;4)自愿配合本研究的患者。
1.3 排除標準 1)重要器官嚴重功能障礙的患者;2)合并精神和神經疾病的患者;3)合并免疫系統、凝血功能障礙的患者;4)對本研究不能積極配合的患者。
1.4 治療方法 對照組患者采用鹽酸曲唑酮藥物口服治療,1次/d,50 mg/次,睡前30 min服藥。觀察組患者采用佐匹克隆藥物口服治療,1次/d,7.5 mg/次,睡前30 min服藥。2組均連續治療4周。治療期間應主動和患者交流,增強其服藥的依從性,在治療前后對每位患者實施血常規、尿常規和心電圖檢查。
1.5 觀察指標 1)觀察2組患者治療前后入睡時間評分(0~4分,分數越高表示入睡時間越久,即入睡時間<30 min為0分,入睡時間30~60 min為1分,入睡時間60~90 min為2分,入睡時間90~120 min為3分,入睡時間120 min及以上為4分)、睡眠總時間評分(0~4分,分數越高表示睡眠時間越短,即睡眠時間7 h以上為0分,5~7 h為1分,3~5 h為2分,1~3 h為3分,不足1 h為4分)、夜間覺醒次數評分(0~3分,分數越高表示覺醒次數越多,即無覺醒為0分,覺醒次數1~2次為1分,3~4次為2分,4次以上為3分)等。2)觀察2組患者不良反應發生率,不良反應包含口干、頭痛、乏力、食欲下降。3)觀察2組患者治療前后PSQI評分、PHQ-9及GAD-7評分。

2 結果
2.1 2組患者入睡時間、睡眠總時間、夜間覺醒次數評分比較 治療后,2組患者入睡時間、睡眠總時間、夜間覺醒次數評分均低于治療前,差異均有統計學意義(均P<0.05);且觀察組的入睡時間、睡眠總時間、夜間覺醒次數評分均低于對照組,2組比較差異均有統計學意義(均P<0.05)。見表1。
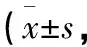
表1 2組患者入睡時間、睡眠總時間、夜間覺醒次數評分比較分)
2.2 2組患者不良反應發生率比較 觀察組的不良反應發生率為4.00%,對照組不良反應發生率為13.33%,2組比較差異有統計學意義(P<0.05)。見表2。

表2 2組患者不良反應發生率比較[例(%)]
2.3 2組患者PSQI評分、PHQ-9及GAD-7評分比較 治療前,觀察組PSQI評分、PHQ-9及GAD-7評分與對照組比較,差異均無統計學意義(均P>0.05);治療后,2組患者PSQI評分、PHQ-9及GAD-7評分均降低,與治療前比較,差異均有統計學意義(均P<0.05)。治療后,2組PSQI、PHQ-9及GAD-7評分比較,差異均無統計學意義(均P>0.05)。見表3。
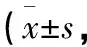
表3 2組患者PSQI評分、PHQ-9及GAD-7評分比較分)
3 討論
睡眠障礙是21世紀對人類健康威脅較大的疾病之一,它也是臨床比較常見的疾病。其主要病因是負面情緒太多,且飲食習慣不科學合理等導致的,很多研究資料表明,假如人體長時間的睡眠時間不足或者質量太低以及處于睡眠障礙的不良狀態下,便會激活人體神經的內分泌應激系統,導致身體的內環境調整出現問題,即紊亂[4-6]。另外,睡眠障礙還會導致身體出現各種疾病,如長時間的睡眠障礙人體就會出現極為明顯的神經衰弱表現,繼而出現抑郁癥或者心腦血管等慢性疾病。還有研究指出,選擇佐匹克隆治療睡眠障礙能夠獲得顯著的療效,還有研究提出,鹽酸曲唑酮也具有較好的藥效,為了比較分析這2種藥物的效果,討論如下。
鹽酸曲唑酮最初是用于抗抑郁的藥物,有一定的鎮靜效果,是特異性5-羥色胺再攝取抑制劑,可起到抗組胺的效果,對H1受體阻斷,起初的用藥最少計量是每天控制25~100 mg。這時并沒有把5-HT進行再攝取的有效阻斷,針對抗組胺H1以及α1腎上腺素進行保留,達到拮抗目的。藥物使用1 h后,血藥濃度即能夠達到峰值,其半衰期為5 h左右,機體清除率高,但是其應用效果并不理想。還有一些5-HT2c能夠達到拮抗效果,獲得鎮靜以及催眠功效,最終增多慢波睡眠量,并且這種藥物的半衰期只有6~8 h,因為其半衰期較短,挑選低劑量的本藥物應用在睡眠障礙患者中比較少[9]。
佐匹克隆是吡咯酮類第3代鎮靜催眠藥物,此藥物為口服藥物,生物利用度可達到80%,用藥2 h內可獲得血藥濃度峰值,半衰期在5 h左右,使用后能夠有效增加深睡眠時間,且不會抑制呼吸系統,從而保證患者日間良好的精神狀態,且藥物代謝后隨尿液排出,對機體的影響較小[10-12]。此種藥物具有很高的安全性,不僅吸收快,縮短患者的入睡時間,還可以降低其覺醒次數,使其出現成癮性或者戒斷反應概率降低。另外患者在第2天醒后沒有宿醉感,不影響其日常的正常睡眠,因此可運用于不同年齡段的患者。此外,由于2種藥物針對的受體以及半衰期均有差異,相對應獲得的療效也有差異,與患者特征相結合后制定出具有個性化特色的治療方案,能使患者的睡眠問題得到一定改善[13]。
本研究中,2組患者治療后入睡時間、睡眠總時間、夜間覺醒次數評分均低于治療前,且觀察組的入睡時間、睡眠總時間、夜間覺醒次數評分低于對照組(P<0.05);觀察組的不良反應總產生率低于對照組(P<0.05),治療前,觀察組PSQI評分、PHQ-9及GAD-7評分與對照組比較,差異無統計學意義(P>0.05);治療后,觀察組PSQI評分、PHQ-9及GAD-7評分均低于對照組,差異有統計學意義(P<0.05)。此研究結果與林昭敏等[14]的研究結論相似,表明佐匹克隆相較于鹽酸曲唑酮能更好地改善患者的睡眠。
綜上所述,在睡眠障礙患者治療中應用鹽酸曲唑酮與佐匹克隆,效果顯著,其中佐匹克隆可更好地改善患者的入睡時間、睡眠總時間以及夜間覺醒次數,值得臨床推廣應用。

