653例胸椎結核臨床特點分析
饒海濤 董偉杰 秦世炳
脊柱結核發病率約占骨關節結核的50%,而胸椎結核在脊柱結核中發病率較高,約占39.6%,且臨床危害性較腰椎結核更大[1]。胸椎結核起病隱匿,多數患者以持續的背部疼痛或肋間神經放射痛就診,因疼痛癥狀早期多不明顯,極易延誤診斷。當疾病進展致椎體出現破壞塌陷,甚至壞死組織向后方突出壓迫脊髓或導致截癱時,可嚴重影響患者生活質量和預后。故筆者通過初步分析653例胸椎結核患者的人口學特征、發病狀況、診斷信息、手術相關信息等,為臨床實際提供參考。
對象和方法
一、研究對象
從首都醫科大學附屬北京胸科醫院病案首頁數據庫及電子病歷數據庫中查詢2011年1月至2018年12月收治的胸椎結核患者作為研究對象,在排除同時累及頸椎或腰骶椎的患者后,共計納入653例。記錄并分析患者以下資料及數據:(1)人口統計學資料:年齡、性別、居住地、主要診斷和合并癥、住院日等;(2)臨床表現:局部癥狀以及受累椎體位置及數目等;(3)實驗室檢查結果:結核感染T細胞斑點試驗(T-SPOT.TB)、血紅細胞沉降率(ESR)、C-反應蛋白(CRP)、抗酸桿菌涂片、分枝桿菌培養及分子生物學檢測、病理組織活檢等;(4)選擇的手術治療方案。
二、診斷標準與手術適應證
1.脊柱結核綜合診斷標準[2](composite reference standare, CRS):(1)癥狀體征與影像學(包括X線攝影、CT及MRI檢查)發現的局部結核膿腫、死骨的脊柱受累部位相符合;(2)病灶標本的病理學檢查提示為干酪樣壞死并朗格漢斯肉芽腫;(3)病灶標本的微生物學檢查證實為結核分枝桿菌感染;(4)規律抗結核藥物治療6個月以上,且結核中毒癥狀及局部癥狀消失。符合以上任意2條即診斷為脊柱結核。
2.胸椎結核手術適應證[3]:(1)胸背部疼痛經保守治療不能緩解;(2)嚴重的肋間神經疼痛;(3)出現截癱或不全截癱表現;(4)胸椎后凸畸形進行性加重;(5)胸椎骨質破壞及椎旁膿腫進行性加重。
三、統計學處理
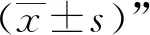
結 果
一、基本情況
653例胸椎結核患者中,男性321例,女性332 例,男女比為1∶1.03;年齡中位數為49.0(30.0,62.0)歲;累及上段胸椎56例(8.6%)、中段胸椎290例(44.4%)、下段胸椎307例(47.0%);累及單個椎體15例(2.3%)、2個椎體454例(69.5%)、3個及以上椎體184例(28.2%)。其中,本埠224例(34.3%),外埠429例(65.7%),本埠患者中女性、65歲及以上、發生截癱,以及合并其他部位結核、高血壓、糖尿病、低蛋白血癥的患者均明顯高于外埠患者,但25~44歲、病理診斷和分子生物學診斷患者均明顯低于外埠患者,P值均<0.05。具體見表1。

表1 2011—2018年653例胸椎結核患者人口學特征
二、臨床表現
653例患者中,背痛510例(78.1%)、雙下肢無力112例(17.2%)、雙肋放射痛71例(10.9%),結核全身中毒癥狀56例(8.6%)。截癱組患者在雙下肢無力、累及中段胸椎等臨床特征的發生率均明顯高于非偏癱組,而背痛、局部膿腫或包塊等其他臨床特征的發生率均低于非偏癱組。具體見表2。

表2 653例胸椎結核患者不同臨床特征在截癱組及非截癱組患者中的分布情況
三、輔助檢查
653例患者中行T-SPOT.TB檢測389例(59.6%),陽性331例,陽性率為85.1%。所有患者中,血紅細胞沉降率增高412例(63.1%),C-反應蛋白增高520例(79.6%)。CT掃描發現胸椎椎旁膿腫破入胸腔或肺42例(6.4%),胸椎旁膿腫流注至腰大肌形成腰大肌膿腫16例(2.5%)。截癱組患者血紅細胞沉降率和貧血發生率均明顯高于非截癱組患者,差異均有統計學意義(P值均<0.05)。具體見表3。

表3 653例胸椎結核患者血紅細胞沉降率,C-反應蛋白及貧血在截癱組及非截癱組患者中的分布情況
四、治療情況
所有患者入院前均采用H-R-E-Z標準抗結核治療方案,抗結核治療時間為2.0(1.0,5.0)周。其中,543例(83.2%)行手術治療的患者術前均采用H-R-E-Z標準方案抗結核治療,治療時間為3.0(2.5,6.0)周,手術時間為208.5(158.3,241.8) min,手術出血量為550.0(400.0,800.0) ml;術中出現硬脊膜損傷導致術后腦脊液漏15例(2.8%),2例(0.4%)患者出現術后胸腔出血行再次開胸止血手術后痊愈。截癱組患者手術時間、術中出血量均高于非截癱組,差異均有統計學意義(P值均<0.05),具體見表4。21例患者術后證實耐藥,根據藥物敏感性試驗結果調整用藥方案。

表4 543例胸椎結核手術患者手術時間及出血量在截癱組及非截癱組患者中的情況
五、治療轉歸
653例患者中出現3例死亡患者,均為80歲以上老年患者,本埠1例,未行手術治療;外埠2例,其中1例患者行手術治療。好轉出院者581例(89.0%),轉往其他康復醫療機構繼續就診者51例(7.8%),截癱未愈者為8例(1.2%),因心腦血管疾病轉其他醫療機構繼續就診者10例(1.5%)。543例手術患者術后出現切口積液者30例(5.5%),經穿刺引流及抗感染治療痊愈;出現腹瀉、腸道菌群紊亂者28例(5.2%),給予益生菌口服及停止使用抗生素后痊愈;出現胸腔積液24例(4.4%),給予閉式引流術痊愈;出現肺不張17例(3.1%),經氣管鏡吸痰及肺功能鍛煉痊愈。653例患者住院時間為28.0(22.0,36.0) d,病程為6.0(3.0,12.0)個月,但截癱患者住院時間[28.0(22.0,36.0) d]和病程[6.0(3.0,12.0)個月]與非截癱患者[分別為28.0(22.0,37.0) d和6.0(3.0,12.0)個月]比較,差異均無統計學意義(Z=-0.191,P=0.848;Z=-0.279,P=0.780)。
討 論
本組胸椎結核患者男女比例相當,年齡中位數為49.0歲,與上海市肺科醫院[4]、陸軍軍醫大學第二附屬醫院[5]及陸軍軍醫大學西南醫院[6]的報道基本一致,可大致反映我國華北、華東、西南地區骨關節結核患者的發病年齡趨于一致。我院作為一家面向華北地區的結核專科診療機構,本埠患者(224例)與外埠患者(429例)的比值為1∶1.9,既反映了北京市胸椎結核發病率較低[7]的趨勢,也反映了我院是外埠難診難治患者主要的轉診機構。另外,本埠65歲及以上老年患者占比(34.8%)多于外埠患者(14.0%),25~44歲年齡組占比(17.4%)低于外埠患者(35.4%),一定程度上說明本埠患者中合并高血壓、糖尿病者更多的可能原因與本埠患者老齡化有關。
胸椎結核典型癥狀為背部疼痛[8],截癱組與非截癱組背部疼痛者均超過70%,且非截癱組患者發生率高于截癱組,但截癱患者中伴有下肢無力癥狀者的占比達到了48.2%,明顯高于非截癱組的3.5%,這可能與胸椎結核患者在出現下肢無力癥狀以后,多不能正常生活,需要臥床休息,在一定程度上會緩解原來因為經常運動導致的背痛癥狀有關。而且,部分截癱患者因為背痛不能下地正常行走,反而掩蓋了雙下肢無力的癥狀,還有一些患者雖然自覺下肢無力,但經過體格檢查,肌力屬于正常范圍,也未納入下肢無力者中,可能低估了截癱組伴隨下肢無力癥狀的比例,提示下肢無力可能是患者發生截癱的預警信息。
脊柱結核發病分為邊緣型(侵蝕椎間盤)和中心型(侵蝕椎體),在成人中以邊緣型最多見,結核分枝桿菌侵蝕椎間盤會導致相鄰2個椎體破壞,使得2個椎體累及者最多,這與本組結果一致。另外,部分患者因為免疫功能低下或結核分枝桿菌毒力強,會出現結核分枝桿菌蔓延到更多椎體的現象,表現為多椎體受累,這會導致長節段椎旁出現膿腫或椎旁膿腫流注至腰大肌,手術治療時需要做到徹底引流,避免遺漏。而且,中、下段胸椎較上段胸椎承受更多的軀干重量,應力更加集中,也會出現中、下段胸椎發病率較高,上段胸椎發病較少見的情況。本組患者中3個及以上椎體受累者達到了28.2%,且中、下段胸椎受累者高達597例(91.4%),也充分說明了胸椎結核患者的這一特點。
本組患者中,血紅細胞沉降率和C-反應蛋白增高的比例分別為63.1%和79.6%。胸椎結核患者需要常規對二者進行必要的檢測以評估炎癥的嚴重程度。389例患者行T-SPOT.TB檢測,陽性率較高,達到了85.1%,說明T-SPOT.TB結合血紅細胞沉降率和C-反應蛋白在胸椎結核的輔助診斷中有重要價值。但有研究發現,T-SPOT.TB檢測結果易受高齡和免疫抑制的影響[9],故在臨床實踐中,仍需結合影像學表現進行綜合診斷。若T-SPOT.TB結果陽性,但缺乏影像學相應證據,則建議及時行病變部位穿刺活檢以明確病理學診斷。本組306例患者行GeneXpert MTB/RIF檢測,陽性率為78.8%,高于羅氏培養的陽性率(38.5%)。另外,本組患者中病理組織活檢確診者達81.0%,說明對于胸椎結核,病理組織活檢仍然是確診的主要方式。對于穿刺結果仍為陰性的患者,則建議給予試驗性抗結核藥物治療,以降低潛在脊柱結核的漏診率。
目前,針對胸椎結核的主要治療手段是有效的抗結核藥物治療聯合必要的外科手術干預。胸椎結核若出現保守治療不能解決的背痛、放射痛以及截癱等表現時,需要接受手術治療。而病灶清除術是手術的核心要素,胸椎結核病灶清除的手術方式可以選擇后路[10]、前路或單切口雙入路[11]等。通常對于椎體破壞僅限于椎間隙、椎旁膿腫不超過椎體直徑1/3的患者建議選擇單純后路手術治療;對于累及節段超過3個及以上椎體、流注膿腫范圍超過3個椎體者,臨床多選擇前后路聯合手術;對于部分后路手術失敗的患者,我們會選擇后路內固定翻修術輔以前路病灶清除植骨融合術,以盡可能徹底清除病灶。本研究中截癱組較非截癱組手術時間更長、術中出血量更多,與截癱患者術中為解除脊髓和神經根的機械壓迫而需要切除更多的骨質,從而造成手術創傷更大有關。老年患者存在合并癥多、術后恢復慢、住院時間長等特點,對術后并發癥和圍手術期管理帶來更多挑戰。本研究543例手術患者術后出現合并癥者99例(18.2%),這可能與該組患者中65歲及以上老年患者占比較高(21.1%)有關,但其并未影響到術后合并癥的治愈率和良好的治療轉歸。本組患者以上合并癥經積極處理后均獲得痊愈,且最終治療轉歸良好,好轉率接近98.0%,有8例截癱者未愈、3例80歲以上老年患者死亡。這些結果均說明胸椎結核患者尤其是截癱患者在選擇有效的抗結核藥物治療、恰當的手術治療、積極處理合并癥、保證術后營養狀況后,多可以獲得滿意的治療結果。
綜上所述,胸椎結核發病年齡較大,病程較長,中、下段胸椎受累及累及2個及以上椎體多見,病理是主要的確診方式,手術是胸椎結核的重要治療手段。雖截癱患者病情較重,手術難度增加,但并未影響總體良好的治療效果。由于本研究僅統計了病案首頁信息和臨床病案資料信息,缺乏對患者影像資料和手術合并癥及隨訪觀察的深入分析,未能較全面地反映患者信息,有待進一步研究。
利益沖突所有作者均聲明不存在利益沖突
作者貢獻饒海濤和董偉杰:文章撰寫、數據整理和統計分析;秦世炳:指導立題及數據分析

