危重病患者進行連續腎臟替代療法后早期死亡的相關因素
錢可盈 (德陽市人民醫院重癥科,四川 德陽 618000)
急性腎損傷(AKI)是危重癥患者的主要并發癥,會導致患者的腎功能出現快速下降現象[1-2]。危重患者AKI的發病率和死亡率和都較高。據報道,在重癥監護病房(ICU)中約30%~60%的危重患者患有AKI[3]。而腎臟替代治療對于AKI危重患者在危重護理環境中提供支持性管理,加速腎臟恢復和預防不良事件的發生是至關重要的[4]。連續腎臟替代療法(CRRT)是一種主要的腎臟替代療法,已被證明是一種治療ICU患者急性心肌梗死合并多器官衰竭的有效手段[5-6]。危重癥患者常因為各種原因發生AKI,由于大多數危重患者經常出現血流動力學不穩定的情況,而CRRT由于其在血流動力學穩定性、精確的容量控制以及可以平衡酸堿和電解質穩定等方面的優勢成為患者的首選治療方法[7]。
盡管CRRT比間歇性腎臟替代療法有顯著優勢,但它也有一些缺點。CRRT通常在24 h到幾天內實施,且過程復雜,盡管CRRT技術在過去幾年取得了進步,但重癥監護病房的患者接受CRRT后通常預期結果較差。最近的研究報告,接受CRRT的ICU患者中與AKI相關的死亡率較高,約為30%~80%[8]。目前很少有研究來確定哪些因素與接受CRRT的危重患者早期死亡率增加有關。考慮到CRRT的高成本和可用資源有限,盡管通過診斷確定患者有必要進行CRRT積極治療,但CRRT過后也很有可能出現不良結果,因此需要患者的知情決定。而本研究的目的是調查實施CRRT的AKI危重患者早期死亡率增加的相關因素,為ICU患者在接受CRRT時應考慮某些風險因素來降低死亡率提供依據和建議。
1 資料與方法
1.1一般資料:篩選2019年6月~2021年6月到我院重癥科接受CRRT治療的160例危病重癥患者為調查對象。平均年齡(68.7±13.2)歲。納入標準:①年齡在18周歲以上;②被確診為急性腎損傷且至少接受過1次CRRT治療的重癥患者。排除標準:①年齡<18歲;②因終末期腎病接受慢性血液透析的患者;③因惡性腫瘤預期壽命不足3個月的患者。所有入選對象均簽署了知情同意書。將“早期死亡”定義為CRRT啟動后7 d內死亡。根據患者進行CRRT 7 d后是否死亡分為死亡組(33例)和存活組(127例)。見表1。本次研究經過本院醫學倫理委員會同意。

表1 兩組患者一般資料對比[n(%)]
1.2方法:由醫生通過討論決定患者是否啟動CRRT治療以及CRRT的目標清除率、血液流速、透析液成分,補液率和抗凝治療的設置。CRRT啟動的標準主要有出現醫學上棘手的持續電解質失衡和(或)代謝性酸中毒、進行性氮質血癥等狀況。血流動力學不穩定也是一個重要指標。另外,抗凝劑的使用由醫生根據患者是否對常規肝素有出血傾向或者禁忌證決定的,CRRT啟動后,由主治醫師和經驗豐富的護士監測患者體重、尿量、實驗室常規指標結果和患者的血流動力學狀態,并與腎臟科醫生討論結果來保持CRRT的充分性。
收集所有研究對象的一般臨床資料包括年齡、性別、體重指數(BMI)、平均動脈壓(MAP)、心率、年齡校正查爾森共病指數(CCI)、是否患有敗血癥,1 h尿量,急性病生理學和長期健康評價(APACHE II)、序貫器官衰竭(SOFA)評分以及研究前所有患者的常規實驗室診斷數據。包括血紅蛋白、電解質含量等。由于MAP在用于感染性休克患者的治療中時,一般建議MAP≥ 65 mmHg,因此以此作為二分類依據。pH根據人體正常值進行二分類,比較兩組患者各指標之間的差異,并采用回歸分析危重癥患者進行連續腎臟替代療法后早期死亡的相關因素。
1.3統計學分析:采用SPSS22.0對相關數據進行統計分析,計量資料采用t檢驗:計數資料采用χ2檢驗,P<0.05為差異有統計學意義。相關性分析采用Logistic二元回歸分析。
2 結果
2.1兩組一般資料對比:由表1可知,在患者接受CRRT 7 d后,有33例患者死亡,死亡率為20.63%。其中男20例,占死亡人數的60.61%,女13例,占死亡人數的39.39%。存活組中男79例,占存活人數的62.20%,女48例,占存活人數的37.80%。根據患者啟動CRRT治療后7 d內是否死亡,分為死亡組和存活組,兩組患者在年齡、性別分布、BMI、CCI或1 h尿量輸出以及被診斷為敗血癥的患者比例上沒有顯著差異,然而,MAP水平在早期出現死亡的患者中顯著低于7 d存活組患者,而心率、APACHE II和SOFA評分明顯高于存活組患者。
2.2兩組實驗室指標比較:早期死亡患者的實驗室檢查結果與存活組部分指標差異顯著,與7天存活組相比,早期死亡組中血清磷酸鹽水平、pH值<7.35的患者比例明顯高于對照組,而血清鈉、鉀、鈣、總膽紅素(TBIL)、天冬氨酸氨基轉移酶(AST)、谷丙轉氨酶(GPT)、估測的腎小球濾過率(eGFR)、氧合指數<300 mmHg的比例與存活組相比均無明顯差異。見表2。
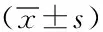
表2 兩組實驗室指標比較
2.3危重癥患者實施CRRT后早期死亡率的Logistic回歸分析:通過二元logistic回歸分析可以看出,MAP<65 mmHg與MAP>65 mmHg患者相比,差異有統計學意義(P<0.001),在實施CRRT治療7 d內,早期死亡的風險增加。此外,早期死亡風險與血清磷酸鹽的增加顯著相關(P=0.038),SOFA評分增加也與早期死亡率的增加顯著相關(P=0.038)。最后,pH<7.35與pH>7.35的患者相比(P=0.019)也有較高的早期死亡風險。差異均有統計學意義(P<0.05)。見表3。

表3 危重癥患者實施CRRT后早期死亡率的Logistic回歸分析
3 討論
CRRT治療主要針對處于危重狀態、血流動力學不穩定和(或)急性腦損傷導致顱內壓升高的患者。此外,當需要消除炎性介質、清除體液或消除其他內源性毒性溶質時也可以實施CRRT治療,而實施CRRT的患者死亡率通常很高。尤其是在數小時內或CRRT開始后數天的死亡率特別高,其原因主要與危重癥患者在CRRT啟動時狀況不佳有關。Passos等人[9]證明危重癥患者在進行CRRT治療后7 d死亡率為45.0%,而在本研究中,20.63%(33/160例患者)在7 d內死亡。目前已有許多研究評估影響CRRT死亡率及其預后的因素,以預測和評估CRRT的預后,防止不良臨床結果。然而,研究中大多數都評估了CRRT啟動后28 d死亡率。只有少數研究調查了接受CRRT的危重患者中早期死亡率的相關因素。因此,本研究旨在調查實施CRRT的AKI危重患者早期死亡的相關因素,為重癥患者在接受CRRT時應考慮某些風險因素來降低死亡率提供依據和建議。
在本研究中MAP<65 mmHg,動脈pH<7.35,APACHE II、SOFA評分較高是危重癥患者在實施CRRT后早期死亡的危險因素,磷酸鹽水平與早期死亡率的增加顯著相關。MAP是一種血流動力學參數,在用于感染性休克患者的治療中時,一般建議MAP≥ 65 mmHg。 動脈pH值是APACHE II評分中考慮的變量之一,該評分旨在衡量在危重病患者中疾病的嚴重程度和死亡風險,一些研究表明動脈pH值與接受CRRT的患者死亡率增加相關[10]。此外,SOFA評分是一個代表疾病嚴重性的參數,是危重癥患者廣泛接受的預后因素。一些研究說明對實施CRRT的危重癥患者,高SOFA分數與患者死亡率的增加之間具有顯著相關性[11]。此外,也有研究報道高磷血癥在危重病患者中非常常見,而且與死亡率增加相關[12]。而本研究通過評估這些因素與危重癥患者實施CRRT后早期死亡的關系,進一步確定這些因素的臨床重要性。此處給出的結果并不表明CRRT治療對MAP較低,pH值較低,磷酸鹽較高,或SOFA評分較高的患者無效。該結果有助于預測CRRT啟動后危重患者的預后。本研究有一些局限性,是一項單中心研究,樣本量小,不能排除選擇偏差,這些結果可能無法推廣到其他人口。因此,需要有一項包含更大樣本量的前瞻性隊列研究來確認這些結果的可靠性。本研究具有回顧性研究的固有局限性,與危重癥患者的死亡早期診斷相關的其他潛在因素,如CRRT啟動或入院時初步診斷的原因可能沒有被評估過。因此,還需要更完善,更全面的研究來驗證該結論。

