高通量透析不同頻率對維持性血液透析患者炎性細胞因子和鈣磷代謝指標的影響
祝瑩 劉玲玲 夏夢霜
海軍軍醫大學第二附屬醫院,上海 200003
維持性血液透析(Maintenance Hemodialysis,MHD)患者的中遠期生存率隨著醫療技術的進步逐漸升高〔1〕。血液透析往往伴隨著各類并發癥,給患者的生存與預后造成不同程度的不良影響,分析原因可發現,炎性細胞因子、鈣磷代謝紊亂、血液營養成分丟失等均為獨立危險因素〔2〕。相關研究發現,維持性血液透析患者心血管疾病的出現與獨立危險因素均有一定的相關性〔3〕。如何安全、有效地降低維持性血液透析患者炎性細胞因子和鈣磷代謝指標是目前該領域研究的前瞻性問題〔4〕。本研究旨在探討分析高通量透析不同頻率血液透析對維持性血液透析患者炎性細胞因子、鈣磷代謝、血液營養、預后生活質量及感染發生率的影響。
1 資料與方法
1.1 一般資料
選取2016年1月至2019年1月海軍軍醫大學第二附屬醫院進行維持性血液透析患者100例。納入標準〔5〕:①符合《中西醫結合腎臟病學》中維持性血液透析指征:低通量血液透析維持時間≥12個月;②血管通路穩定且血管血流速可維持≥200 ml/min;③患者具有殘留腎功能,可進行自主排尿但尿量<400 ml/d。排除標準〔6〕:①3個月內出現過肺部感染或全身性感染,②3個月內使用過激素、免疫抑制劑,③長期營養不良,④精神疾病、語言障礙患者。采用數字隨機表法將患者分成對照組47例和研究組53例。對照組男23例,女24例;年齡37~77歲,
平均(41.26±3.47)歲;透析時間12~48個月,平均(29.16±2.76)個月;平均甲狀旁腺激素(195.47±8.77)mg/L;平均指數體重(BMI)(26.74±2.28);基礎腎病類型:慢性腎小球腎炎18例,多囊腎2例,慢性間質性腎炎8例,梗阻性腎病3例,糖尿病腎病16例。研究組男33例,女20例;年齡36~78歲,平均(42.77±2.87)歲;透析時間12~47個月,平均(30.21±1.94)個月;平均甲狀旁腺激素(196.24±7.49)mg/L;平均BMI(25.95±1.89);疾病劃分:慢性腎小球腎炎20例,多囊腎3例,慢性間質性腎炎10例,梗阻性腎病3例,糖尿病腎病17例。兩組患者的性別、年齡、透析時間、甲狀旁腺激素水平、BMI、基礎腎病類型等一般資料比較差異均無統計學意義(均P>0.05),具有可比性。
1.2 方法
兩組患者均進行血壓控制,應用藥物包括:葉酸、重組人促紅細胞生成素、鐵劑、碳酸鈣D3 等。透析機采用流量可設置為500 ml/min的德國費森尤斯或4008S型透析機,透析液為碳酸氫鹽。透析器選擇同公司型號:FX80的聚砜膜中空纖維高通量透析器,超濾系數設置:28 ml/(mmHg·h·m2)。
血液灌流器采用(珠海健帆生物材料有限公司)HA130大孔樹脂型血液灌流器,使用時將其串聯在透析器前,采用2 000 ml肝素生理鹽水進行與預沖洗灌流器與儀器通路,在此過程中去除灌流器中氣泡及其他雜質。完畢后再次沖無肝素生理鹽水進行去除肝素。治療參數設置:血流量:180 ml/min,時間:2 h。
對照組患者每月進行1次高通量透析聯合血液灌流,研究組進行每周進行1次高通量透析聯合血液灌流,流程為:先進行2 h血液灌流后再進行2 h血液透析。患者在過程中出現心悸、頭暈等并發癥進行對癥治療即可。
兩組患者在進行高通量透析聯合血液灌流治療時需對患者進行針對性護理,加強治療效果。在患者治療時鼓勵患者進行非慣用手功能性鍛煉,囑患者進行非慣用上肢血管保護,防止出現血腫繼而影響建立血管造瘺通路。注意透析血流量,防止出現低血壓現象。同時仍需注意防止反超濾現象,保證充分的血流量。患者進行透析的床位前要設置醒目的藥物服用貼士,標注服用藥物類別、劑量、方法及藥物作用。告知患者家屬服藥依從性的重要性,糾正患者出現的各類不正確用藥行為。在患者透析過程中指導患者進行適當的手臂抬高,觀察患者透析位置情況。透析完畢后指導患者在術后要注意對造瘺位置進行保溫,衣著寬松。叮囑患者進行造瘺處保護,定期更換敷料,保持切口干燥,適當進行改善造瘺肢靜脈回流的局部運動,減少并發癥出現的概率,合理使用抗生素。同時囑患者進行做好營養攝取,加強營養,鼓勵多攝入富含氨基酸、水溶性維生素的食物,提高蛋白攝取量。注意透析后患者藥物濃度的變化,調整補充被清除藥物的補服。
1.3 觀察指標
對比兩組患者治療前及治療3個月后炎性細胞因子超敏C反應蛋白(hs-CRP)、腫瘤壞死因子(TNF)-α、白細胞介素-6(IL-6),鈣磷代謝指標血鈣、血磷、鈣磷乘積,營養學指標血紅蛋白(Hb)、白蛋白(ALB)、轉鐵蛋白(TRA)的變化。
1.4 統計學方法
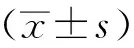
2 結果
2.1 兩組患者治療前后炎性細胞比較
研究組患者治療后,炎性細胞因子hs-CRP、TNF-α、IL-6明顯低于對照組,與對照組相比,差異有統計學意義(P<0.05),見表1。

表1 兩組患者治療前后炎性細胞比較
2.2 兩組治療前后鈣磷代謝指標比較
研究組患者治療后血磷、鈣磷乘積明顯低于對照組及研究組治療后血鈣均高于治療前,研究組治療后血鈣、血磷乘積與對照組比較,差異有統計學意義(P<0.05),見表2。

表2 兩組治療前后鈣磷代謝指標比較
2.3 兩組治療前后營養學指標比較
研究組患者治療后Hb、ALB、TRA均高于對照組,高于治療前。研究組患者治療后Hb、ALB、TRA與對照組相比,差異有統計學意義(P<0.05),見表3。

表3 兩組治療前后營養學指標比較
3 討論
維持性血液透析可有效凈化患者血液并調節體液平衡。在臨床中,動靜脈造瘺口在MHD患者中由于各種因素的限制,極易出現內瘺并發癥,導致患者炎性細胞升高,造成患者感染,繼而危害生命。使用合理、有效的護理方式可顯著改善患者的透析質量與生命健康。本次研究中,患者在進行透析時進行了針對性護理,護理后患者的身體舒適度顯著提升,有效地提高了患者的自我管理能力與服藥依從性。指導患者透析后進行合理鍛煉可恢復患者肢體的力量,改善微循環,減少腫脹的發生,提高患者的機體免疫力,提高患者治療效果。
高通量透析多指超濾系數>20 ml/(mmHg·h)的濾器通過彌散后對流吸附原理將血液中的溶質進行清除的方式〔7〕。與普通透析相比,高通量透析膜更薄、孔徑更大、擴散性相對更好,吸附性更強,對中分子物質可有效進行清除。血液灌流采用體外循環的方式對血液進行內、外源性大分子物質固態吸附劑進行凈化,然后輸送回患者體內,聯合高通量透析提高毒素清除效果〔8〕。有相關研究指出,65%的MHD患者存在慢性炎癥,且患者大多體內中分子物質含量較多、鈣磷代謝紊亂〔9〕。炎性因子的大量累積可使患者出現脂肪、糖代謝紊亂、蛋白丟失、食欲下降、胃腸功能下降,導致患者營養不良,長期不糾正的患者炎性因子水平,會導致患者死亡。
相關研究表示,行MHD的患者身體處微炎癥狀態,hs-CRP、TNF-α、IL-6會顯著升高〔10〕。發生該現象的主要原因可能為腎臟的清除能力減弱,MHD患者血液中的中分子毒素會對紅細胞的生成進行抑制,導致患者出現貧血。貧血導致患者出現RAAS系統活化,炎性細胞因子大量分泌,肌體出現缺氧,導致交感神經敏感、興奮,心臟血液輸出量增加、腎血管收縮造成腎血流量減少,病菌對炎性細胞因子釋放進行了促進導致〔11〕。有相關研究表示,高通量透析聯合血液灌流可顯著改善MHD患者炎癥狀態。但該研究尚未提出確切的科學依據,闡述原理〔12〕。在本次研究表明,高通量透析可顯著清除患者血液中的炎性細胞因子。療后研究組hs-CRP、TNF-α、IL-6水平小于對照組,說明患者經過高頻率(3次/W)高通量透析聯合血液灌流有效地清除了患者體內多種中分子炎性細胞,患者炎性細胞含量下降。高通量透析通過彌散作用,清除小分子毒素的同時加快對中分子的對流傳送,血液灌流清除患體內的大中分子,有效地改善了MHD患者炎性細胞因子水平,保護殘余腎功能〔13〕。在本次研究中還對比了兩組患者的鈣磷代謝指標及營養學指標,其中治療后血磷指標治療后小于治療前,血鈣、鈣磷乘積指標、Hb、ALB、TRA治療后均大于治療前。分析原因為MHD患者長期處于低鈣高磷狀態。有研究表示,高血磷、低Hb、低ALB、低TRA、高鈣磷乘積是MHD患者并發心臟病的高危因素,且心臟室間隔厚度與血磷、鈣磷乘積為正相關,與ALB水平呈負相關〔14〕。另一研究中提到,患者長期處于該狀態下,患者會出現Hb、ALB、TRA丟失現象,導致患者營養丟失造成營養不良,繼而減弱患者肌體抵抗力,加速炎性因子對身體的損害,改善患者鈣磷代謝狀態可顯著糾正患者左室肥厚狀態,改善患者營養不良〔15〕。本次研究中治療后研究組血磷指標小于對照組,Hb、ALB、TRA、血鈣、鈣磷乘積指標大于對照組。分析后可得出,高通量透析聯合血液灌流可有效清除MHD患者血液中鈣、磷,改善營養物質丟失現象。研究組采用3次/w的高頻率高通量透析聯合血液灌流與對照組1次/w的高頻率高通量透析聯合血液灌流對比效果更為顯著,更有利于改善患者鈣磷代謝狀態,雖會造成患者一定的營養物質流失,但患者炎性因子與鈣磷代謝趨于正常,患者食欲與胃腸功能得到恢復,身體吸收能力得到恢復,抵消透析流失的營養成分,減輕患者骨痛,降低骨折風險,臨床療效顯著。
綜上所述,本次研究基于上述研究闡述的機理,采用高通量透析聯合不同頻率血液灌流對患者進行清除患者體內炎性細胞因子,糾正鈣、磷代謝性丟失現象。經研究證實維持性血液透析患者增加頻率可緩解患者臨床體征,改善患者肌體營養狀態,提升患者的生活質量。
利益沖突所有作者均聲明不存在利益沖突

