超聲引導頸部淋巴結穿刺活檢在肺結核患者繼發頸部淋巴結結核中的診斷價值
惠立本,解建毅,王 立,鞏 佩,吳 鍵,張 斌,袁 穎,張 蕾
(1.陜西省結核病防治院功能科,陜西 西安710100;2.陜西省結核病防治院影像中心,陜西 西安 710100)
肺結核是一種由結核分枝桿菌感染所致的呼吸道傳染病,我國傳染類疾病中,肺結核的發生率和病死率均高居第二,尤其好發于老年、營養狀況不良、 衛生條件差及免疫功能低下者,嚴重威脅患者的生命健康[1]。淋巴結結核的最為常見的肺外結核,其中尤以頸部淋巴結結核最為常見,約占肺外結核的14.3%~57.3%[2],及早診斷及早干預對于患者的康復至關重要。淋巴結結核的常見診斷方法包括觸診、超聲、CT、MRI、頸部淋巴結穿刺活檢(PNCB)以及術后病理學檢查等,常規影像學檢查極易將淋巴結結核與淋巴瘤、淋巴轉移癌以及反應性增生等疾病混淆,延誤病情[3];外科手術取樣活檢是定性診斷淋巴結結核的“金標準”,然而其存在風險大、難度高、費用貴等缺點,限制了其臨床應用[4]。隨著超聲介入技術的不斷更新發展,超聲引導下的PNCB已逐步成為當前非手術條件下明確臟器病變病理學性質的必要手段之一,且具有適應性廣、操作便捷、創傷小、費用低、準確率高等優點,可對臨床進行指導性診斷提供幫助[5-6]。因此,本研究采取隨機對照的研究方法,探究超聲引導下PNCB在肺結核繼發頸部淋巴結結核中的診斷價值。
1 資料與方法
1.1 一般資料 納入2020年5月至2021年11月我院呼吸內科確診收治的肺結核合并頸部淋巴結腫大、疑似頸部淋巴結結核的患者80例作為研究對象,其中男49例,女31例,平均年齡(52.65±6.15)歲,體重指數(BMI)為(23.07±2.12)kg/m2,頸部淋巴結平均直徑(3.06±0.23)cm,其中10例(12.50%)為單側單發、55例(68.75%)為單側多發、15例(18.75%)為雙側多發。所有受試者均簽署知情同意書,自愿參與本研究。本研究符合相關倫理要求,經我院醫學倫理委員會審查審批通過。病例納入標準:①符合肺結核相關診斷標準;②頸部淋巴結腫大、可被常規超聲查及者;③影像學資料、臨床資料完整,患者知情同意。排除標準:①頸部大面積皮膚破潰者;②入組前6個月內接受過抗結核治療;③淋巴結周圍被大血管包圍、不適宜穿刺者;④對手術治療不耐受者;⑤嚴重心肺功能不全、凝血功能異常者。
1.2 檢查方法
1.2.1 常規超聲檢查:應用飛利浦IU22、Affiniti 50型彩色多普勒超聲儀對所有患者行常規超聲檢查,患者取仰臥位,墊高肩頸以充分暴露頸部,設置高頻線陣探頭頻率為4~12 MHz,凸陣探頭為2~6 MHz,探頭垂直于頸部皮膚行多切面檢查,掃查頸部腫大的淋巴結,記錄腫大的淋巴結大小、形態、數量及其位置,并記錄淋巴結內部回聲,分析內部血供情況、動脈頻譜及與周圍組織血管的解剖關系等。
1.2.2 超聲引導下PNCB檢查:操作前先行血常規、凝血功能、傳染病四項、心電圖等檢查,以評估患者是否適宜行PNCB檢查。患者取仰臥位,墊高肩頸以充分暴露頸部,常規消毒、鋪巾,2%鹽酸利多卡因局部麻醉。根據常規超聲檢查結果確定穿刺的目標淋巴結,在超聲引導下,避開神經、氣管及大血管,選取合適的進針深度和射程,根據患者淋巴結情況選取16 G或18 G活檢針(美國Bard Magnum公司)刺入病變組織,選取少血供、無壞死的實性區域取材,迅速拔針,將標本置于10%甲醛溶液中固定,并送病理學檢查。操作完畢后按壓穿刺點15~30 min,患者無異常后即可返回病房。
1.2.3 手術獲取標本:以外科手術的方式獲取患者腫大的淋巴結病理組織,全部病例以術后病理學診斷結果為最終臨床診斷。
1.3 觀察指標
1.3.1 PNCB取材效果:將取樣標本的優良分為以下4個等級:優,樣本干凈完整,無破碎無凝血塊,組織長度>1 cm;良,樣本有少量破碎或血塊,組織長度0.5~1 cm; 一般,樣本破碎,或有較多凝血塊,組織長度<0.5 cm;差,樣本幾乎完全破碎,或為凝血塊,無法進行病理學檢查。
1.3.2 統計常規超聲檢查、超聲引導下PNCB檢查及術后病理學檢查的診斷情況。
1.3.3 診斷效能:以術后病理學檢查結果為“金標準”,分析比較常規超聲檢查和超聲引導下PNCB組織學活檢的準確度、靈敏度、特異度、陽性預測值和陰性預測值。
1.4 統計學方法 數據以SPSS 23.0統計學軟件進行分析。計數資料以[例(%)]表示,比較采用χ2檢驗,繪制受試者工作特征(ROC)曲線,比較常規超聲檢查、超聲引導下PNCB組織活檢以及術后病理學檢查的診斷價值。P<0.05為差異有統計學意義。
2 結 果
2.1 超聲引導下PNCB取材效果評價 80例患者共穿刺取材179針,每位患者平均取材(2.24±0.56)針,其中168針符合病理學檢查標準,另11針取材不符合病理學檢查標準,取材成功率為93.85%。179針取材效果:優96針(53.63%),良49針(27.37%),一般23針(12.85%),差11針(6.15%)。所有患者取材后均無明顯不適或嚴重并發癥,僅有1例(1.25%)出現穿刺點局部腫脹,經加壓處理后得以緩解;2例(2.50%)出現穿刺點出血,立即給予按壓止血后得以控制。
2.2 頸部淋巴結結核超聲表現 頸部淋巴結結核患者的超聲表現為一側或雙側低回聲或低回聲伴液化,多數沿血管排列成串,腫大的淋巴結呈現類圓形,邊界清晰,包膜完整,內部皮髓質分界較為清晰,周圍血供豐富,部分淋巴結互相融合,邊界模糊,淋巴結門消失,部分后期結節內呈現膿腫液化或強回聲光點,見圖1。
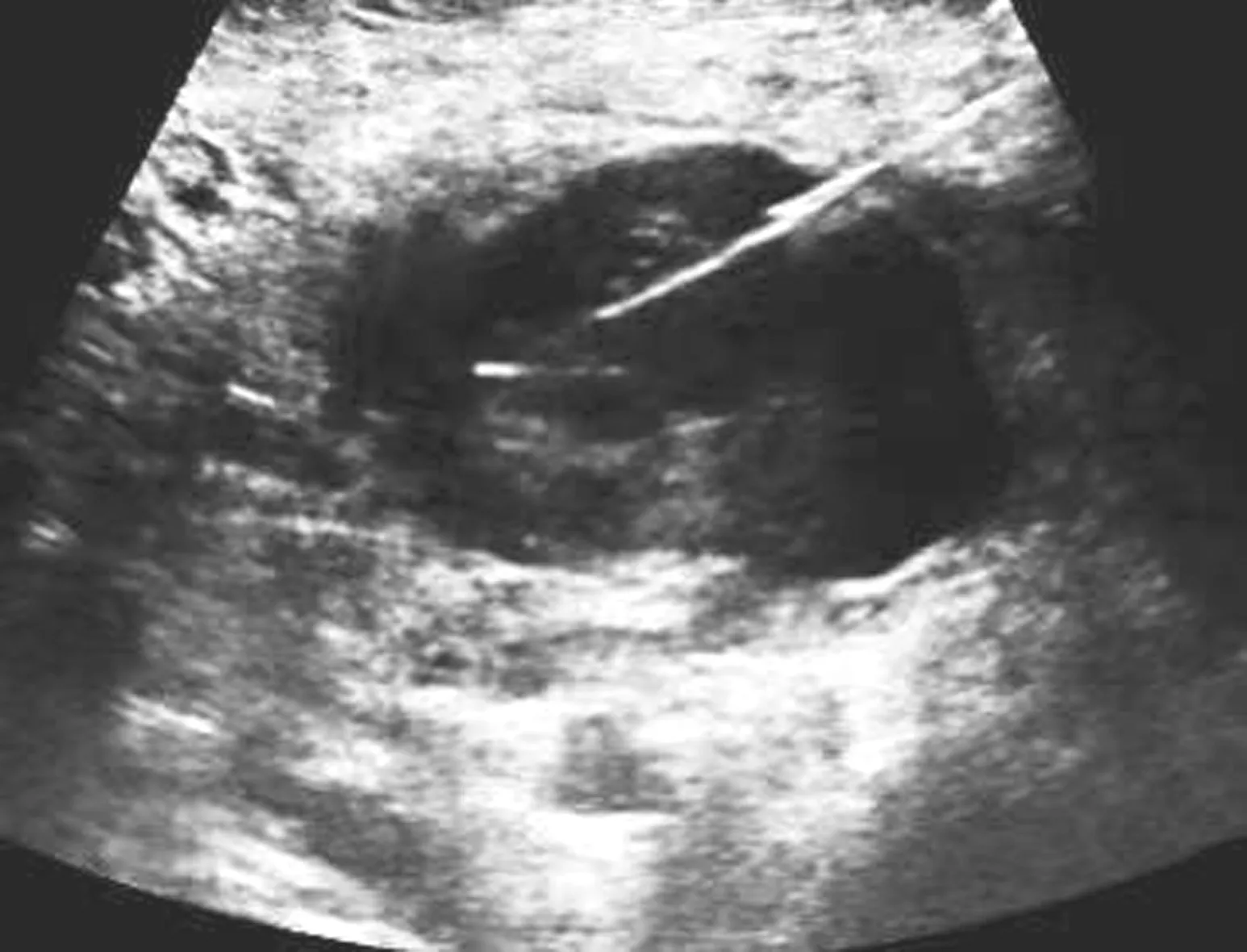
圖1 超聲引導下PNCB聲像圖
2.3 超聲引導下PNCB診斷結果 80例經超聲引導下PNCB經病理學檢查共確診79例(98.75%),有1例(1.25%)診斷不明。確診的79例患者中,惡性病變共5例(6.25%),其中淋巴瘤2例(2.50%),轉移癌3例(3.75%);良性病變共74例(92.50%),其中淋巴結結核57例(71.25%),淋巴結炎13例(16.25%),反應性增生2例(2.50%),囊腫1例(1.25%),結締組織病1例(1.25%)。
2.4 常規超聲、超聲引導下PNCB及術后病理診斷結果比較 術后病理診斷淋巴結結核為58例(72.50%),非淋巴結結核為22例(27.50%);常規超聲檢查診斷淋巴結結核為44例(55.00%),非淋巴結結核為36例(45.00%);超聲引導下PNCB病理結果為淋巴結結核為57例(71.25%),非淋巴結結核為23例(28.75%),見表1。
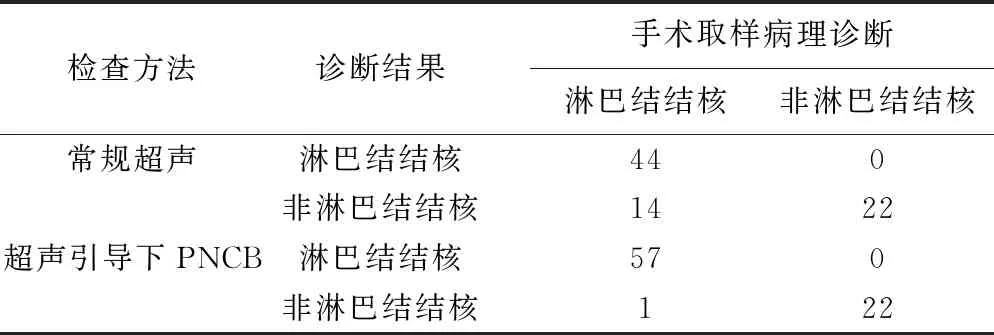
表1 常規超聲、超聲引導下PNCB及術后病理診斷結果比較(例)
2.5 常規超聲、超聲常規超聲引導下PNCB對淋巴結結核診斷效能比較 以手術取樣后病理診斷結果為金標準,超聲引導下PNCB結核診斷的敏感度為98.28%,特異度為100.00%,準確度為98.75%,陽性預測值為100.00%,陰性預測值為95.65%,見表2。

表2 常規超聲、超聲引導下PNCB對淋巴結結核診斷效能比較(%)
3 討 論
頸部淋巴結腫大為局部炎癥以及腫瘤等眾多疾病的局部表現之一,如淋巴結結核、淋巴結炎、淋巴瘤和轉移癌等,其中又以頸部淋巴結結核最為常見,因此準確鑒別其病理性質對于指導臨床后續治療至關重要[7-8]。
隨著影像學技術的不斷發展,超聲、CT、PET/CT及MRI等檢查已成為鑒別頸部淋巴結腫大病理性質的主要手段,常規超聲檢查具有無創、快捷、費用低等優勢,但對于病理性質的診斷,仍依賴于細胞學或病理組織學檢查,且準確率較低,難以滿意臨床需求[9-11]。本研究中,常規超聲檢查對于肺結核繼發頸部淋巴結結核診斷的準確度為87.50%,與阿瓦古麗等[12]及郭倩茹等[13]學者的研究報道基本一致。
超聲引導下PNCB是在超聲成像基礎上逐漸發展起來的一項新技術,通過借助影像學引導,可實時顯示淋巴結回聲、大小、位置,通過病變組織的血流狀況和動脈頻譜來準確計算病變組織與周圍血管的關系,同時借助于實時監測針尖位置與穿刺路徑,選擇避開血管的進針路徑,避免損傷周圍血管,精確的取到病變組織,且可反復多次取材,以滿足病理學檢查要求,提高穿刺活檢的安全性,減少操作難度,被認為是目前非手術條件下獲取病理組織的最佳方法之一,具有適應性廣、操作便捷、創傷小、費用低、準確率高等優點,可對淋巴結結核進行指導性診斷,減少手術干預[14-16]。本研究中,超聲引導下PNCB取材效果滿意,179針取材中僅11針(6.15%)為差,其余168針(93.85%)均符合病理學檢查標準,所有患者取材后均無明顯不適或嚴重并發癥,僅有1例(1.25%)穿刺點局部腫脹和2例(2.50%)穿刺點出血,均得以控制,提示超聲引導下PNCB可滿足病理學診斷取材的要求及安全性。本研究中,超聲引導下PNCB病理檢查僅有1例(1.25%)將淋巴結結核誤診為非淋巴結結核,與術后病理診斷結果高度一致,明顯好于常規超聲對于頸部淋巴結結核的診斷。Oh等[17]的研究提示,超聲引導下PNCB對淋巴結病變的特異性、敏感性分別為100%、91.6%。熊雅玲等[18]的研究表明,超聲引導下穿刺活檢病理與術后病理診斷相比,診斷符合率達99.85%,特異度為99.84%,陽性預測值為98.41%,臨床大部分頸部淋巴結在超聲引導下穿刺活檢均可得到準確的病理診斷結果。
靈敏度、特異度、準確度、陽性預測值、陰性預測值是評估診斷效能的常用指標。在本研究中,以術后病理診斷結果為“金標準”,79例明確診斷的患者中,超聲引導下PNCB的靈敏度為98.28%,特異度為100.00%,準確度為98.75%,陽性預測值為100.00%,陰性預測值為95.65%;常規超聲檢查對于淋巴結結核診斷的靈敏度為94.83%,特異度為68.18%,準確度為87.50%,陽性預測值為88.71%,陰性預測值為83.33%;超聲引導下PNCB病理檢查對于肺結核繼發頸部淋巴結結核診斷的準確度顯著高于常規超聲檢查(χ2=7.907,P=0.005)。國內外亦有學者類似的研究報道[19-20],提示超聲引導下PNCB病理檢查可完全替代術后病理檢查,為臨床診治提供充分的依據。
綜上所述,本研究表明,超聲引導下頸部PNCB檢查取材效果好、安全便捷、準確度較高,與術后病理學診斷基本一致,具有臨床診斷價值。

