分析腫瘤患者應用抗腫瘤藥物后引起的各種不良反應及其程度和相關因素
牛角
(烏蘭察布市中心醫院 藥劑科,內蒙古 烏蘭察布 012000)
0 引言
腫瘤是人體微環境發生變化后,在某些刺激因素如煙草、放射線等誘導下器官或組織局部細胞過度增生后形成的病變,隨著腫瘤的發展會出現一些前兆癥狀,比如身體明顯消瘦、體重短期內明顯下降、不想吃飯、乏力、發燒、咳嗽、咳痰、腹痛、腹脹、腹瀉、大便出血、咳血、鼻子出血等,這都是惡性腫瘤的前兆,一定要早發現、早診斷、早治療。腫瘤分良性腫瘤和惡性腫瘤,良性腫瘤的特點是生長比較緩慢,邊界比較清楚,有完整的包膜,多是過度增生或化生導致,通常不會突破組織的基底膜,具有局限性,沒有侵襲能力。大部分良性腫瘤早期沒有明顯的癥狀,病人感覺不到不舒服,惡性腫瘤有比較明顯的癥狀,能夠突破組織的基底膜,并且可以進一步侵入下層組織,或者擴散到身體的其他部位,因此具有侵襲性和轉移性的特點[1]。對腫瘤患者使用抗腫瘤藥物治療,抗腫瘤藥有很多種類,一般需要根據作用原理來選擇用藥。目前臨床上腫瘤藥物主要分為以下幾大類:①化療藥物是非選擇性的抗癌藥物,根據藥物作用機制的不同臨床又有多個分類,由于它的非選擇性,因此化療藥物的臨床毒副反應較多;②靶向治療藥物是一種具有高選擇性的抗癌藥物,臨床上作用機制也是不同的,靶向藥物的治療更有針對性;③生物制劑生物制劑主要調節機體的免疫功能,調動機體自身的抗腫瘤作用;④免疫治療藥物免疫治療藥物是近些年新興的一種抗腫瘤的治療措施,目前臨床上比較常用的藥物主要是免疫檢查點抑制劑;⑤中藥制劑,目前臨床上有很多中藥制劑中也含有抗腫瘤的成分,因此臨床上也用于輔助抗腫瘤治療,腫瘤化療藥物不良反應處理在腫瘤治療中起著至關重要的作用,由于腫瘤細胞與正常細胞間缺少根本性的代謝差異,導致所有的抗腫瘤藥物在殺傷腫瘤細胞的同時都可能對正常組織造成損害,尤其對增殖旺盛的細胞如骨髓、腸上皮、生殖細胞等具有抑制殺傷作用,若不及時處理會給患者帶來不必要的痛苦,延緩或中斷抗腫瘤治療,甚至可危及生命[2-4]。本次研究隨機選取收治的應用抗腫瘤藥物后引起不良反應的100例腫瘤患者作為研究對象,研究探討腫瘤患者應用抗腫瘤藥物后引起的各種不良反應及其程度和相關因素,現總結如下。
1 資料與方法
1.1 一般資料
選取2020年1月-2021年7月在本科室接受治療的應用抗腫瘤藥物后引起不良反應的100例腫瘤患者作為本次研究的對象,其中男53例,女47例,年齡45~57歲,平均(50.36±1.48)歲。
1.2 方法
將本次研究中接受治療的100例腫瘤患者的年齡、性別、藥物腫瘤、給藥方式以及給藥途徑等臨床信息進行對比研究,分析腫瘤患者應用抗腫瘤藥物后引起各種不良反應的原因。
1.3 觀察指標
(1)分析使用抗腫瘤藥物的不良反應,主要從胃腸道刺激、骨髓抑制、神經系統損傷以及循環系統損傷等方面進行分析。
(2)分析使用抗腫瘤藥物的不良反應的原因,主要對年齡、性別、藥物腫瘤、給藥方式以及給藥途徑等臨床信息進行對比研究。
(3)分析引起不良反應的抗腫瘤藥物,主要對鉑類、抗代謝藥物、植物藥、靶向藥物、抗腫瘤抗生素、中藥以及激素類抗腫瘤藥物進行對比。
1.4 統計學方法
本次研究數據采用SPSS 23.0統計學軟件進行分析,計數資料采用(%)表示,進行χ2檢驗,計量資料采用()表示,進行t檢驗,P<0.05為差異具有統計學意義。
2 結果
2.1 使用抗腫瘤藥物的不良反應
本次研究患者使用腫瘤藥物化療,有45例患者出現胃腸道刺激,占比為45.0%;出現骨髓抑制反應患者有32例,占比為32.0%;出現神經系統損傷的患者13例,占比為13.0%;出現循環系統損傷的患者為10例,占比為10.0%;對比顯示出現胃腸道刺激反應的患者明顯較多,對比差異具有統計學意義(P<0.05),見表1。
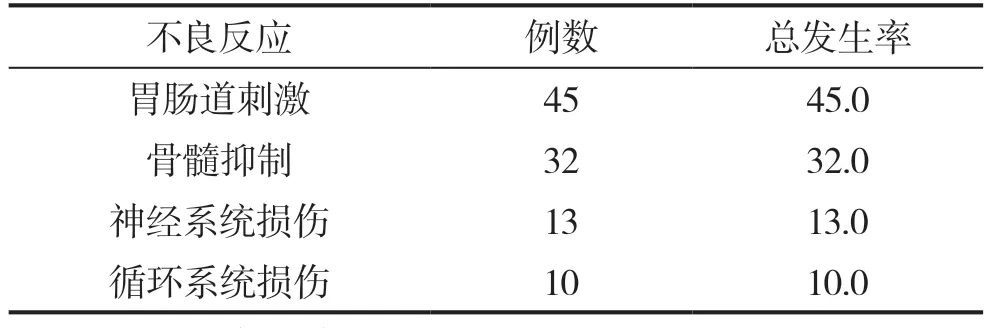
表1 使用抗腫瘤藥物的不良反應(n,%)
2.2 分析不良反應的原因
對所有患者的年齡、性別、藥物腫瘤、給藥方式以及給藥途徑等臨床信息進行對比研究,≥60歲腫瘤患者、靜脈給藥方式、≥1個月連續給藥時間等因素出現的不良反應更多,對比差異具有統計學意義(P<0.05),見表2。
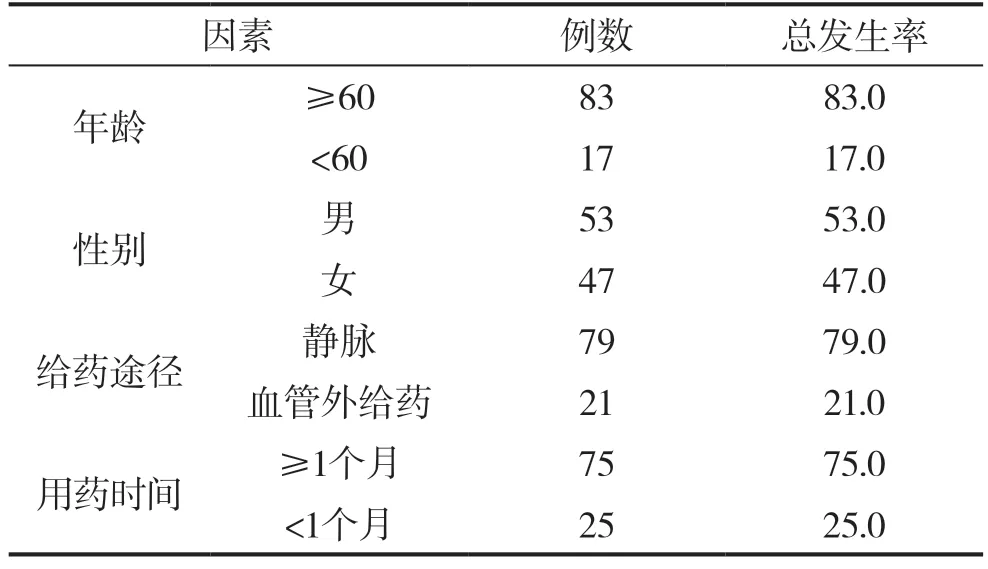
表2 服用腫瘤藥物出現不良反應的原因(n,%)
2.3 引起不良反應的抗腫瘤藥物種類
本次研究患者使用的腫瘤藥物分為鉑類、抗代謝藥物、植物藥、靶向藥物、抗腫瘤抗生素、中藥以及激素類,其中鉑類藥物所引起的不良反應的發生率更多,對比差異具有統計學意義(P<0.05),見表3。
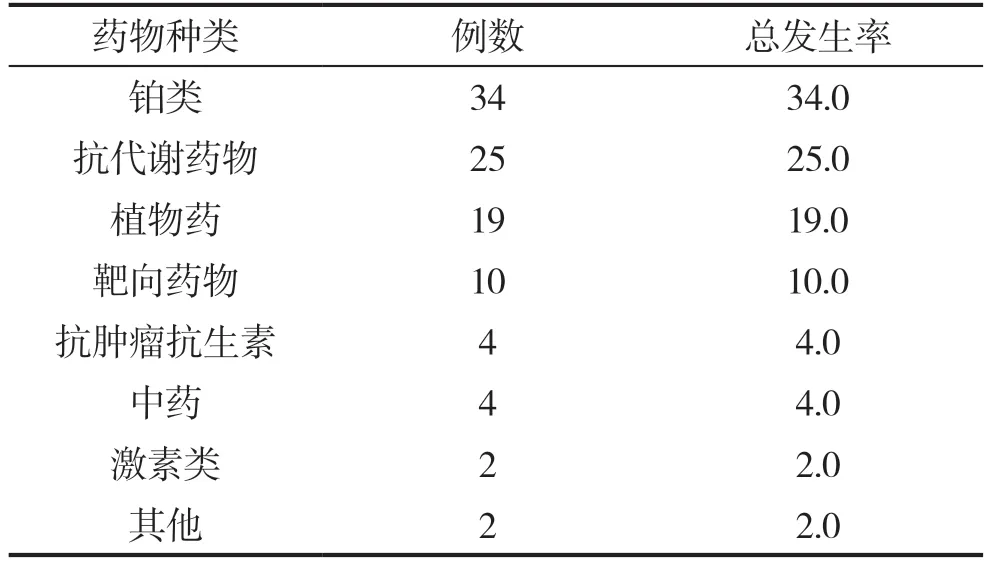
表3 引起不良反應的抗腫瘤藥物種類(n,%)
3 討論
抗腫瘤治療藥物有很多種,既包含臨床上常用的化學治療藥物、靶向治療藥物、內分泌治療藥物,同時也包含最近幾年剛剛發展起來的免疫治療藥物等。在臨床常用的化療藥物中,包括紫杉醇、多西紫杉醇、吉西他濱、長春瑞濱、順鉑、卡鉑、依托泊苷、足葉乙苷、表阿霉素、阿霉素、草酸鉑等藥物。而在靶向藥物中包含治療肺癌的小分子酪氨酸激酶抑制劑,比如吉非替尼、厄洛替尼、阿法替尼、奧希替尼等,也包含抗腫瘤血管生成的單克隆抗體類的靶向藥物,比如貝伐珠單抗等。在內分泌治療藥物之中,包含治療乳腺癌的來曲唑、阿那曲唑、依西美坦、CDK-46抑制劑等,除此以外,免疫治療藥物還包括了PD-1、PD-L1的抑制劑等[5-7]。
抗腫瘤藥物的種類很多,由于每一種藥物的藥理作用不同,抗腫瘤藥物的不良反應也是多種多樣的,對體內不同的系統和器官造成不同的影響,因而也有著不同的臨床表現,常見的不良反應為胃腸道刺激、骨髓抑制、神經系統損傷以及循環系統損傷[8-9]。胃腸道反應是腫瘤患者化療最常見的不良反應,惡心、嘔吐是主要反應,食欲減退是僅次于惡心、嘔吐的胃腸道反應,因病人不思飲食,影響營養攝取,使病人身體衰弱,降低對化療的耐受性而影響治療;化療后骨髓抑制最常見的是白細胞數量減少,通常出現在化療停藥后1周,停藥后10~14 d達到最低點,因此需早期發現骨髓抑制情況,根據骨髓抑制的程度及化療時間進行相應處理,骨髓抑制出現并發癥后果很嚴重,可以合并嚴重感染、重要臟器出血,從而危及生命[10-11];神經系統損傷臨床主要表現為外周神經包括肢體麻木和感覺異常、可逆性末梢神經炎、深腱反應消失、下肢無力;循環系統損傷表現為無力、活動性呼吸困難、發作性呼吸困難,還有脈速、肝大、心臟擴大、水腫等癥以及不可逆的心衰[12-14]。本次研究選取應用抗腫瘤藥物后引起不良反應的100例腫瘤患者,研究探討腫瘤患者應用抗腫瘤藥物后引起的各種不良反應及其程度和相關因素,研究數據表明:所有患者中有45例出現胃腸道刺激,出現骨髓抑制反應患者有32例,出現神經系統損傷的患者13例,出現循環系統損傷的患者為10例,對比顯示出現胃腸道刺激反應的患者明顯較多,對比差異具有統計學意義(P<0.05);在鉑類、抗代謝藥物、植物藥、靶向藥物、抗腫瘤抗生素、中藥以及激素類等腫瘤藥物中,鉑類所引起的不良反應的發生率更多,對比差異具有統計學意義(P<0.05);對所有患者的年齡、性別、藥物腫瘤、給藥方式以及給藥途徑等臨床信息進行對比研究,≥60年腫瘤患者、靜脈給藥方式、≥1個月連續給藥時間等因素出現的不良反應更多,差異具有統計學意義(P<0.05)。因此,在治療前醫生需詳細了解腫瘤藥物的特性,結合患者的實際病情進行科學合理的用藥治療,同時要多加關注患者的生命體征,降低不良反應的發生風險,提高腫瘤患者的用藥安全性,促進腫瘤患者預后[15-17]。
綜上所述,通過本次研究數據表明,引發腫瘤患者在藥物治療后出現不良反應的原因與腫瘤患者的年齡、用藥時間以及用藥方式有關,在治療時要根據藥物的特性和患者的臨床情況制定針對性方案,避免不良反應的發生,提高用藥穩定性和安全性,提高患者的生活質量。

