撳針在混合痔患者外剝內扎術后疼痛干預中的應用
崔小萱 宋潔
久坐的工作需求、重口味及混亂的飲食習慣、不規律作息節奏等都是影響痔瘡發病率的高危因素,相關研究顯示在我國痔瘡發病率最高達50%[1],作為肛腸科常見疾病,對痔瘡的治療方案包括藥物、外科手術等多種方式,但對于病情較為嚴重的諸如混合痔,一般采取外科手術方案治療,雖可有效緩解痔瘡對健康和生活的影響,但術后疼痛一直是臨床需要處理的重要問題[2]。外剝內扎術治療混合痔患者術后因疼痛而影響康復質量,甚至引發排尿障礙、尿潴留、切口水腫、抑郁等并發癥,為提高護理專科質量,對于外剝內扎術治療混合痔患者術后疼痛干預措施,在常規圍術期干預基礎上聯合撳針干預措施,效果報告如下。
1 資料與方法
1.1 一般資料 選取我院2021年1~6月收治的確診混合痔且符合外剝內扎術指征患者440例,按照隨機數字表法分為對照組和觀察組,每組220例。對照組:男115例,女105例;年齡24~70歲,平均年齡(46.03±2.51)歲;手術時間11~25 min,平均(14.61±3.17)min。觀察組:男110例,女110例;年齡20~70歲,平均年齡(45.87±2.49)歲;手術時間12~26 min,平均(14.53±3.18)min。2組患者年齡、性別比和手術時間差異無統計學意義(P>0.05),具有可比性。
1.2 標準
1.2.1 混合痔診斷標準:①便血及肛門部腫物,可有肛門墜脹;②可伴有局部分泌物或瘙癢;③肛管內齒線上下同一方位出現腫物異物感或疼痛。
1.2.2 內痔診斷標準:①Ⅰ度:便時帶血、滴血或噴射狀出血,便后出血可自行停止,無痔核脫出;肛門鏡檢查:齒線上方黏膜隆起,表面色淡紅;②Ⅱ度:常有便血,排便時有痔核脫出,便后可自行還納;肛門鏡檢查:齒線上方黏膜隆起,表面色暗紅;③Ⅲ度:偶有便血,排便或久站、咳嗽、勞累、負重時痔核脫出,需用手還納;肛門鏡檢查:齒線上方有黏膜隆起,表面多有纖維化;④Ⅳ度:痔核脫出不能還納,內痔可伴發絞窄、嵌頓、疼痛劇烈,偶有便血。
1.2.3 外痔診斷標準:①肛緣皮膚損傷或感染,呈紅腫或破潰成膿,疼痛明顯,多見于炎性外痔;②肛緣皮下突發青紫色腫塊,局部皮膚水腫,腫塊初起尚軟,疼痛劇烈,漸變硬,可活動,觸痛明顯,多見于血栓性外痔;③排便時或久蹲,肛緣皮下有柔軟青紫色團塊隆起(靜脈曲張團),可伴有墜脹感,團塊按壓后可消失,多見于靜脈曲張性外痔。
1.2.4 納入標準:①年齡:20~70歲;②符合診斷為混合痔診斷標準、Ⅱ、Ⅲ度內痔,外痔為纖維結締組織型或靜脈曲張型;③行混合痔外剝內扎術;術后VAS評分>4分;④無肛門病手術病史及其他相關疾病史;⑤簽署知情同意書。
1.2.5 排除標準:①合并有重要臟器嚴重疾病及胃腸器質性疾病者;②合并精神疾病;③皮膚存在潰爛或者合并其他類型皮膚疾病;④處于妊娠期或者哺乳期女性;⑤明確表示拒絕配合研究。
1.3 干預方法
1.3.1 對照組:圍術期為患者提供相關干預,包括術前巡視以及心理干預,術前營養調整及相關準備措施;術中幫助患者緩解緊張情緒并做好個人隱私保護工作,通過語言或者肢體行為鼓勵患者;術后積極與患者溝通并明確回答患者相關疑慮,密切觀察生命體征變化,調整術后飲食結構;肛門疼痛科通過播放輕音樂、調整呼吸、自我松弛法、轉移注意力等方式改善因肛門疼痛產生的負面情緒,對于疼痛程度難以耐受的根據醫囑應用0.9%氯化鈉溶液100 ml+氟比洛芬酯10 ml,靜脈滴注。
1.3.2 觀察組:在對照組圍術期護理干預基礎上聯合撳針干預,在進行止痛護理干預時配合一次性無菌撳針(杭州醫療用品有限公司,規格:0.22 mm×1.3 mm)。以患者的合谷、足三里、三陰交為主穴,選皮質下、交感以及內分泌作為配穴。具體的操作方式:對所選擇穴位皮膚應用75%乙醇常規消毒,待乙醇干燥后敏感點用撳針貼按壓然后固定,距離穴位約0.5 cm位置將撳針以垂直方向直接刺入到穴位皮膚,觀察患者疼痛反應把握撳針的埋針距離,一般情況下為2 cm,按壓到患者反饋局部存在酸麻脹痛為止,以患者可耐受作為界限。
1.4 觀察指標
1.4.1 疼痛程度:2組患者完成手術后次日及干預后以線性視覺模擬評分量表(VAS)進行評估,分數0~10分,其中0表示無痛,10表示劇痛,分數越高提示患者疼痛程度越嚴重,讓患者根據本身疼痛感受在直線對應區域做記號[3]。
1.4.2 止痛效果:記錄2組患者疼痛緩解(從進行止痛干預后直到疼痛得到改善)所用時間、止痛持續(從順利止痛直到患者再次感受到難以耐受的疼痛)時間。
1.4.3 觀察2組干預前后的應激指標:包括C-反應蛋白(CRP)、皮質醇(COR)、促腎上腺皮質激素(ACTH)水平。
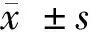
2 結果
2.1 2組患者疼痛評分比較 干預前2組患者疼痛視覺模擬評分(VAS)差異無統計學意義(P>0.05);干預后評分下降,且觀察組低于對照組,差異有統計學意義(P<0.05)。見表1。
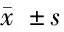
表1 2組患者疼痛評分比較 n=220,分,
2.2 2組止痛效果情況比較 觀察組的疼痛緩解時間及疼痛消失時間短于對照組,差異有統計學意義(P<0.05)。見表2。

表2 2組患者止痛效果情況比較
2.3 2組患者干預前后應激指標比較 觀察組干預后CRP、COR、ACTH水平明顯低于對照組,差異有統計學意義(P<0.05)。見表3。

表3 2組患者干預前后應激指標比較
3 討論
術后疼痛是指機體受到手術侵襲操作刺激之后在生理和心理等方面產生系列反應,對于剛完成手術治療群體而言,如果不能短時間內緩解疼痛,患者會因疼痛而輾轉反復,可能導致切口破裂,另一方面疼痛會誘發如焦慮、煩躁以及失眠等不利心理穩定的情況,不良心理會對生理狀態造成負面影響,不利于術后康復[4,5]。撳針療法是中醫針對疼痛有效的傳統手段,其鎮痛效果得到臨床的肯定,撳針干預措施是在毫針留針基礎上發展而來的新型手段,將撳針持續性的埋藏在皮下/皮內,選定特定穴位進行長期且正面的柔和刺激,能夠強化針刺針對疼痛的緩解效果,同時還有利于避免疼痛癥狀復發[6]。
本研究2組患者干預后疼痛程度均得到改善,但組間比較可知觀察組患者疼痛緩解更為明顯,提示聯合撳針干預方式針對疼痛效果令人滿意,常規疼痛干預措施如分散注意力、輕音樂、呼吸方法以及服用阿片類藥物等雖可緩解疼痛,但效果還可進一步提升,特別是阿片類藥物如長期使用可能引發消化道不良反應甚至導致腎功能損傷[7-9]。
撳針鎮痛方案具有安全、操作簡單、效果突出的優勢,且在干預過程中患者不會感受到明顯不適,對其接受程度較高[10-12]。本次收治患者中以中醫理論作為外剝內扎術術后鎮痛干預基礎,綜合考慮患者的整體情況和個體差異,選擇雙側合谷、足三里、三陰交作為主穴,輔以內分泌、皮質下、交感等副穴,相互配合從而調整患者機體陰陽平衡,緩解疼痛。現代醫學理論已經確認了對疼痛對應的穴位進行適當的刺激能夠得到各種治療效果,合谷為安神止痛的重要穴位,刺激后可產生消炎止痛、鎮靜安神的作用;足三里穴位則是常用麻醉穴位,皮下之穴位除了有麻醉作用外還可消炎消腫;三陰交穴位受到刺激后會對自主神經、血管舒縮功能進行正向調節[13,14]。配合痔核點對應穴位,止血止痛、活血化瘀。本研究顯示,2組干預后VAS評分下降,觀察組低于對照組(P<0.05)。在疼痛緩解時間及疼痛消失時間方面觀察組均短于對照組(P<0.05)。觀察組患者干預后CRP、COR、ACTH水平明顯低于對照組(P<0.05)。表明常規疼痛干預基礎上聯合撳針對患者疼痛改善更優,可有效降低患者應激反應,干預效果良好[15-17]。
綜上所述,對外剝內扎術治療的混合痔患者在常規疼痛干預基礎上聯合撳針對術后疼痛控制及改善有良好效果,同時具有操作簡單、安全高效,患者接受程度高,可作為干預方案的一個重要環節,值得在臨床上推廣應用。

