中耳膽脂瘤合并膽固醇肉芽腫1例臨床分析*
丁忠家,查定軍,陳 俊
(中國人民解放軍空軍軍醫大學第一附屬醫院耳鼻喉科,陜西 西安 710032)
中耳膽脂瘤表現為侵襲性,破壞迷路、耳蝸、顱后窩腦膜、面神經等,造成頭痛、耳鳴、眩暈、嚴重聽力下降等癥狀出現[1]。中耳膽固醇肉芽腫表現為肉芽腫性炎,會伴隨膽固醇結晶和巨細胞的浸潤,外部肉芽組織增生,內部因咖啡色分泌物阻塞,導致耳悶脹感、傳導性耳聾、藍鼓膜的特點,反復發作,影響聽力[2]。本文報道1例罕見中耳膽脂瘤合并膽固醇肉芽腫病例,通過對該病例回顧,探討中耳膽脂瘤和膽固醇肉芽腫的特點、治療方案選擇、可能原因,為臨床醫生診斷和治療決策提供方向。
1 臨床資料
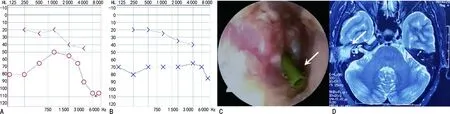
1.1病史信息 患者女,50歲,因“右耳聽力下降38年,右側頭痛2年”就診本科,因“右側頭痛伴聽力下降”入院。檢查耳鏡:右耳鼓膜完整(圖1)。純音測聽:右耳傳導性耳聾,氣骨導差30 dB(圖2)。行顳骨薄層CT(圖3)提示:右耳鼓室腔、鼓竇及水平半規管處低密度影,聽骨鏈顯示不清,顳骨巖部部分后顱窩骨板顯示不清,左耳術后改變。內耳核磁共振(MR)+彌散加權成像(DWI)顯示(圖4),右側顳骨巖部T2高信號病變,向上推擠硬腦膜,侵犯右側水平半規管及聽骨鏈,DWI彌散不受限。
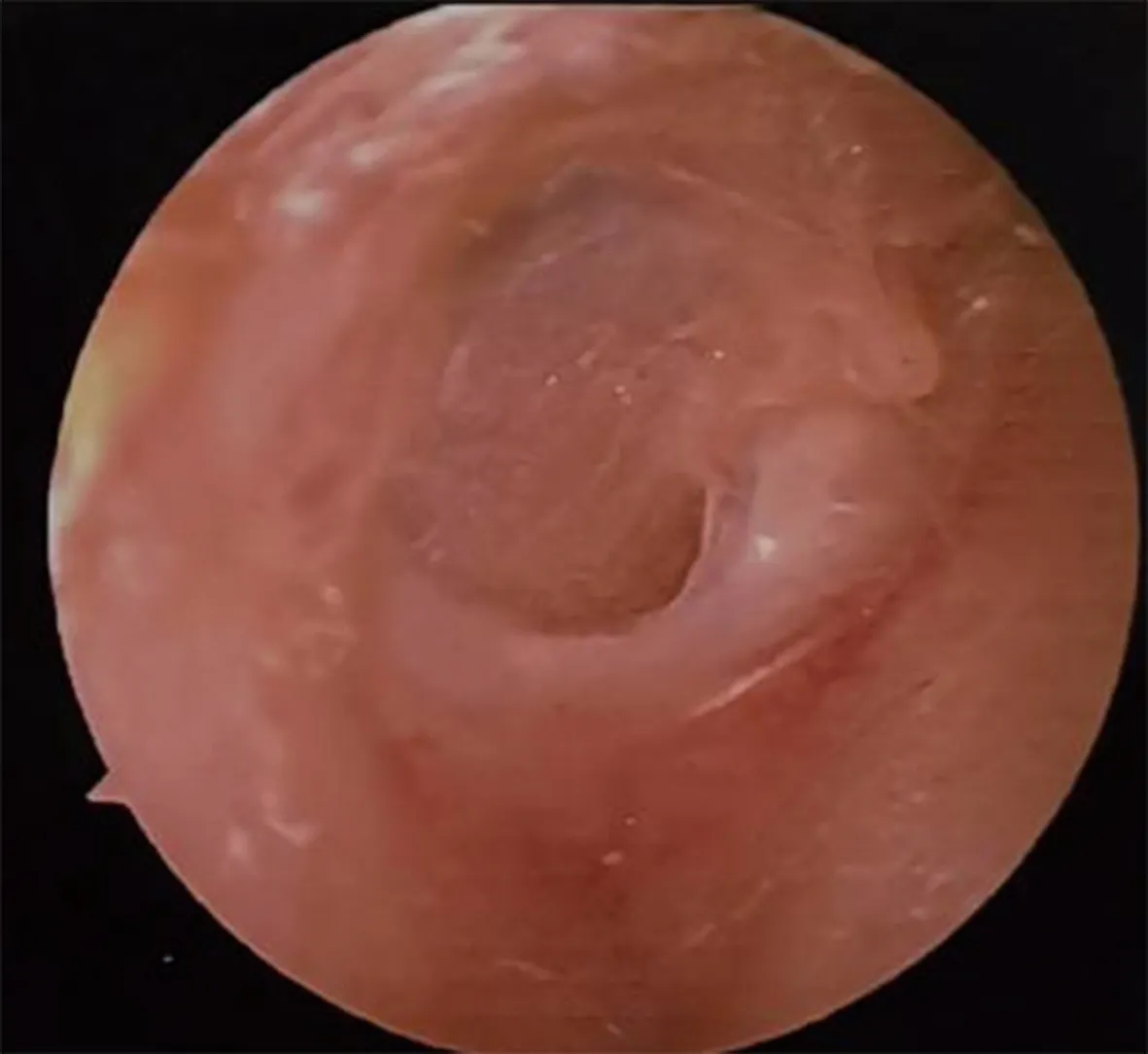
右側鼓膜完整。
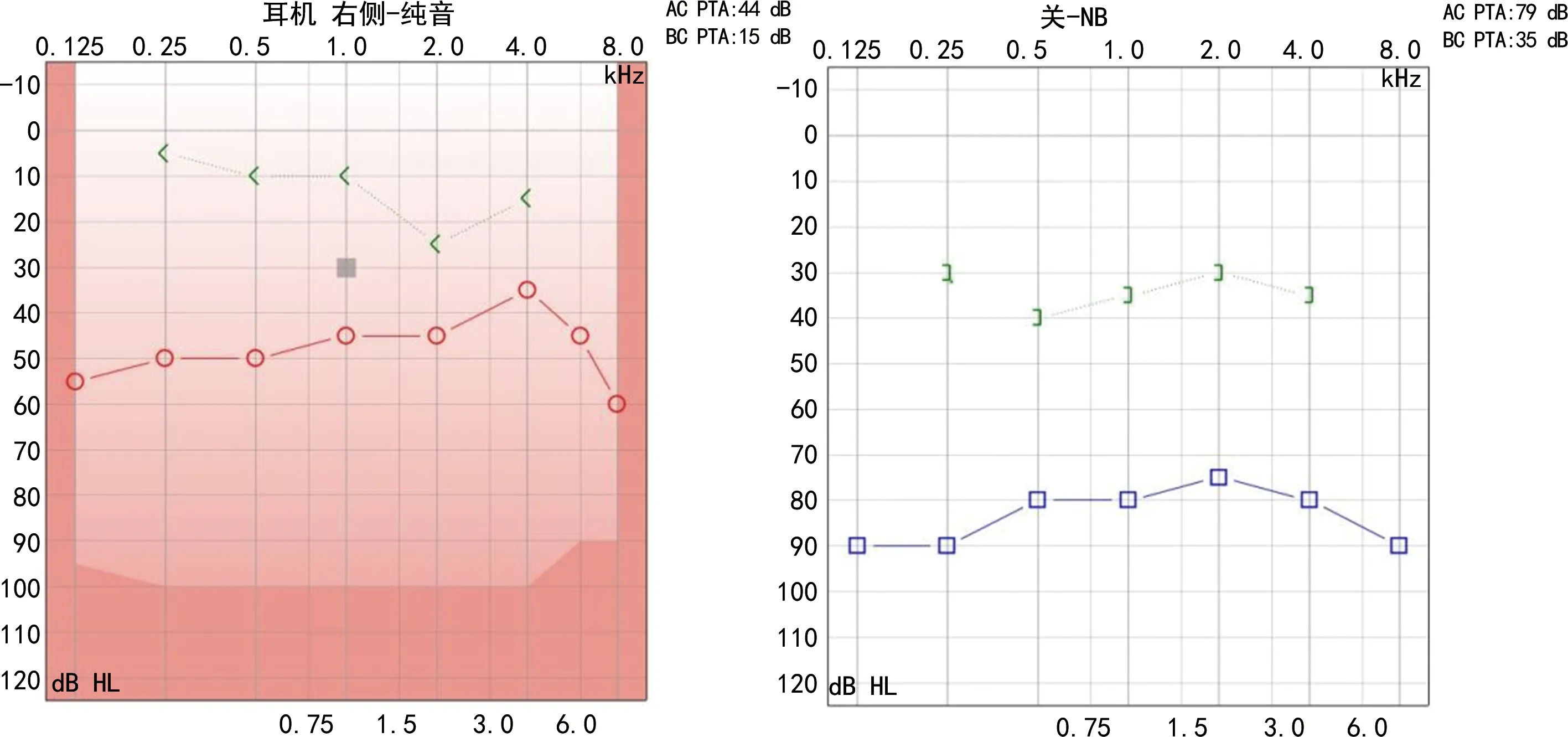
A.右耳純音測聽結果;B.左耳純音測聽結果。
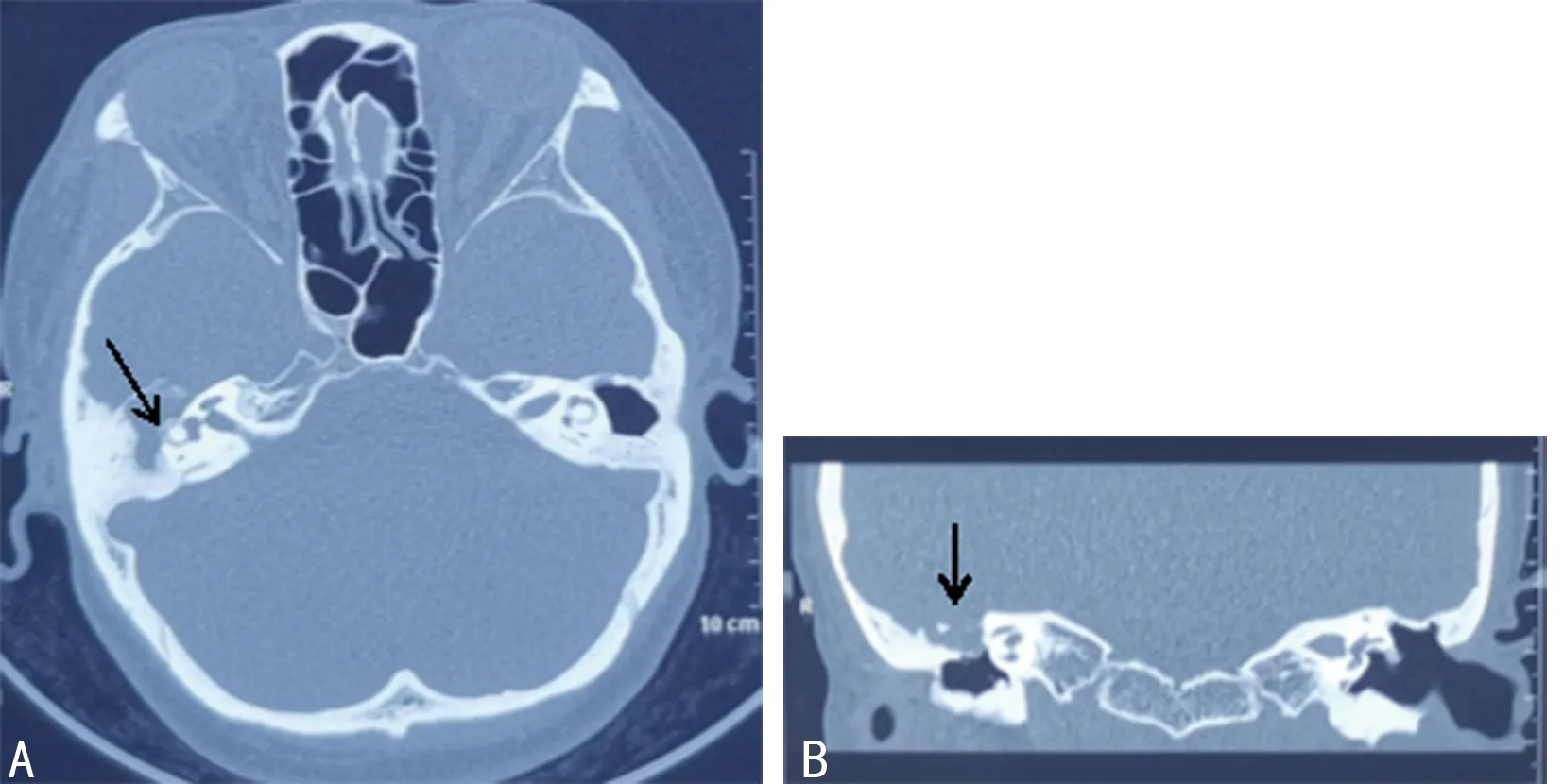
A.軸位CT顯示右側外半規管局部骨質缺損(箭頭所示);B.冠狀位CT顯示右側中顱窩底骨質破壞(箭頭所示);顯示右耳乳突氣化不良,中耳腔軟組織影填塞。
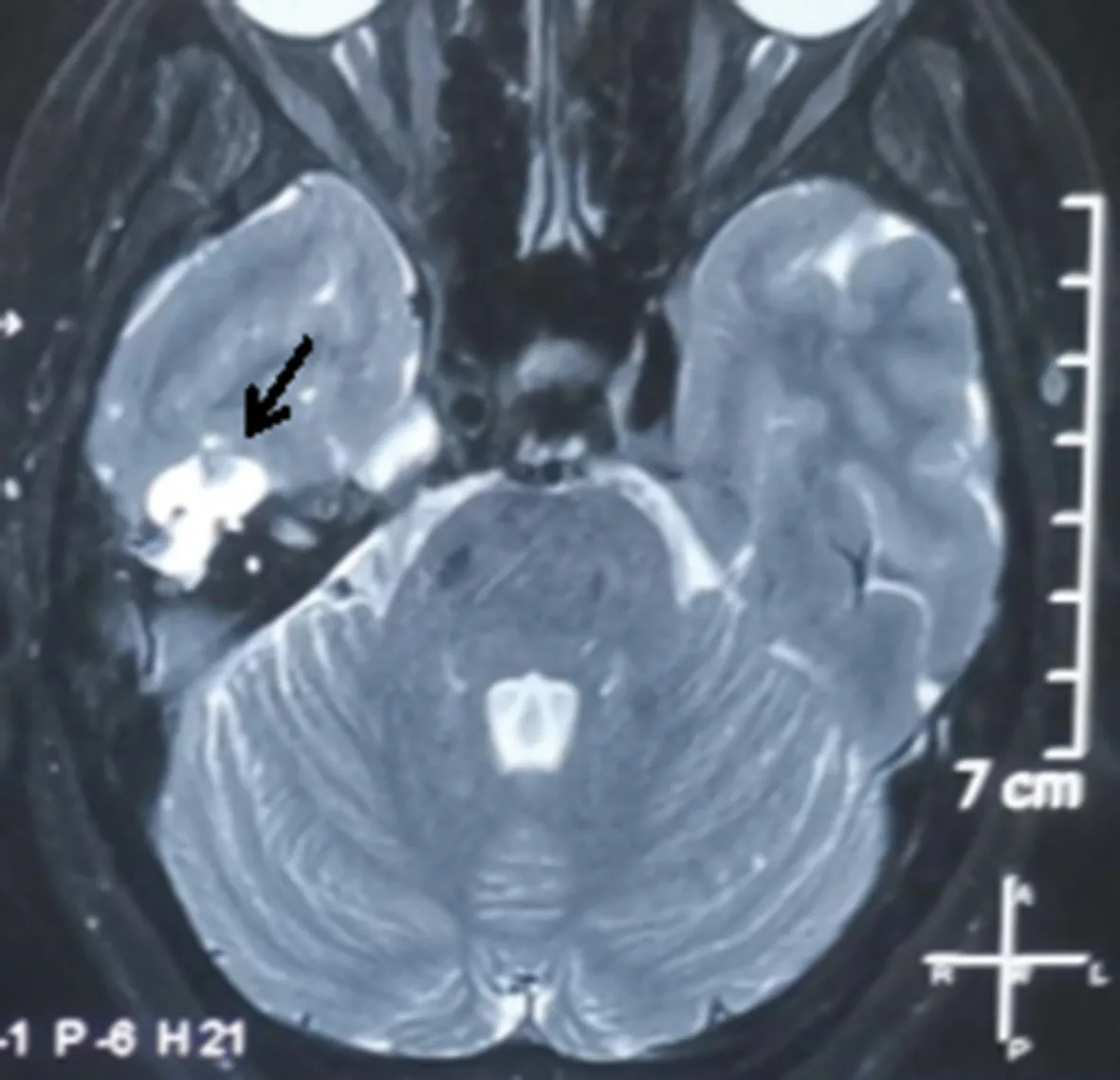
右側病變呈T2高信號,腦組織受壓。
1.2手術情況 手術選擇完壁式鼓室成形術,同期行鼓膜置管,術中開放乳突腔,見大量“咖啡色”液體流出,清理后,發現鼓竇、上鼓室、后顱窩處肉芽樣物生長,仔細清理肉芽,顯露后顱窩骨板,見約2 cm×1 cm大小骨質缺損,硬腦膜完整,無液體流出,清理肉芽完全顯露骨板及硬腦膜,取耳郭軟骨襯墊修補缺損;鼓竇區發現水平半規管“藍線”部分暴露(圖5),面神經水平段裸露,用顳肌筋膜+生物修復膜襯墊修復;中耳腔砧骨體部分破壞,錘砧關節脫位,肉芽包裹,鼓膜完整,咽鼓管口通暢無阻塞,去除脫位砧骨及錘骨頭,保留錘骨柄,探查鐙骨完整活動度可,取適型耳郭軟骨連接鐙骨頭及錘骨柄,重建聽骨鏈,恢復耳道肌鼓膜瓣,于鼓膜前下打孔,放置“T”型硅膠管,用吸收性明膠海綿填塞術腔。術后按時給耳道點藥。
1.3術后恢復 患者頭痛明顯緩解,3 d內仍有眩暈、惡心、嘔吐,可能與水平半規管“藍線”暴露有關,對癥治療后好轉,未復發;3 d后拆除包扎敷料,見耳后傷口愈合好,但耳甲艇部分皮膚因為缺乏軟骨支撐,出現竇道,對傷口進行反復換藥后恢復。送檢肉芽腫樣物行病理檢查:可見異物肉芽腫,局部有膽固醇結晶,但局灶查見膽脂瘤存在。局灶大部分為膽固醇肉芽腫,鼓膜、中耳結構完整,考慮為膽脂瘤存留,因此,修正診斷:“中耳膽脂瘤合并膽固醇肉芽腫”。術后5個月再次復查純音測聽:右耳聽力稍差,平均聽閾73 dB,復查耳鏡置管在位,外耳道上皮化良好,復查核磁右耳中耳腔呈術后改變,仍存在炎癥(圖6),無膽脂瘤復發征象。術后膽固醇肉芽腫未復發,聽力及鼓膜恢復不理想,需繼續復查隨訪。
A.術后5月右耳純音測聽結果;B.左耳純音測聽結果;C.右耳耳鏡復查:外耳道上皮化良好,置管在位,如圖箭頭提示置管位置;D.右耳核磁示:中耳術后改變,中耳腔仍有炎癥,箭頭指示炎癥部位。
2 討 論
2.1中耳膽固醇肉芽腫發病機制 中耳膽固醇肉芽腫是機體對紅細胞或其他組織成分膽固醇結晶的異物反應,病理中多見炎細胞浸潤和含鐵血黃素的沉著。文獻中認為其多為單側發病,報道發病率為1/3000 000~1/2000 000[3],該病自1917年MANNASSE描述,1949年RANGER再次報道后才引起耳鼻喉科醫生注意,但發病機制尚不明確[4]。目前,主流觀點是真空負壓假說,認為中耳、乳突等含氣腔通氣受阻,中耳負壓,導致中耳黏膜血管破裂出血,血液成分分解出膽固醇、膠原纖維等引起異物反應,誘發膽固醇肉芽腫[5]。另外,2003年關于巖尖膽固醇肉芽腫的新理論-骨髓暴露理論認為,巖尖造血骨髓直接暴露于黏膜,加之黏膜炎癥,導致骨髓持續出血,從而形成膽固醇肉芽腫,并破壞顳骨巖尖骨質,向內面的斜坡進一步發展[6]。因此,中耳腔未知原因導致出血,形成膽固醇肉芽腫,超出中耳黏膜吸收吞噬能力,肉芽腫及膽固醇結晶阻塞乳突-鼓竇-鼓室含氣系統[7],造成排出困難,中耳負壓形成[8],為膽脂瘤形成創造條件。
2.2中耳膽脂瘤的發病機制及特點 2012年中華醫學會發表《中耳炎臨床分類與手術分型指南》中指出,膽脂瘤是鱗狀上皮異常增生而形成的非腫瘤性囊性病變,可發生于中鼓室、上鼓室、乳突或巖尖,由于脫落上皮不斷聚集,向四周擴展,破壞鄰近骨質,可分為先天性膽脂瘤、獲得性膽脂瘤和未劃分性膽脂瘤,目前發病機制并未研究清楚[9]。目前公認的發病機制包括:上皮移行學說,認為鼓膜表皮或有活性的角化上皮移行中耳,繼續生長,導致膽脂瘤發生。JACKLER等[10]對60例兒童的顳骨進行組織切片,發現鱗狀上皮從鼓膜向中耳遷移;有學者對胎兒顳骨研究發現,鼓峽處外胚層組織突入中耳腔,此處發育中會有鼓環的缺如,會導致鼓膜上皮或外胚層組織長入中耳腔[11]。羊水反流學說:在胎兒和新生兒顳骨后方發現了鱗狀羊膜細胞,能迅速進入生長周期,但無證據證明與膽脂瘤形成有關。表皮樣結構學說:JONATHAN等[12]在30例胎兒顳骨中發現了表皮樣結構存在于中耳外側壁,細胞形態上與上皮細胞無差異,存在因中耳炎癥因素影響,增殖并聚集形成膽脂瘤可能。目前上皮移行學說較主流,國內外學者認為中耳可能存在明顯或隱匿性移行上皮,是導致膽脂瘤發生的主要原因。
2.3本例中耳膽脂瘤合并膽固醇肉芽腫的可能原因 根據兩者機制,推測膽固醇肉芽腫和膽脂瘤可以并存,但查閱文獻發現共存發病率很低,本例中耳膽脂瘤合并膽固醇肉芽腫的發生存在2個問題:(1)膽脂瘤與膽固醇肉芽腫誰先發生?膽固醇肉芽腫的侵襲破壞性并不強,本例患者手術探查中發現砧骨體破壞,后顱窩及水平半規管骨質缺失,考慮膽脂瘤破壞的可能性大,中耳膽脂瘤為主體,可能先發生,膽固醇肉芽腫可能為繼發性疾病。(2)為何膽脂瘤縮小到僅在肉芽腫性炎中,大部分變為膽固醇肉芽腫?因患者鼓膜完整,無創傷及穿孔病史,根據上皮移行學說,膽脂瘤上皮可能自幼存在,考慮膽脂瘤可能性大。膽脂瘤在破壞砧骨體、水平半規管和后顱窩骨質后,可能因為破壞導致顱骨骨髓持續出血,從而形成膽固醇肉芽腫及結晶。血液及膽固醇的沖刷,導致膽脂瘤上皮被吞噬,塊狀物的沖刷自咽鼓管排空[13],但膽固醇結晶可能阻塞第二閥門,造成“咖啡樣”液體集聚上鼓室、鼓竇、乳突,而中耳腔得以保持清潔,形成膽固醇肉芽腫合并膽脂瘤的局面。近年來,隨著中耳通氣的深入研究,認為中耳除咽鼓管外,存在中耳通氣的第二閥門:砧骨附近鼓峽[14]。中耳存在前下和后上兩個形態功能分區,前下分區為中耳腔,包括中、前、下、后鼓室,后上分區為上鼓室、鼓竇、乳突,而鼓峽及附近皺襞構成門戶[15]。鼓峽阻塞,可能導致中耳后上區域通氣障礙,中耳通氣容積減小,后上分區存在炎性出血及鱗狀上皮殘留可能導致膽固醇肉芽腫或上鼓室膽脂瘤的發生[16]。本例病變局限于后上功能區,但膽脂瘤的破壞并不局限一個功能區,因此,考慮先形成膽脂瘤,后有膽固醇肉芽腫液體的沖刷清理掉大部分膽脂瘤,但因阻塞第二閥門,而不是咽鼓管,因而形成后上功能區的膽固醇肉芽腫合并膽脂瘤。
在治療方面,本例患者選擇完壁式鼓室成形術,同期鼓膜置管,目的為改善中耳通氣狀況,同期清理病變[17]。因擔心術后咽鼓管通氣功能未能及時恢復導致膽固醇肉芽腫的復發,同期行鼓膜置管。但術后8個月的復查并未取得理想療效,鼓膜穿孔未愈合,混合性耳聾持續存在,原因考慮持續置管破壞鼓膜完整性,聽骨鏈連接未恢復而中耳持續炎癥所致,好轉膽脂瘤及膽固醇肉芽腫未復發,中耳通氣狀況良好。因此,后續治療方案擬對患者行二次手術,再次重建聽骨鏈、修復鼓膜,建立外耳、中耳的完整結構。
目前,對于膽脂瘤合并膽固醇肉芽腫的機制尚缺乏猜測及闡述,但臨床報道合并疾病時有發生,要求醫生在探究中耳通氣系統深層次機制的同時,做出對現有臨床患者最有利的決策,制定最有效的治療手段,才能符合循證醫學的醫療理念。

