多元化護理配合非語言溝通對突發性耳聾患者焦慮、抑郁的影響
任 萍,王中華,崔沙沙
(焦作市人民醫院 河南焦作454000)
突發性耳聾(SHL)是指72 h內突然發生的、原因不明的感音神經性聽力損失,至少在相鄰的2個頻率聽力下降≥20 dB,同時伴有不同程度的耳鳴、耳悶脹感、眩暈、惡心、嘔吐等癥狀[1-2]。在臨床護理工作中,SHL患者在發病階段存在焦慮、抑郁等不良心理,嚴重影響其生活質量與疾病預后,因此,對SHL患者實施積極而有效的護理干預對改善負性情緒發揮重要作用[3]。多元化護理作為一種全程且多方位護理干預,主張將多種文化滲透于護理實踐過程中,關注患者多方面護理需求,幫助患者恢復生理及心理健康[4]。由于SHL患者聽力及語言交流存在一定障礙,采用非語言溝通的護理方法通過人的表情、動作、眼神與空間距離等,促進人與人之間的交流溝通,使患者獲得更好的心理支持。2019年7月1日~12月1日,我們對收治的30例SHL患者采用多元化護理配合非語言溝通護理,效果滿意。現報告如下。
1 資料與方法
1.1 臨床資料 選取2019年1月1日~12月1日收治的60例SHL患者作為研究對象。納入標準:①符合SHL診斷標準[5]者;②年齡>18歲者;③對本研究知情且自愿參與,并簽署知情同意書者。排除標準:①合并其他嚴重器官功能障礙者;②精神異常或意識模糊者。剔除與脫落標準:①入組后存在不符合納入標準或未根據研究方案進行試驗的病例;②受試者失訪、中途自行退出或未完成全部試驗過程,影響療效判斷,均視為脫落。將2019年1月1日~6月30日收治的30例SHL患者作為對照組,男18例(60.00%)、女12例(40.00%),年齡(42.27±12.78)歲;病程(6.51±4.65)d;單側耳聾10例(33.33%),雙側耳聾20例(66.67%);聽力(64.11±2.69)dB。將2019年7月1日~12月1日收治的30例SHL患者作為研究組,男19例(63.33%)、女12例(36.67%),年齡(42.76±12.80)歲;病程(6.28±4.53)d;單側耳聾13例(43.33%),雙側耳聾17例(66.67%);聽力(63.85±2.74)dB。兩組無脫組或剔除病例,一般資料比較差異無統計學意義(P>0.05)。本研究經醫院醫學倫理委員會知情同意。
1.2 方法
1.2.1 對照組 給予常規護理。包含向患者講解疾病相關知識,適時采取心理護理,囑患者按時服藥和遵醫囑治療。
1.2.2 研究組 在對照組基礎上采用多元化護理配合非語言溝通,具體方法如下。
1.2.2.1 多元化護理 ①收集患者一般健康狀況信息并評估疾病進展,了解患者受教育程度、疾病認知、聽力損傷及各方面需求等情況。②在入院后,責任護士主動向患者及家屬進行自我介紹,并介紹主治醫生、病房環境及各類設施使用方式,幫助患者初步認識病房患友,盡快消除陌生感,管床護士及時耐心解答患者提出的問題,對聽力較差者應保持真誠微笑,同時保證住院環境安全、舒適、整潔,提升患者對管床護士的信任感,使其充分配合治療與護理工作。③采用問卷調查表的方式,詳細評估每例患者心理狀況,分析患者出現焦慮、抑郁情緒的原因,告知患者健康情緒對疾病治療與康復的重要性,制訂相應護理計劃,采取針對性護理措施,激發患者樂觀心態,消除焦慮、抑郁情緒,加強與患者溝通交流,及時發現并解決其心理問題。④指導患者及家屬科學飲食,戒除煙酒,保證充足睡眠,避免情緒過度激動;指導患者結合自身愛好選擇最佳自我放松技巧,分散注意力,保持良好心態。⑤根據每例患者不同受教育背景、家庭支持狀況、社會地位等多種因素,制訂個性化健康教育內容,向患者講解SHL疾病相關知識、藥物使用的作用、方法及注意事項、常規治療與護理的意義等,提升患者治療依從性,增強自我護理意識及管理能力,主動配合并參與疾病治療與護理。
1.2.2.2 非語言溝通 ①服飾儀態:護士保持儀表端莊、衣著整潔,容貌修飾自然大方,談吐溫文爾雅,配合熟練的護理操作技術以增強患者信任感與安全感,穩定情緒,使患者全身心接受治療;②面部神態:護理人員面對患者時應保持微笑面容,關切、專注、從容的目光注視患者,耐心傾聽患者主訴,不同時期適當應用面部表情,同時觀察患者及家屬面部神態變化,了解其心理活動,給予相應心理護理;③姿態動作:與患者交流過程中保持注意力集中,態度誠懇,同時點頭、手勢等,動作大方得體、自然放松,避免手舞足蹈、指手畫腳等不得體動作,避免頻繁變化動作;護理人員與重度耳聾患者交談時口型適當放大、節奏放慢,盡量讓患者理解講述的內容;④撫摸:護理人員發現患者行動無力時應及時上前攙扶,當患者因焦慮、抑郁而宣泄情緒時,護理人員應陪伴在身邊,握住患者手,適當撫摸或擦拭眼淚,給予適當寬慰;⑤空間距離:與患者保持30~60 cm距離,對耳聾較嚴重者適當調節距離,對單側耳聾者適當靠近聽力較好的一側進行交流;⑥沉默:當患者情緒暴躁時,護理人員以溫和的態度適當保持沉默,使其宣泄內心情緒,待患者情緒穩定后再給予安慰及鼓勵。
1.3 評價指標
1.3.1 心理狀態 在干預前及干預后1個月,采用癥狀自評量表(SCL-90)評估兩組心理狀態,包括軀體化、強迫癥狀、人際關系敏感、抑郁、焦慮、敵對、恐怖、偏執及精神病性9個維度,每項分值1~5分,得分越低表示患者心理狀態越好。
1.3.2 應對反應 在干預前及干預后1個月時,采用簡易應對方法量表(SCSQ)[6]評估兩組應對反應,包括積極應對、消極應對2個方面,分為1~4等級,對應分值為0~3分,積極應對得分越高且消極應對得分越低表示患者應對反應越好。
1.3.3 生活質量 在干預前及干預后1個月時,采用健康調查簡表(SF-36)[7]評估兩組生活質量,分為軀體活動功能、軀體功能對角色功能影響、軀體疼痛、總體健康自評、活力、社會功能、情緒對角色功能影響、精神健康8個部分,各部分分值為0~100分,分數越高表示患者生活質量越好。
1.3.4 自我效能 在干預前及干預后1個月時,采用中文版健康促進策略量表(SUPPH)[8]評估兩組自我效能,包括積極態度、自我減壓、自我決策3個方面,每個方面評分1~5分,得分越高表示患者自我效能越強。
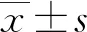
2 結果
2.1 兩組干預前后SCL-90評分比較 見表1。
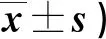
表1 兩組干預前后SCL-90評分比較(分,
2.2 兩組干預前后SCSQ評分比較 見表2。
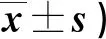
表2 兩組干預前后SCSQ評分比較(分,
2.3 兩組干預前后SF-36評分比較 見表3。
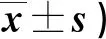
表3 兩組干預前后SF-36評分比較(分,
2.4 兩組干預前后SUPPH評分比較 見表4。
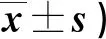
表4 兩組干預前后SUPPH評分比較(分,
3 討論
SHL作為一種突然發病的感音神經性聽力損失疾病,因出現不明原因的聽力下降,患者產生焦慮、恐懼心理,故對治療及護理過程產生一定抵觸心理,護理依從性隨之下降,進而影響疾病恢復效果[9-10]。因此,應采取針對性護理干預措施改善SHL患者心理應激與預后。
有報道指出,在藥物治療SHL同時,采取科學合理的心理護理干預,能夠有效緩解或消除負性情緒,提升生活質量[11]。本研究結果顯示,干預后1個月,兩組SCL-90評分低于干預前(P<0.05),且研究組低于對照組(P<0.05);干預后,兩組SF-36評分高于干預前(P<0.05),且研究組高于對照組(P<0.05)。說明針對SHL患者由于聽力受損且治療時間較長,在應對正常生活及工作時,壓力急劇增加,伴有恐懼、焦慮心理,存在心理活動復雜多變的現象,嚴重不良情緒對生活質量造成負面影響。多元化護理為患者提供個性化服務,主張護理人員通過敏銳觀察力、熟練應對技能、嚴謹工作態度,將多學科知識相融合,為患者提供針對性強且個性化的護理服務,增強對醫護人員信任感,樹立治療信心,發揮情緒安撫作用,進而減輕患者內心焦慮、抑郁情緒[12]。同時,語言作為人與人之間溝通情感與表達思維的重要工具,然而SHL患者由于聽力功能減退或損害,影響正常社交活動,導致正常溝通與理解等方面存在障礙[13]。非語言溝通是以溝通為目的的非語言行為,通過人的神態、動作、空間距離等進行人與人之間的信息交流[14]。本研究采用服飾儀容、面部神態、姿態動作、撫摸、空間距離及沉默等形式,開展非語言性溝通,進而減輕患者負性情緒,提高生活質量。
有研究表明,SHL患者情緒劇烈波動會造成神經體液調節紊亂,增加機體應激反應、交感神經系統失調發生風險,進而誘發內耳供血不足、缺氧、代謝紊亂等一系列癥狀[15]。此外,當患者產生焦慮、抑郁等不良情緒時,會引發血液中腎上腺素濃度快速升高,心跳加速或內耳毛細血管痙攣等癥狀加重病情[16]。故采用積極有效的心理護理,不僅能夠使患者應對態度逐步偏向于積極態勢,還逐步消除患者消極情緒,放松大腦神經,改善血管擴張微循環狀態,強化機體抗病毒能力,最終加快患者聽力恢復進程。多元化護理引入SHL治療與護理分化相符合的趨勢,以人文科學技術為中心,促使護理模式與科學研究治療相結合,關注患者飲食、睡眠、心理、安全等多方面需求,促使身心實現全面康復。此外,非語言能夠準確判斷人的思想與感情,而對SHL患者非語言溝通是獲取信息的唯一渠道,依靠表情、姿勢等變化,獲取溝通交流中的信息內容,給予一定安全感與信任感,消除內心恐懼、焦慮情緒。本研究結果顯示,干預后1個月,研究組SCSQ消極應對評分低于干預前對照組同期(P<0.05);干預后,研究組SCSQ積極應對、SUPPH評分均高于干預前對照組同期(P<0.05)。說明在本研究中護理干預小組成員由醫生、護士長與責任護士組成,通過全方位護理干預,為患者提供個性化優質護理服務,定期對患者心理狀態進行準確測評,配合多種形式的健康教育,使患者充分了解疾病有關知識及相應治療、護理方案;同時借助圖片、手勢等增強語言力度,深入了解并解決患者心理健康問題,最終提升其內心積極應對狀態與自我效能。
綜上所述,對SHL患者應用多元化護理配合非語言溝通,可有效減輕患者負性情緒,提升積極應對反應與自我效能,幫助患者獲得良好生活質量,具有推廣應用價值。

