整體護理模式對重癥肺炎患兒康復進程及生活質量的影響
王 甲 陳琳琳*
(廈門市第五醫院,福建 廈門 361000)
重癥肺炎多發于5歲以下兒童,由細菌、病毒等多種病原體感染所致,目前已成為我國嬰幼兒死亡的重要原因之一[1]。該疾病發病急、進展快,極易引發呼吸衰竭、心力衰竭等并發癥,增加治療難度和患兒病死率[2]。臨床對重癥肺炎患兒極為關注,給予積極治療方案的同時不斷探索提升護理質量的方法,旨在改善患兒預后,提升臨床療效。目前我國醫學模式已由傳統以疾病為中心轉變為現代以患兒為中心,強調患兒生理、心理、精神、文化的統一整體,注重患兒從住院到出院的整體護理過程,以提供優質、高效、系統的護理服務為目標[3]。整體護理模式是基于現代醫學理念發展而來的一種人性化護理模式,其將患兒作為一個功能整體,提供包含生理、心理、社會、文化等全方位的幫助和指導,是一種系統、科學的工作方法[4]。本研究以我院重癥肺炎患兒作為研究對象,實施整體護理模式,現相關結果報道如下。
1 資料與方法
1.1 一般資料 選取我院2020年9月至2021年9月重癥肺炎患兒60例作為研究對象,按照入院順序分為兩組,各30例。其中對照組男17例,女13例,年齡1~5歲,平均年齡(3.19±0.75)歲,肺炎病程3~15 d,平均病程(9.26±2.65)d;觀察組男16例,女14例,年齡1~6歲,平均年齡(3.52±0.87)歲,肺炎病程4~16 d,平均病程(10.03±2.87)d。兩組性別、年齡、病程均衡可比(P>0.05)。患兒臨床資料完整,且在知情同意書上簽字,所有調查對象的臨床資料均遞交倫理委員會審核并獲得批準。
1.2 納入與排除標準
1.2.1 納入標準 ①患兒符合《兒童社區獲得性肺炎診療規范(2019年版)》[5]中關于重癥肺炎的診斷。②家屬均知情且簽署同意書。③患兒無惡性腫瘤疾病。④患兒無智力障礙。
1.2.2 排除標準 ①免疫系統嚴重疾病者。②先天性心臟病者。③合并嚴重臟器疾病者。④患有艾滋病等傳染性疾病者。
1.3 方法
1.3.1 對照組 患兒給予常規護理。遵醫囑為患兒用藥,密切觀察患兒生命體征、癥狀改善情況,機械通氣時合理設置吸氧流量,注意氣道濕化。做好病房衛生管理,嚴格執行無菌操作。觀察患兒精神及意識狀態,提供并發癥預防措施,出現異常情況及時報告醫師處理。關注患兒家屬心理狀態,給予其更多關心和心理疏導。
1.3.2 觀察組 患兒給予常規護理+整體護理模式。
1.3.2.1 組建整體干預專家組 選擇兒科護士長、兒科專家、2年以上重癥兒科護理經驗的護士、營養學專家、兒童心理學專家組建整體干預專家組,集體會診,評估患兒臨床資料、背景資料,結合實際情況制定包含病情、心理、社會等多方面內容的整體護理計劃。
1.3.2.2 病情護理 ①加強基礎護理。護理人員24 h密切觀察患兒生命體征,神志改變、呼吸頻率改變,出現煩躁、昏迷等癥狀時及時報告醫師對癥處理。遵醫囑予以患兒對癥藥物治療,合理安排用藥順序、用藥量,觀察輸液滴速,避免輸液速度過快為患兒造成心肺負擔。39 ℃以下高熱患兒首選物理降溫法,無法退熱時再遵醫囑予以合理退熱藥物治療。②并發癥預防。整體干預專家組制定重癥肺炎患兒并發癥預防及緊急應對策略,預先準備心力衰竭、感染性休克、繼發感染、呼吸衰竭等相關搶救藥物及搶救設備。護士交接班時詳細交接患兒各項生命體征及精神、意識狀態情況,避免遺漏重要信息。遵醫囑為患兒使用相關藥物預防并發癥。呼吸狀況較差的患兒予以機械通氣,注意有效排痰,可采用胸部物理治療技術或振動排痰機輔助排痰。定時更換導管,每日定時為患兒進行口腔護理,避免繼發感染。
1.3.2.3 心理護理 ①不同年齡階段患兒心理輔導。兒童心理專家依據患兒年齡制定針對性心理護理措施,如3歲及以下患兒主要以消除患兒恐懼心理,與患兒建立親密感為主。護理人員應主動接觸患兒,稱呼患兒昵稱,安撫患兒,避免強制性護理操作,依據患兒視角通過通俗易懂的語言及小游戲實施誘導式護理操作。與患兒增加游戲互動,轉移患兒對治療操作的注意力,緩解患兒不良情緒。3歲以上患兒具有一定理解能力,可依據患兒的理解程度講解各項護理操作的目的、方法及配合方式等,耐心取得患兒配合,針對表現良好的患兒及時予以口頭表揚或物質獎勵。另外,可通過講故事、看圖畫等方式與患兒培養感情,消除其緊張、焦慮情緒。②家屬心理干預。護理人員每日與家屬溝通患兒病情及狀態,充分理解家屬的焦慮、緊張情緒,增加家屬對患兒治療及狀態的了解程度。為家屬提供舒適的陪護環境,詳細告知家屬醫院功能分區,提醒家屬注意飲食和健康。每日與家屬深入溝通15 min,進行重癥肺炎相關宣教,講解目前治療及護理方法,提升家屬信心。
1.3.2.4 .社會支持 患兒轉出監護病房后,護理人員安排同科室患兒進行聯誼活動,每周1次,時間限制30 min,每次人數不超過5人。每位患兒由一位家屬陪同,患兒可共同做游戲、讀故事書、唱兒歌等,豐富患兒住院期間的生活方式,改善患兒住院期間的生活質量。
1.4 觀察指標
1.4.1 兩組患兒康復進程對比 記錄兩組患兒監護病房治療時間、退熱時間、機械通氣時間、住院時間。
1.4.2 兩組患兒并發癥發生情況對比 統計兩組患兒心力衰竭、感染性休克、呼吸衰竭、繼發感染等并發癥發生率。
1.4.3 兩組患兒血氣指標對比 干預前后檢測兩組患兒的血氧飽和度(oxygen saturation,SaO2)、血氧分壓(oxygen tension,PO2)、二氧化碳分壓(partial pressure of carbon dioxide,PCO2)。
1.4.4 兩組患兒生活質量對比 干預前后采用中文版兒童生活質量測定量表(Pediatric Quality of Life Inventory,PQL)[6]評價,包含生理功能(0~32分)、社會功能(0~20分)、情感功能(0~20分)、角色功能(0~20分)4個維度,總分為0~92分,得分越高表明患兒生活質量越好。
1.4.5 兩組患兒家屬護理滿意度對比 干預結束后兩組均采用紐卡斯爾護理服務滿意度量表(Newcastle Satisfaction with Nursing Scales,NSNS)[7]評價家屬的護理滿意度,總分為19~95分,得分越高表明家屬對護理滿意度越高。其中95分為非常滿意;76~94分為滿意;57~75分為一般;38~56分為不滿意;19~37分為非常不滿意。家屬護理滿意度=(非常滿意例數+滿意例數)/n×100%。
1.5 統計學方法 采用SPSS 22.0統計分析軟件,符合正態分布的計量資料以(±s)表示,兩組間比較采用獨立樣本t檢驗,組內比較采用配對t檢驗;計數資料以[n(%)]表示,兩組間比較采用χ2檢驗,P<0.05為差異有統計學意義。
2 結 果
2.1 兩組患兒康復進程對比 觀察組監護病房治療時間、退熱時間、機械通氣時間、住院時間均短于對照組(P<0.05)。見表1。
表1 兩組患兒康復進程對比(d,±s)
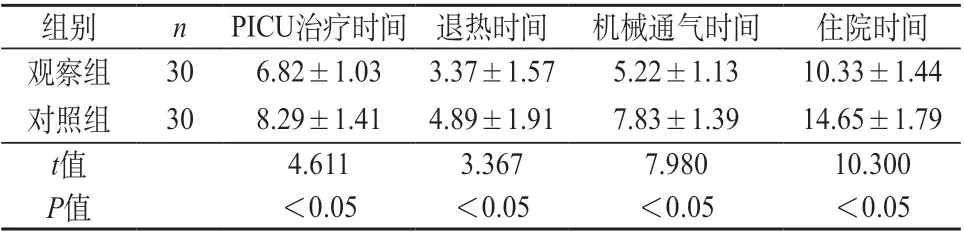
表1 兩組患兒康復進程對比(d,±s)
組別 n PICU治療時間 退熱時間 機械通氣時間 住院時間觀察組 30 6.82±1.03 3.37±1.57 5.22±1.13 10.33±1.44對照組 30 8.29±1.41 4.89±1.91 7.83±1.39 14.65±1.79 t值 4.611 3.367 7.980 10.300 P值 <0.05 <0.05 <0.05 <0.05
2.2 兩組患兒并發癥發生情況對比 觀察組并發癥發生率3.33%,低于對照組的20.00%(P<0.05)。見表2。
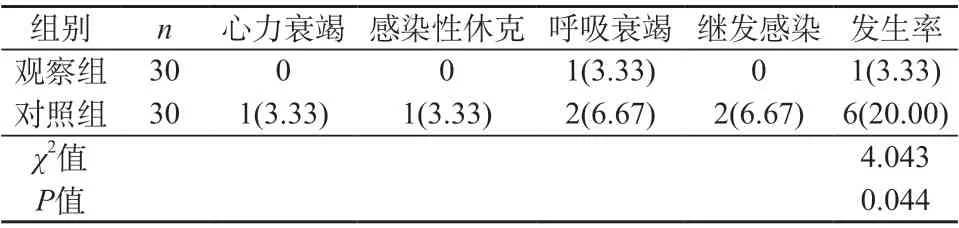
表2 兩組患兒并發癥發生情況對比[n(%)]
2.3 兩組患兒血氣指標對比 干預前兩組SaO2、PO2、PCO2比較,差異無統計學意義(P>0.05);干預后兩組SaO2、PO2高于干預前,PCO2低于干預前,且觀察組SaO2、PO2高于對照組,PCO2低于對照組(P<0.05)。見表3。
表3 兩組患兒血氣指標對比(±s)
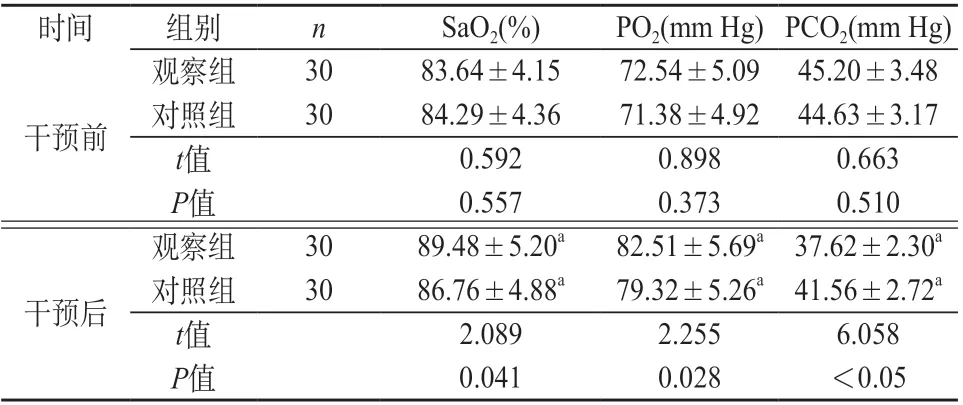
表3 兩組患兒血氣指標對比(±s)
注:與同組干預前比較,aP<0.05。
時間 組別 n SaO2(%) PO2(mm Hg) PCO2(mm Hg)干預前觀察組 30 83.64±4.15 72.54±5.09 45.20±3.48對照組 30 84.29±4.36 71.38±4.92 44.63±3.17 t值 0.592 0.898 0.663 P值 0.557 0.373 0.510干預后觀察組 30 89.48±5.20a 82.51±5.69a 37.62±2.30a對照組 30 86.76±4.88a 79.32±5.26a 41.56±2.72a t值 2.089 2.255 6.058 P值 0.041 0.028 <0.05
2.4 兩組患兒生活質量對比 干預前兩組生理功能、社會功能、情感功能、角色功能評分比較差異無統計學意義(P>0.05);干預后兩組生理功能、社會功能、情感功能、角色功能評分高于干預前,觀察組高于對照組(P<0.05)。見表4。
表4 兩組患兒生活質量對比(分,±s)
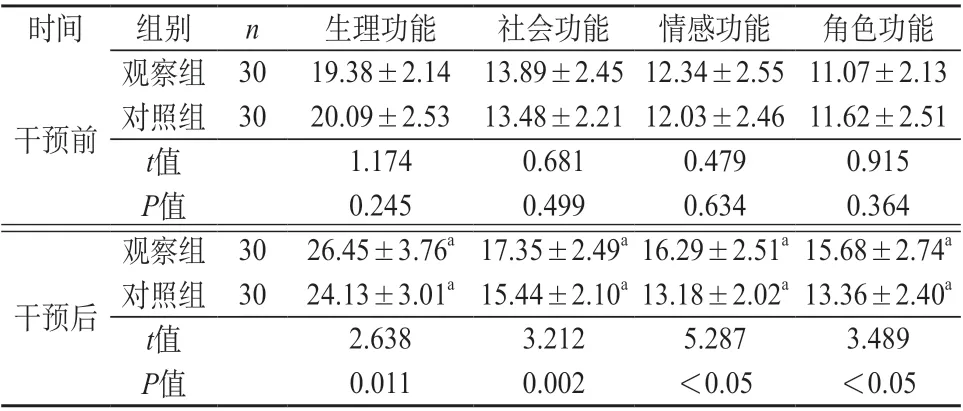
表4 兩組患兒生活質量對比(分,±s)
注:與同組干預前比較,aP<0.05。
時間 組別 n 生理功能 社會功能 情感功能 角色功能干預前觀察組 30 19.38±2.14 13.89±2.45 12.34±2.55 11.07±2.13對照組 30 20.09±2.53 13.48±2.21 12.03±2.46 11.62±2.51 t值 1.174 0.681 0.479 0.915 P值 0.245 0.499 0.634 0.364干預后觀察組 30 26.45±3.76a 17.35±2.49a 16.29±2.51a 15.68±2.74a對照組 30 24.13±3.01a 15.44±2.10a 13.18±2.02a 13.36±2.40a t值 2.638 3.212 5.287 3.489 P值 0.011 0.002 <0.05 <0.05
2.5 兩組患兒家屬護理滿意度對比 觀察組家屬護理滿意度93.33%,高于對照組的66.67%(P<0.05)。見表5。
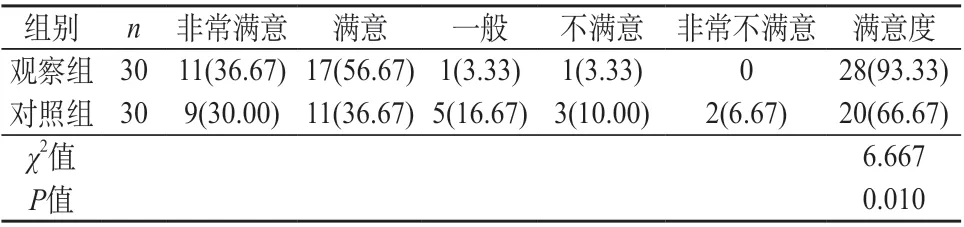
表5 兩組患兒家屬護理滿意度對比[n(%)]
3 討 論
重癥肺炎是兒科常見呼吸道疾病,及時發現及時治療可減少患兒并發癥發生,改善患兒預后。有專家指出,護理質量與患兒治療效果及預后有密切關系,提倡重視患兒護理質量,以改善患兒病情,加快患兒康復[8-9]。
隨著醫學技術進一步發展,目前生物醫學模式已轉向社會-心理-生物醫學模式,患兒不再滿足于傳統護理服務,對護理人員的技術和素質有了更高要求,進而促使整體護理模式得到發展和應用[10]。整體護理模式將患兒作為一個整體,要求醫護人員從生理、心理、社會、文化、精神等多方面滿足患兒需求,對患兒整個生命過程提供照顧,同時要求醫院全面提高護理制度、護理管理、護士素質、服務質量,系統化的提升整體醫療服務質量[11-12]。吳瑩等[13]研究表明,輪狀病毒感染性腹瀉患兒整體護理模式干預后,患兒臨床癥狀改善時間加快,治療效果明顯提升。本研究以重癥肺炎患兒作為研究對象,實施整體護理干預,結果顯示,觀察組患兒康復進程顯著加快,并發癥發生率明顯降低,證實整體護理模式在重癥肺炎患兒中同樣有良好護理效果。生理護理始終居于整體護理的首位,重癥肺炎患兒并發癥發生風險較高,護理人員需高度關注患兒的各項生命體征及意識精神狀態,盡早辨別出并發癥的前兆,以便于及時提供對癥治療,同時做好并發癥緊急應對預案,可降低因救治不及時造成的并發癥發生率。血氣指標是判斷重癥肺炎患兒病情的重要指標,呼吸障礙、肺部感染等均可造成血氣指標波動[14-15]。本研究發現干預后觀察組患兒的血氣指標改善效果優于對照組,說明整體護理模式對提升患兒治療效果產生積極影響。此外,本研究另有結果發現,干預后觀察組患兒的生活質量顯著高于對照組,分析原因認為,生活質量包含生理功能、心理功能、社會功能、角色功能等內容,單一生理功能改善無法有效提高患兒生活質量。鑒于此,本研究對我院重癥肺炎患兒實施了針對性心理輔導及社會支持,采用不同心理護理方案改善不同年齡段患兒的心理狀態,促使患兒在輕松、愉悅的氛圍中接受治療,同時能與病友聯誼,拓展其交友、娛樂活動,豐富其住院期間的生活方式,全面改善其生活質量。本研究干預后對患兒家屬實施了護理滿意度調查,結果顯示,患兒家屬對整體護理模式更加認可,滿意度更高,可能與患兒病情改善,護理人員對患兒家屬提供的心理支持等措施有關。
綜上所述,采用整體護理模式干預重癥肺炎患兒,一方面能改善患兒血氣指標,降低并發癥發生率,促進患兒快速康復,另一方面能提高患兒生活質量,增強家屬護理滿意度,促進醫療環境和諧。但本研究尚存在樣本量少,樣本入選范圍小等局限性,期待今后能擴大樣本量范圍,增加樣本量,獲得更有代表性的研究結果。

