成人阻塞性睡眠呼吸暫停低通氣綜合征無創正壓通氣治療管理的最佳證據總結
王秋爽,安欣,史新慧,張丹,馬京華
阻塞性睡眠呼吸暫停低通氣綜合征(obstructive sleep apnea hypopnea syndrome,OSAHS)是睡眠紊亂疾病中最常見的一種,全球約有2/5 的人口患病[1],我國OSAHS 的患病人數已達1.76 億,居全球首位[2]。OSAHS 患者由于低通氣引發缺氧,會導致睡眠質量降低、注意力不集中、認知功能下降等,嚴重影響患者的生活質量與工作效率,且有研究表明其與慢病患者預后存在相關性[8],因而有效緩解患者缺氧情況尤為重要。無創正壓通氣(noninvasive positive pressure ventilation,NPPV)是OSAHS 患者常用治療措施,可改善患者的低通氣狀況,提高生活質量。目前,我國對于OSAHS 患者NPPV 治療的模式、使用時長等方案選擇多樣,導致患者的治療依從性欠佳,基于此,本研究通過全面檢索國內外關于OSAHS 患者NPPV 治療應用與管理的相關文獻,運用循證方法對最佳證據進行總結,旨在為臨床開展科學、規范、高依從性的NPPV 治療提供證據支持。
1 資料與方法
1.1 檢索策略 檢索的數據庫及指南網站按照“6S”金字塔證據模型[3],自上而下地進行證據檢索。檢索數據庫包括:BMJ Best Practice、Up To Date、蘇格蘭校際指南網(Scottish Intercollegiate Guidelines Network,SIGN)、國際指南協作網(Guidelines International Network,GIN)、英國國家衛生與臨床優化研究所(National Institute for Health and Care Excellence,NICE)、美國國立指南數據庫(National Guidelin Clearinghouse,NGC)、加拿大安大略護理學會(Registered Nurses' Association of Ontario,RNAO)、新西蘭指南協作組網站(New Zealand Guidelines Group,NZGG)、中國指南網、澳大利亞喬安娜布里格斯研究所(Joana Briggs Institute,JBI)循證衛生保健中心數據庫、Cochrane Library、Web of Science、Embase、PubMed、Scopus、萬方數據知識服務平臺(Wanfang Data)、中國知網(CNKI)、維普網(VIP)、美國睡眠醫學學會(The American Academy of Sleep Medicine,AASM)。以“OSAHS/鼾癥/睡眠呼吸暫停/OSAHS”“無創正壓通氣治療”為中文檢索詞,以“obstructive sleep apneas/OSAHS/OSA/sleep apnea hypopnea syndrome/upper airway resistance sleep apnea syndrome”“positive airway pressure/noninvasive positive pressure ventilation”為英文檢索詞,檢索時間為建庫至2021 年12 月。
1.2 文獻納入與排除標準 納入標準:(1)研究對象為年齡>18 歲的OSAHS 患者;(2)干預措施為NPPV治療;(3)研究類型包括指南、原始研究、證據總結、專家共識、系統評價;(4)發表語言限定為中、英文。排除標準:(1)重復發表或信息不全的文獻;(2)無法獲取全文的文獻;(3)質量評價未通過的文獻。
1.3 文獻篩選及質量評價 經過循證培訓的2 名研究者獨立閱讀文獻的題目、摘要、全文,按照納入與排除標準對文獻進行篩選,對納入的文獻進行質量評價,并進行交叉核對,若遇分歧,則與第3 名研究者共同商議裁決。
1.3.1 指南的評價 采用臨床指南研究與評價系統(Appraisal of Guidelines for Research and Evaluation Ⅱ,AGREE Ⅱ)[4]對指南進行質量評價。AGREE Ⅱ 的6個領域包含23 個條目,另外還包括2 個指南的全面評價條目,每個條目賦1~7 分,1 分(很不同意),7 分(很同意),各領域標準化得分=(實際得分-最低可能得分)/(最高可能得分-最低可能得分)×100%。指南評價分為3 級,推薦依據:指南6 個領域標準化得分均≥60%為A 級(推薦);得分≥30%的領域數≥3 個,但有得分<60%的領域為B 級(不同程度修改完善后推薦);得分<30%的領域數≥3 個為C 級(不推薦)。
1.3.2 專家共識的評價 采用JBI 共識和意見類文獻關鍵評價清單(JBI Critical Appraisal Checklist for Text and Opinion Papers)[5]對專家共識進行質量評價,清單共6 個條目,每個條目評價結論為“是”“否”“不清楚”或“不適用”。
1.3.3 隨機對照試驗的質量評價 采用JBI 隨機對照試驗關鍵評價清單(JBI Critical Appraisal Checklist for Randomized Controlled Trials)[5]進行質量評價,評價清單共包括13 個條目,從隨機性、盲法、統計分析方法等方面進行質量評價,每個條目評價結論為“是”“否”“不清楚”或“不適用”。
1.3.4 Meta 分析的質量評價 采用JBI 系統評價和綜述的關鍵評價清單(JBI Critical Appraisal Checklist for Systematic Reviews and Research Syntheses)[5]進行質量評價,清單包括11 個條目,涉及循證問題界定、檢索策略、文獻質量評價、資料提取及合成、發表偏倚等方面,每個條目評價結論為“是”“否”“不清楚”或“不適用”。
1.4 證據匯總及生成 采用澳大利亞JBI 證據預分級及證據推薦級別系統(2014 版)[6],將證據等級劃分為1~5 級,再根據證據的FAME 結構(證據的可行性、適宜性、臨床意義和有效性)確定證據的推薦強度[6]。
2 結果
2.1 納入文獻的一般特征 經檢索共獲得文獻2 752篇,排除重復及內容不全的文獻689 篇,繼續閱讀標題、摘要后篩選出文獻322 篇,最終通過閱讀全文獲得符合納入標準的文獻10 篇[7-16],包括6 篇指南[7-12]、2 篇專家共識[13-14]、1 篇隨機對照試驗[15]、1 篇Meta 分析[16],見表1。
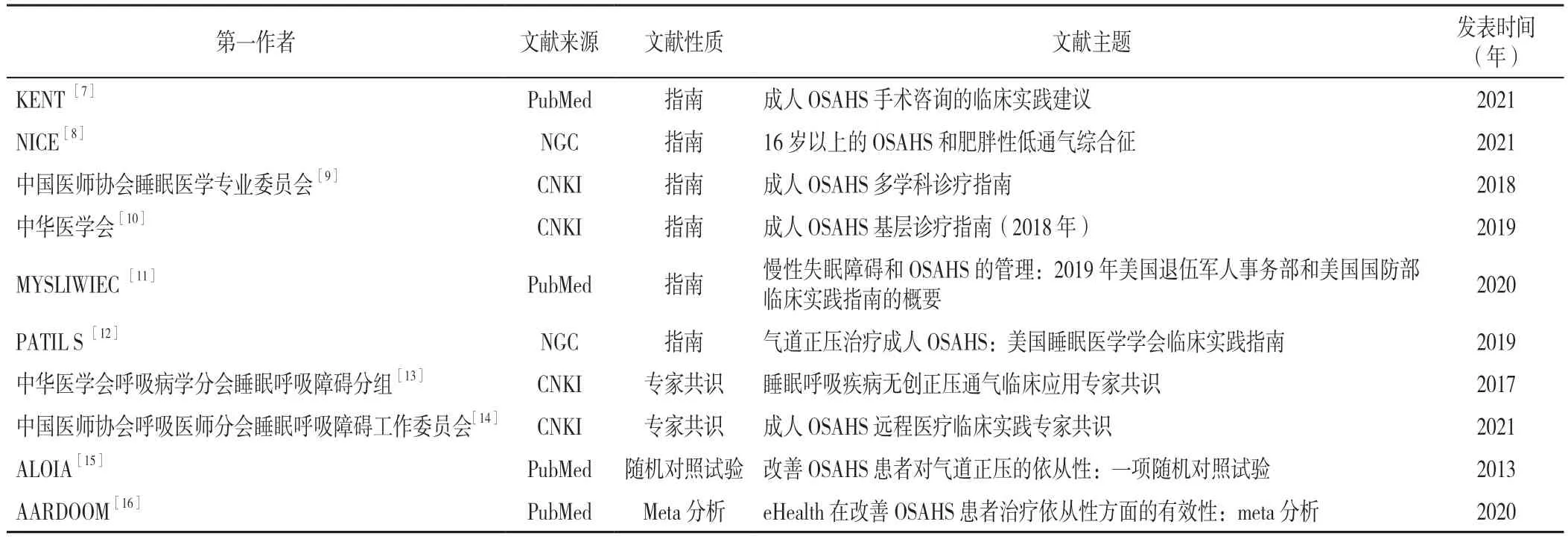
表1 納入文獻的一般特征Table 1 Characteristics of included literature
2.2 文獻質量評價結果 本研究納入文獻整體質量較高,證據匯總結果具備系統性和科學性。
2.2.1 指南的質量評價結果 本研究共納入6篇指南[7-12],采用 AGREE Ⅱ[4]進行質量評價,2 篇指南[8,11]評價為A 級,4 篇[7,9-10,12]評價為B 級,總體質量較高,質量評價結果見表2。

表2 納入指南的方法學質量評價(n=6)Table 2 Methodological quality assessment results of included guidelines
2.2.2 專家共識的質量評價結果 本研究納入專家共識2 篇[13-14],JBI 共識和意見類文獻關鍵評價清單[5]6個條目的評價結果均為“是”,文獻質量高,質量評價結果見表3。

表3 納入專家共識的質量評價結果Table 3 Results of quality evaluation of included expert consensuses
2.2.3 隨機對照試驗的質量評價結果 本研究納入1 篇隨機對照試驗[15],JBI 隨機對照試驗關鍵評價清單[5]的13 個條目中除“是否采用相同的方式對各組研究對象的結局指標進行測評”及“實驗組與對照組在基線時是否具有可比性”評價結果為“不清楚”,“是否描述了失訪對象的結局并將其納入分析”評價結果為“否”外,其他條目評價結果均為“是”,文獻質量較高。
2.2.4 Meta 分析的質量評價結果 本研究納入Meta 分析1 篇[16],JBI 系統評價和綜述的關鍵評價清單的11個條目除“研究的評價方法是否恰當合理”評價結果為“否”外,其余條目評價結果均為“是”,文獻質量較高。
2.3 最佳證據總結 通過證據提取、整合和匯總,最終從適用范圍、使用時長、通氣模式選擇、壓力調節、療效評估、護理干預、隨訪、替代治療8 個方面總結了27 條最佳證據,見表4。

表4 OSAHS 患者NPPV 應用與管理的最佳證據總結Table 4 Summary of the best evidence for the application and management of NPPV in patients with OSAHS
3 討論
3.1 NPPV 是治療OSAHS 的首選方法 證據4~7 為OSAHS 患者NPPV 治療模式的選擇依據,持續氣道正壓通氣(CPAP)是最常用治療模式[9-10,12],自動持續氣道正壓通氣(APAP)與CPAP 相比的優勢在于能夠隨著OSAHS 嚴重程度、體位、體質量波動等變化而自動調整治療壓力,但可能會因為壓力不當導致患者中樞性睡眠呼吸暫停;相對于CPAP 和APAP,雙水平氣道正壓通氣(BPAP)的優點在于呼氣時壓力較低而能夠提高患者NPPV 治療的舒適度[19],但花費較多。證據表明三種通氣模式適用于不同的人群,因此在臨床應用時需對人群特征進行評估,選擇合適的治療模式[8-10,12-13]。
3.2 患者依從性的提高是保證治療效果的有效手段證據15~19 總結了提高患者NPPV 治療依從性的措施,患者依從性的提高是達到NPPV 治療目標的關鍵,依從性良好的標準是指患者有≥70%的夜晚使用NPPV 的時間≥4 h[10-11,13]。但研究顯示NPPV 的使用會引發鼻部干燥、感染和睡眠質量差等不良反應[10-11,13],患者3 個月后依從性良好率僅有50%~60%[20],導致患者可能達不到NPPV 的最佳使用時長,影響治療效果。研究表明通過監測及健康教育能夠提高OSAHS 患者治療依從性[20]。在治療前對患者進行健康宣教,治療過程中及時解決口罩不適、口干、皮膚刺激等不良反應[21],在患者出院后為其提供線上隨訪及遠程監測,OSAHS患者依從性有顯著改善[14],但我國遠程醫療管理模式、人員職責及數據安全等方面尚無統一標準[18],仍需進一步探究,建立一個成熟、可復制的遠程OSAHS 診療和管理模式。
3.3 NPPV 的替代治療 證據22~27 總結了當患者不適用、不耐用NPPV 時可采用的替代治療方法,證據顯示口腔矯治器可作為輕中度OSAHS 患者終生治療的方式[22],但在使用過程中需注意產生的不良反應,如過度流涎、口腔炎癥、口干、牙痛、頭痛、顳下頜關節不適等,可采取多學科協作治療,由口腔醫師安裝口腔矯治器[23],降低不良反應對治療的影響。重度OSAHS患者或NPPV 和口腔矯治器應用效果欠佳的患者可考慮手術治療,但會伴隨疼痛和愈合時間過長等問題。另外,舌下神經刺激(hypoglossal nerve stimulator,HGNS)或上氣道刺激(upper airway stimulation,UAS)已作為國外二線治療方法,證實能夠顯著改善患者的打鼾、嗜睡等癥狀,患者長期使用依從性高,并發癥較少[24],但在我國尚處于臨床試驗階段,需大規模、多中心的臨床試驗探究其長期療效和不良反應情況。
本研究系統地檢索了國內NPPV 治療OSAHS 的相關文獻,總結了OSAHS患者應用NPPV治療的最佳證據,包括適用范圍、使用時長、模式選擇、壓力調節、療效評估、護理干預、隨訪、替代治療8 個方面,共27 條,為醫護人員實施更規范的NPPV 治療,提高患者依從性、改善患者預后提供理論依據。由于語言的限制,本研究僅納入中、英文文獻,可能遺漏一些研究結果。此外,醫護人員在應用證據時需充分考慮患者的意愿及應用情境,合理選擇最佳治療方案。
作者貢獻:王秋爽、馬京華提出研究思路及主要研究目標;王秋爽、安欣進行文獻檢索;王秋爽、安欣、史新慧、張丹進行文獻質量評價、證據匯總;王秋爽撰寫論文初稿;安欣、史新慧、馬京華對研究進行監督;安欣、張丹、馬京華對論文進行審查;馬京華對文章整體負責,監督管理。
本文無利益沖突。

