常規MRI聯合fsT2WI不均勻度模型對乳腺良惡性病變鑒別診斷的價值分析
徐靜雅,翟建*,吳樹劍,范莉芳,魏偉
(1.皖南醫學院弋磯山醫院影像中心,安徽 蕪湖 241001;2.皖南醫學院影像教研室)
乳腺癌是女性的常見疾病之一,發病率目前在女性所有惡性腫瘤中居首位,通常以育齡期女性發病率最高,臨床觸診時往往可觸及乳房腫塊。乳腺腫瘤除惡性腫瘤外也有良性病變,乳腺良性病變比較常見的有纖維腺瘤、腺樣增生、乳頭狀瘤等。對乳腺病變做出及時準確的診斷對于患者治療方案的選擇及預后有著重要的意義[1]。早期發現乳腺癌可以明顯改善患者的預后,而這主要取決于影像學檢查。近年來,隨著MRI技術的飛速發展,其在乳腺疾病的診斷中得到了越來越廣泛應用。它可以為乳腺癌的檢測、診斷和分級提供重要的參考價值,尤其在乳腺癌的早期診斷中具有重要的應用價值[2]。本研究旨在探討常規MRI聯合fsT2WI不均勻度模型對乳腺良惡性病變的鑒別診斷價值。
1 資料與方法
1.1 臨床資料 回顧性分析2019年12月至2020年11月我院收治的乳腺占位性病變女性患者共86例的臨床資料,所有患者均經組織病理學確診,年齡25~73歲,平均(48.7±9.8)歲;其中乳腺癌及乳腺良性占位各43例,惡性腫瘤平均直徑(2.13±1.01)cm,良性腫瘤平均直徑(1.74±1.15)cm。共86枚病灶,其中乳腺癌43枚分別為浸潤性導管癌35枚,導管內原位癌5枚,乳頭狀癌2枚以及黏液腺癌1枚;良性占位43枚分別為纖維腺瘤28枚,腺樣增生13枚以及乳頭狀瘤2枚。納入標準:(1)所有患者均行常規MRI檢查(包含DWI序列及DCE-MRI),圖像清晰能夠滿足觀察及測量;(2)手術病理資料完整;(3)既往無手術、放化療及內分泌等治療史。排除標準:圖像因模糊導致的很難觀察與測量。本研究經我院倫理委員會批準,患者均知情同意。
1.2 方法 采用西門子1.5T超導型磁共振掃描成像儀。患者取俯臥位,雙乳自然下垂在線圈中央,同時避免雙側乳房受到線圈擠壓;囑咐患者保持體位固定并訓練患者在俯臥位平靜呼吸,且呼吸幅度不大。所有受試者均先進行常規MRI掃描,在常規掃描的基礎上進行DCE-MRI,動態增強掃描時先掃描一期蒙片,然后用高壓注射器從前臂靜脈以2.5 ml/s的速度注入對比劑Gd-DTPA,再進行動態增強掃描。DWI序列參數:TR為6 600 ms,TE為84 ms、FOV 360 mm×360 mm,間距0.8 mm,層厚4 mm,掃描時間3 min 25 s;動態增強序列參數:TR為5.05 ms,TE為1.94 ms、FOV340 mm×340 mm,間距0.3 mm,層厚1.5 mm,共掃描9期,總掃描時間為9 min 20 s。
1.3 評價標準 DCE-MRI一般影像征象評判是由2名資深醫師分別評價,若意見不一致,則由上級醫師再次評判,評價的內容主要包括病灶大小、邊界情況(是否清晰、有無毛刺、是否分葉)。DCE-MRI檢查TIC(Time Intensity Curve)分型情況,TIC共分為3型,分別為Ⅰ型:即流入型,在增強掃描之后,信號強度持續增加,后期信號強度增加在10%以上;Ⅱ型:即平臺型,在增強掃描之后,早期信號強度持續增加,增加至峰值之后,信號強度又維持相對穩定的狀態(信號強度增加或降低弧度均小于10%);Ⅲ型:即流出型,在增強掃描之后,早期信號強度持續增加,增加到峰值之后,信號強度又逐漸減弱,減弱弧度在10%以上。ADC(Apparent Diffusion Coefficient)值的獲得是用1 mm感興趣區(ROI)手動選擇病灶區的不同部位分別測量5次,除去最大值及最小值,取平均值,測量時應避開壞死囊變區。不均勻度記錄為ROI測量得到的fsT2WI信號強度的標準差(standard deviation,SD)(圖1)。
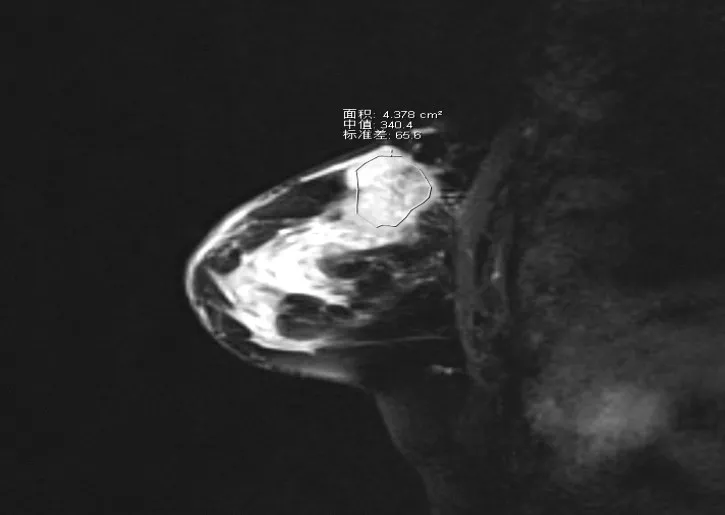
圖1 1例46歲乳腺浸潤性導管癌女性患者外上象限矢狀位MRI圖像
1.4 統計學方法 采用SPSS 23.0軟件進行統計學分析。采用Kolmogorov-Smirnov檢驗進行正態性檢驗,符合正態分布的計量資料采用均數±標準差表示,偏態分布采用中位數及四分位間距表示,方差齊時采用獨立樣本t檢驗,偏態分布或方差不齊時采用Mann-Whiney U檢驗;計數資料采用[n(%)]表示,組間比較采用χ2檢驗,P<0.05為差異有統計學意義,再次納入多因素Logistic回歸分析,篩選有意義的變量(P<0.05),構建模型。
2 結果
2.1 2組患者基本影像特征單因素分析 2組患者基本影像特征中病灶的邊緣(清晰、不清晰)、分葉征(有、無)、TIC類型、ADC值以及SD比較,差異均有統計學意義(P<0.05);病灶的最大直徑、毛刺征(有、無)比較,差異均無統計學意義(P>0.05),見表1。2組患者SD的比較,見圖2。確定SD界值以SD為因變量做出診斷良、惡性乳腺腫瘤ROC曲線,以SD值=35.65為診斷界值,>35.65的病灶為惡性。
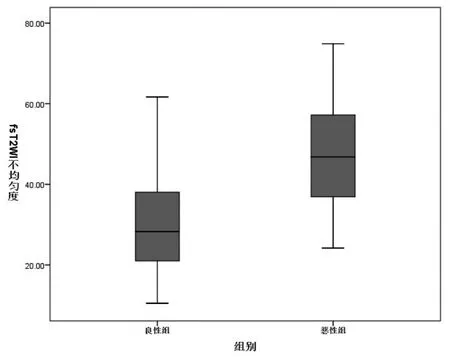
圖2 良、惡性組患者SD分布箱式圖
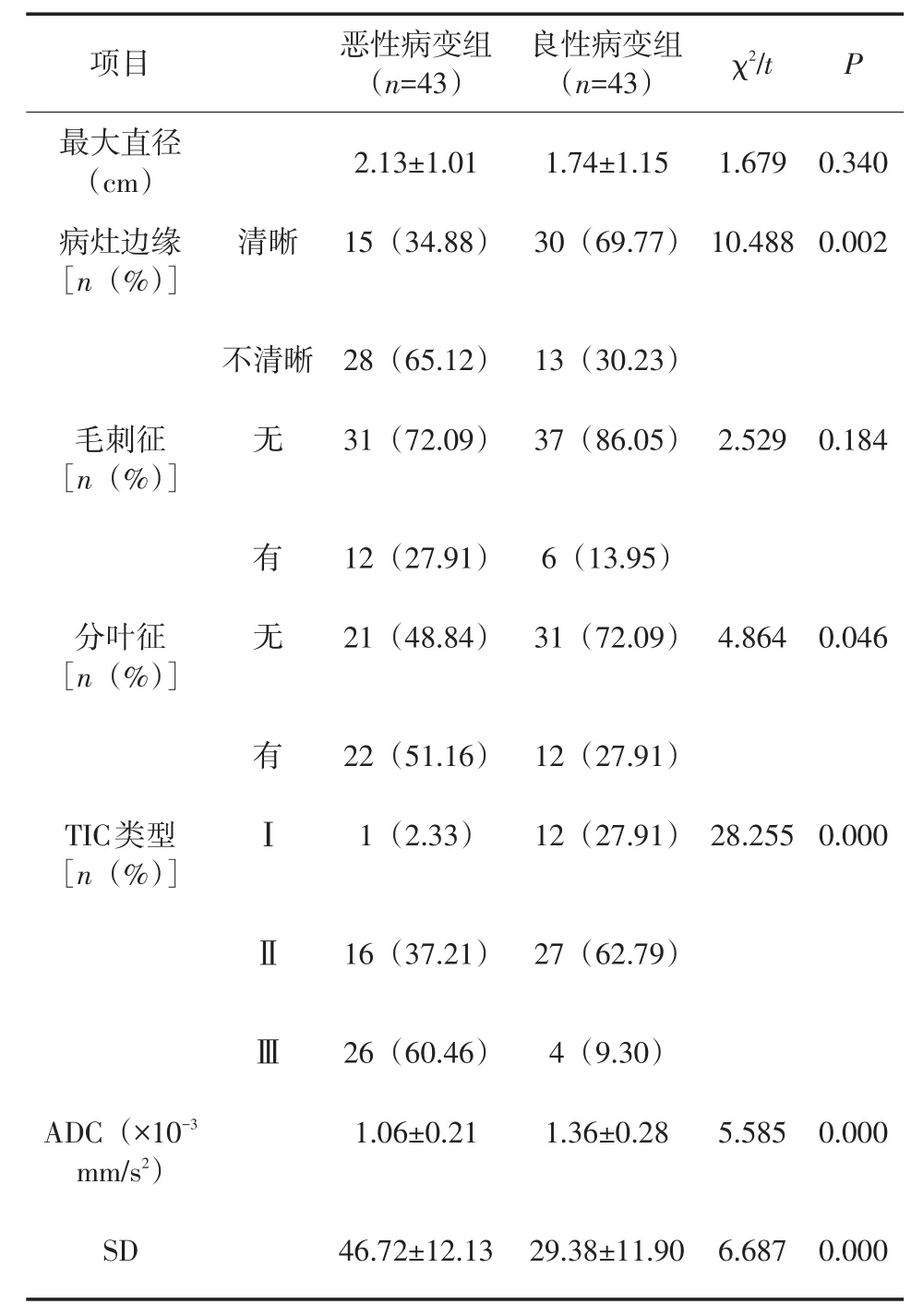
表1 2組患者基本影像特征單因素分析
2.2 常規MRI影像學特征及SD對乳腺良惡性病變的診斷效能 將單因素分析中常規MRI一般影像中的有統計學意義的指標(病灶邊緣是否清晰、邊緣是否分葉、TIC曲線類型、ADC值)進行Logistic回歸分析,建立常規MRI診斷模型、SD診斷模型及二者聯合診斷模型。利用Logistic多因素回歸分析篩選出邊緣、ADC、TIC曲線診斷乳腺良惡性的獨立危險因素。聯合診斷模型:LogitP=-8.603+6.803X1+0.131X2(X1=常規 MRI;X2=SD),見表2。
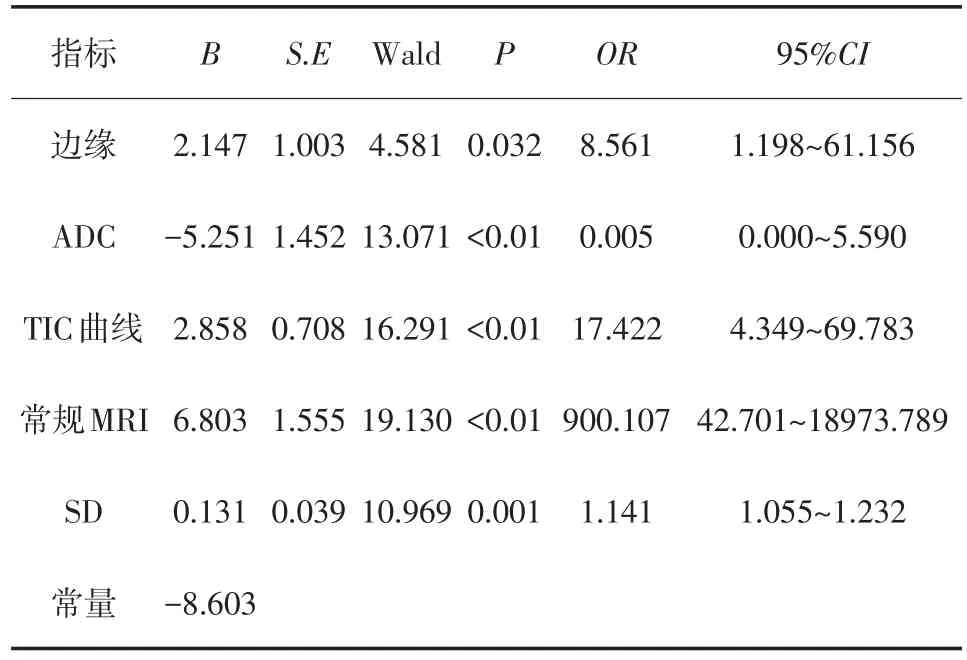
表2 常規MRI單因素回歸分析和常規MRI、SD及二者聯合診斷乳腺良惡性病變的Logistic多因素回歸分析
2.3 3種診斷模型的診斷效能分析 根據3種診斷模型繪制ROC曲線,常規MRI影像學特征ROC曲線的AUC為0.933(95%CI:0.884~0.982),敏感度和特異性分別為88.4%、81.4%;SD的ROC曲線的AUC為0.839(95%CI:0.756~0.922),敏感度和特異性分別為81.4%、72.1%;常規MRI、SD聯合診斷的ROC曲線的AUC為0.970(95%CI:0.937~1.000),敏感度和特異性分別為93.0%、88.4%,見圖3。
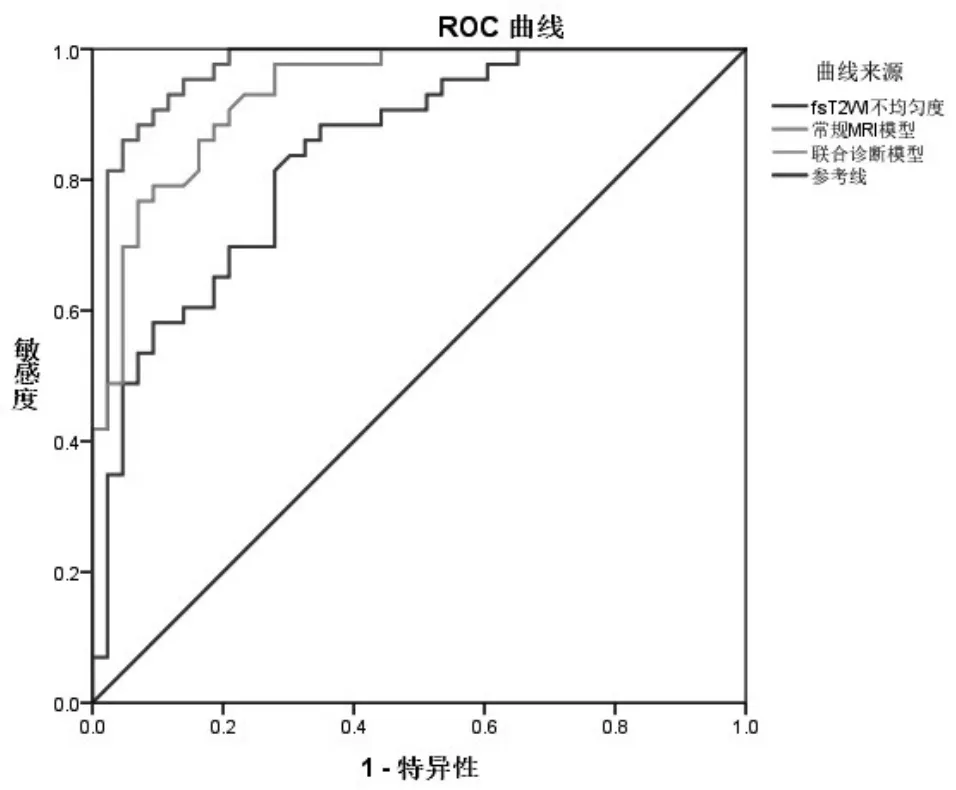
圖3 常規MRI、SD以及聯合診斷的ROC曲線
3 討論
乳腺癌是一種具有極高異質性的惡性腫瘤[3],乳腺癌的發病率目前位居我國女性惡性腫瘤位居榜首,近年來呈持續上升模式[4]。臨床上檢查乳腺疾病的主要影像學檢查有超聲、鉬靶以及MRI等。MRI檢查不僅軟組織分辨率好、相對比較安全,并且可以多參數、多角度成像,在乳腺疾病的檢查中具有較大的優勢[5]。
常規 MRI序列包括 T1WI、fsT2WI、DWI以及DCE-MRI,其中DCE-MRI不僅能夠將病灶的細節顯示的更加清晰,同時還能夠很好地顯示隱匿性病灶[6]。本研究通過DCE-MRI檢查,獲得病灶MRI一般影像征象的同時還獲得了TIC類型及病灶的ADC值。一般乳腺良性占位的生長方式多呈膨脹性生長,所以病灶邊界相對清晰,以圓形、類圓形多見;乳腺惡性腫瘤則以浸潤性生長為主要生物學特征,其病灶形態多表現為邊緣模糊、有毛刺、不規則分葉改變等[7]。本研究的86枚良惡性病變在邊界是否清晰、邊緣是否分葉兩者比較差異均有統計學意義(P<0.05),這也與文獻報道[8]相符合。但本組病例在病灶邊緣是否有毛刺2組間比較差異無統計學意義(P>0.05),這與部分文獻[9]報道乳腺惡性腫瘤邊緣多有毛刺相悖。究其原因,可能是由于本組研究病例數較少造成的樣本誤差,后面將加大樣本量進一步研究。
TIC類型能夠直觀地反映腫瘤內微血管生長以及間質成分。乳腺癌的TIC類型多表現為流出型(Ⅲ型),乳腺良性病變TIC類型多為流入型(Ⅰ型)。本組研究的43枚乳腺癌病灶中就有多達26枚病灶的TIC類型為Ⅲ型。這是由于乳腺癌是惡性腫瘤,瘤體內血供豐富,因此早期就表現為明顯強化,同時由于瘤體內存在較多的動-靜脈吻合支,所以造影劑流出也相對較快;乳腺良性病灶大多富含豐富的纖維成分,因此,對比劑一般進入腫瘤內比較緩慢,TIC類型多為Ⅰ型。所以,以Ⅰ型及Ⅲ型做為鑒別乳腺病變的性質具有重要的意義。但本實驗結果中有1例乳腺癌的TIC類型為Ⅰ型,查閱此患者的相關臨床病理結果發現,此患者乳腺癌的病理類型為黏液腺癌,癌腫內含有大量黏液成分,而黏液的強化方式多為漸進性[10],所以TIC表現為Ⅰ型。Ⅱ型在乳腺良惡性病變中存在較多重疊,一般做為鑒別腫瘤性質的意義不大。
DWI是在體觀察水分子微觀擴散運動的功能成像,是目前唯一可以觀察活體水分子擴散運動的檢查[11]。在DWI掃描的基礎上測量所得的表觀彌散系數ADC值能夠對病灶內水分子彌散受限程度進行量化分析,從而對病變良惡性進行推測[12]。本組的86枚乳腺良惡性占位的ADC值比較差異有統計學意義(P<0.05)。這是因為惡性腫瘤一般生長較快,細胞排列致密,所以水分子擴散受限,ADC值相對較小,但良性腫瘤一般細胞排列較為疏松,水分子運動相對較強,所以ADC值相對較大。所以利用ADC值的不同鑒別乳腺腫瘤的良惡性具有重要的價值。本研究同時發現部分良性病變的ADC值同樣很小,出現了不少假陽性病例。這可能是由于部分炎性細胞浸潤了良性病變致病變內結構高度致密,導致水分子擴散受限[13]。
SD是所測范圍內信號強度的標準差,雖然SD不能反映各點的信號強度,但卻可以反映病變整體信號強度的均勻性,病理基礎相異的病變其信號強度的均勻性也不同,因此,SD也間接反映了病變的異質性。國內就有研究利用腎臟腫瘤的不均勻度不同,來鑒別診斷腎臟腫瘤的良惡性[14]。但利用不均勻度來研究乳腺病變的良惡性國內外卻鮮有報道。本研究利用SD診斷乳腺病變良惡性的AUC為0.839,敏感性和特異性分別為81.4%、72.1%,這是因為乳腺癌細胞生長較快,細胞內更易發生壞死,瘤體內信號強度相較于良性腫瘤更不均勻,所以利用MRI的SD能夠有效地對乳腺良惡性病變進行鑒別診斷。
本研究利用常規MRI聯合SD模型對乳腺良惡性占位進行聯合診斷的AUC為0.970,敏感性、特異性分別為93.0%、88.4%。高于單獨常規MRI模型診斷效能(AUC=0.933),敏感性、特異性分別為88.4%、81.4%,以及單獨SD診斷效能(AUC=0.839),敏感性、特異性分別為81.4%、72.1%。這說明在影像診斷的過程中多種方法聯合可以相互彌補不足,能夠有效降低診斷的假陽性及假陰性率,提高診斷的準確率。
綜上所述,常規MRI聯合SD模型在乳腺良惡性腫瘤的鑒別診斷中較單一方法能夠有效提高診斷的敏感性和特異性,值的應用與推廣。

