肺康復(fù)在治療慢性阻塞性肺疾病中的應(yīng)用及療效分析
單敏捷
北京燕化醫(yī)院呼吸與危重癥醫(yī)學(xué)科,北京 102500
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)嚴(yán)重危害患者生命健康[1]。COPD發(fā)病初期,呈現(xiàn)慢性,多因后期發(fā)病頻率加快入院就醫(yī)。臨床對該疾病的常規(guī)治療方式為氧療加藥物治療,嚴(yán)重者需無創(chuàng)通氣治療等,以上治療方式均需要長期進(jìn)行,不僅需要耗費(fèi)大量的醫(yī)療資源,還可能會增加患者感染的風(fēng)險(xiǎn)[2]。隨著醫(yī)療技術(shù)水平的不斷提升,在治療過程中對患者實(shí)行肺康復(fù)治療方式[3],能有效緩解或控制患者急性癥狀,降低并發(fā)癥發(fā)生率。該治療措施在消除患者功能障礙、發(fā)掘呼吸功能潛力、提高患者活動耐力、加強(qiáng)患者自我管理能力、提升患者預(yù)后等方面均有積極意義,能減少患者治療時(shí)間,在一定意義上節(jié)約醫(yī)療資源。基于此,本研究以北京燕化醫(yī)院2020年1月—2021年1月收治的80例COPD患者為研究對象,分析肺康復(fù)治療方式的臨床價(jià)值,現(xiàn)報(bào)道如下。
1 資料與方法
1.1 一般資料
研究選取本院收治的COPD患者80例為研究對象,將患者采取Spread軟件分組方法分為觀察組與對照組,每組40例。對照組中男36例、女4例;年齡70~85歲,平均(79.36±1.65)歲。觀察組中男37例、女3例;年齡71~84歲,平均(79.35±1.59)歲。兩組一般資料比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。所有患者均自愿參與本研究且已簽署知情同意書;本研究經(jīng)本院醫(yī)學(xué)倫理委員會批準(zhǔn)同意。
1.2 納入與排除標(biāo)準(zhǔn)
納入標(biāo)準(zhǔn):①符合《慢阻肺合并哮喘肺功能的檢測意義研究》[4]相關(guān)標(biāo)準(zhǔn),經(jīng)診斷確定其病癥為慢阻肺疾病;②近1個(gè)月內(nèi)未使用支氣管擴(kuò)張類藥物,或者糖皮質(zhì)激素對患者疾病治療工作及研究工作產(chǎn)生影響的藥物。
排除標(biāo)準(zhǔn):①無認(rèn)知功能或伴有精神疾病,不能主動參與并配合研究治療工作的患者;②伴有其他嚴(yán)重臟器疾病如心臟病、腎臟病等的患者;③伴有下肢功能障礙、認(rèn)知障礙、語言障礙等的患者。
1.3 方法
對照組實(shí)行常規(guī)治療干預(yù)。對患者進(jìn)行氧療、霧化、支氣管擴(kuò)張劑、糖皮質(zhì)激素、抗感染、營養(yǎng)等方式治療,治療過程中根據(jù)患者實(shí)際情況及需求為患者選擇合適的治療方式。
觀察組在對照組基礎(chǔ)上實(shí)行肺康復(fù)治療方式。①呼吸練習(xí):指導(dǎo)患者練習(xí)縮唇呼吸和腹式呼吸。縮唇呼吸法:吸氣時(shí)閉嘴,使用鼻子進(jìn)行吸氣,呼氣時(shí)將嘴縮成吹口哨的樣子,勻速呼氣,控制吸氣與呼氣所需時(shí)間,將其比例控制在1:2左右。腹式呼吸法:指引患者采用仰臥位,將一只手放在肚臍位置,先自然呼吸,吸氣時(shí)最大限度將腹部擴(kuò)張,胸部保持不動,呼氣時(shí)腹部凹陷,胸部保持不變。②有效咳嗽:指導(dǎo)患者練習(xí)有效咳嗽,患者保持坐位或立位,上身略前傾(最好抓扶結(jié)實(shí)的支撐物);緩慢地進(jìn)行深吸氣,在屏氣幾秒鐘后,將自身腹部肌肉用力收縮,進(jìn)行3聲的連續(xù)咳嗽,咳嗽期間可以通過手按腹部的方式,促進(jìn)體內(nèi)氣體排出。當(dāng)患者停止咳嗽后,醫(yī)務(wù)人員指導(dǎo)患者進(jìn)行縮唇,同時(shí)呼出殘余的氣體;在進(jìn)行有效咳嗽訓(xùn)練時(shí),需要將此措施連做2~3次,給予患者幾分鐘休息時(shí)間和正常呼吸時(shí)間,再重新開始。③體位引流:該方式應(yīng)在專業(yè)身體指征評估下進(jìn)行,在這一康復(fù)訓(xùn)練過程中,不僅需要醫(yī)務(wù)人員對其進(jìn)行輔助,更需要醫(yī)師對其進(jìn)行指導(dǎo)。在引流工作實(shí)行前30 min,為患者使用支氣管擴(kuò)張藥物,使用時(shí)間控制在20 min以內(nèi)。對患者實(shí)行體位引流,3次/d。在此過程中,醫(yī)護(hù)人員指導(dǎo)患者取頭低俯臥位,使用軟枕將患者上腹部墊高,讓其背部呈現(xiàn)45°,患者能雙腿跪于床面。患者家屬在這過程中能用手按照順序輕輕叩擊患者背部,輔助患者排出痰液。如果發(fā)現(xiàn)患者分泌痰液,應(yīng)及時(shí)對其口腔進(jìn)行清理,防止產(chǎn)生窒息狀況。在其全過程中,醫(yī)務(wù)人員應(yīng)密切關(guān)注患者心率變化,如果發(fā)現(xiàn)患者產(chǎn)生不適感,應(yīng)及時(shí)停止操作。④超聲藥物導(dǎo)入治療:超聲藥物透入治療儀,配合使用超聲用理療電極片,促進(jìn)可透皮吸收的藥物經(jīng)皮給藥透入人體,達(dá)到輔助祛痰和改善炎癥作用。20 min/次,2次/d,根據(jù)患者實(shí)際感受情況調(diào)整脈沖幅度。
1.4 觀察指標(biāo)
比較兩組肺功能指標(biāo)、動脈血?dú)夥治鲋笜?biāo)、6 min步行試驗(yàn)結(jié)果提升情況與住院時(shí)間及生活質(zhì)量。
①肺功能指標(biāo):分別在治療前后測量患者肺功能指標(biāo),包括第1秒用力呼吸容積與用力肺活量比值(the ratio of forced respiratory volume in the first second to forced vital capacity,F(xiàn)EV1/FVC%)及用力肺活量(forced vital capacity,F(xiàn)VC)。數(shù)據(jù)越高代表治療效果越佳。
②動脈血?dú)夥治鲋笜?biāo):分別在治療前后測量患者動脈血?dú)夥治鲋笜?biāo)。主要記錄動脈血氧分壓(arterial partial pressure of oxygen,PaO2)及動脈二氧化碳分壓(arterial partial pressure of carbon dioxide,PaCO2)。
③6 min步行試驗(yàn)結(jié)果提升情況及住院時(shí)間:治療前測量患者6 min步行距離,并在治療好轉(zhuǎn)后進(jìn)行復(fù)查,觀察患者6 min步行距離提升情況;并觀察兩組患者住院所需時(shí)間。
④生活質(zhì)量:患者出院后6個(gè)月對患者進(jìn)行隨訪,通過電話、微信等方式觀察并評價(jià)患者生活質(zhì)量。采用生活質(zhì)量綜合評定量表-74(Generic Quality of Life Inventory-74,GQOLI-74)評估患者的生活質(zhì)量,包括物質(zhì)生活、軀體功能、心理功能、社會功能4個(gè)維度,每個(gè)維度滿分均為100分,分值越高代表患者生存質(zhì)量越高。
1.5 統(tǒng)計(jì)方法
應(yīng)用SPSS 25.0統(tǒng)計(jì)學(xué)軟件分析數(shù)據(jù),符合正態(tài)分布的計(jì)量資料用(±s)表示,組間差異比較采用t檢驗(yàn),P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 兩組患者肺功能指標(biāo)比較
觀察組肺功能指標(biāo)明顯優(yōu)于對照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表1。
表1 兩組患者肺功能指標(biāo)對比(±s)Table 1 Comparison of pulmonary function indexes between the two groups of patients(±s)

表1 兩組患者肺功能指標(biāo)對比(±s)Table 1 Comparison of pulmonary function indexes between the two groups of patients(±s)
組別對照組(n=40)觀察組(n=40)t值P值FEV1/FVC(%)干預(yù)前47.65±1.94 47.59±1.89 0.140 0.889干預(yù)后53.62±2.47 62.85±2.74 15.824<0.001 FVC(L)干預(yù)前0.98±0.56 0.97±0.55 0.081 0.936干預(yù)后1.29±0.03 1.98±0.17 25.280<0.001
2.2 兩組患者動脈血?dú)夥治鲋笜?biāo)比較
觀察組動脈血?dú)夥治鲋笜?biāo)優(yōu)于對照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表2。
表2 兩組患者動脈血?dú)夥治鲋笜?biāo)對比[(±s),mmHg]Table 2 Comparison of arterial blood gas analysis indexes between the two groups of patients[(±s),mmHg]

表2 兩組患者動脈血?dú)夥治鲋笜?biāo)對比[(±s),mmHg]Table 2 Comparison of arterial blood gas analysis indexes between the two groups of patients[(±s),mmHg]
組別對照組(n=40)觀察組(n=40)t值P值PaO2干預(yù)前62.33±1.67 61.98±1.77 0.910 0.366干預(yù)后78.04±1.68 90.14±2.73 23.874<0.001 PaCO2干預(yù)前51.18±4.34 50.99±4.27 0.197 0.844干預(yù)后46.73±4.17 35.05±3.14 14.151<0.001
2.3 兩組患者6 min步行試驗(yàn)結(jié)果提升情況以及患者住院時(shí)間比較
觀察組6 min步行試驗(yàn)結(jié)果提升情況及住院時(shí)間明顯優(yōu)于對照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表3。
表3 兩組患者6 min步行試驗(yàn)結(jié)果提升情況及患者住院時(shí)間對比(±s)Table 3 The improvement of 6 min walking test results and the comparison of hospitalization time between the two groups of patients(±s)

表3 兩組患者6 min步行試驗(yàn)結(jié)果提升情況及患者住院時(shí)間對比(±s)Table 3 The improvement of 6 min walking test results and the comparison of hospitalization time between the two groups of patients(±s)
組別對照組(n=40)觀察組(n=40)t值P值6 min步行試驗(yàn)結(jié)果提升情(m)32.85±1.58 40.93±1.69 22.088<0.001住院時(shí)間(d)14.86±2.59 11.64±2.51 5.646<0.001
2.4 兩組患者生活質(zhì)量比較
觀察組生活質(zhì)量高于對照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表4。
表4 兩組患者生活質(zhì)量對比[(±s),分]Table 4 Comparison of quality of life between the two groups of patients[(±s),points]
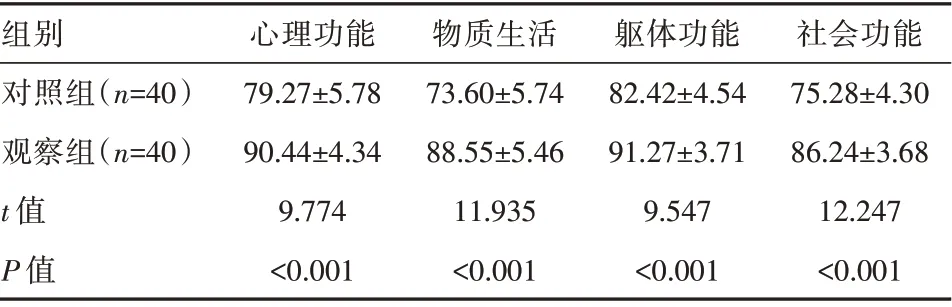
表4 兩組患者生活質(zhì)量對比[(±s),分]Table 4 Comparison of quality of life between the two groups of patients[(±s),points]
組別對照組(n=40)觀察組(n=40)t值P值心理功能79.27±5.78 90.44±4.34 9.774<0.001物質(zhì)生活73.60±5.74 88.55±5.46 11.935<0.001軀體功能82.42±4.54 91.27±3.71 9.547<0.001社會功能75.28±4.30 86.24±3.68 12.247<0.001
3 討論
COPD的發(fā)病原因較為復(fù)雜,患者可能會受到多種因素影響,對患者身體產(chǎn)生損害[5]。患者發(fā)病后如不能及時(shí)治療,可能對患者的呼吸情況造成嚴(yán)重危害,甚至導(dǎo)致呼吸衰竭,引發(fā)患者肺動脈高壓、右心衰竭等[6]。當(dāng)前我國工業(yè)化發(fā)展水平較高,汽車尾氣、工業(yè)廢氣增加導(dǎo)致空氣質(zhì)量下降,對患者呼吸道產(chǎn)生較大的影響,引發(fā)呼吸道疾病。患者COPD發(fā)病概率逐漸上升。COPD是一種會對患者身體健康產(chǎn)生較大威脅的疾病,為從根本上降低該病癥的發(fā)病率,人們應(yīng)重視該疾病,了解該疾病,并共同對抗該疾病。應(yīng)針對COPD疾病的發(fā)病情況及治療方式進(jìn)行深入研究,降低患者治療過程中產(chǎn)生的危險(xiǎn)因素及并發(fā)癥。臨床治療COPD的藥物方法很多,穩(wěn)定期主要有長效的支氣管舒張劑和長效膽堿能受體拮抗劑、化痰藥物等。急性加重期有可能用到抗生素、糖皮質(zhì)激素、無創(chuàng)通氣等治療[7]。目前,肺康復(fù)治療作為一種新型的治療方式,通過呼吸訓(xùn)練、生活干預(yù)、運(yùn)動訓(xùn)練等方式對患者進(jìn)行干預(yù),可達(dá)到提升臨床治療效果的目的,改善患者心肺功能,減少住院周期,減少社會負(fù)擔(dān),提高患者生活能力。肺康復(fù)已經(jīng)越來越受到臨床醫(yī)生和患者的認(rèn)可和重視。本院以收治的COPD患者為研究對象,分析在使用常規(guī)治療干預(yù)的基礎(chǔ)上對患者實(shí)行肺康復(fù)干預(yù),對患者臨床效果產(chǎn)生的影響。
本研究結(jié)果中,干預(yù)后,觀察組FEV1/FVC、FVC分別為(62.85±2.74)%、(1.98±0.17)L均優(yōu)于對照組(P<0.05)。與舒冬冬等[8]肺呼吸康復(fù)治療在慢性阻塞性肺疾病穩(wěn)定期患者中的應(yīng)用研究中的FEV為(1.79±0.34)L,F(xiàn)EV/FVC為(57.18±5.83)%研究結(jié)果相符。說明對COPD患者實(shí)行肺康復(fù)治療能有效改善患者肺功能。其原因如下:護(hù)理工作人員注重對患者實(shí)行呼吸護(hù)理,通過縮唇呼吸和腹式呼吸等方式,鍛煉患者呼吸能力,有效提升患者呼吸能力,對提升患者的肺活量具有積極作用。COPD患者由于肺功能障礙產(chǎn)生膈肌肌力下降、呼吸肌疲勞等癥狀[9]。患者一旦產(chǎn)生呼吸肌疲勞情況,會影響患者治療效果,導(dǎo)致患者呼吸效果下降[10]。在實(shí)際訓(xùn)練過程中,醫(yī)護(hù)工作人員應(yīng)針對患者實(shí)際身體狀況,為患者調(diào)整訓(xùn)練時(shí)間及訓(xùn)練力度,防止訓(xùn)練力度過低而不能發(fā)揮訓(xùn)練的根本作用,也應(yīng)防止訓(xùn)練強(qiáng)度過高,不利于患者身體健康恢復(fù),可能會導(dǎo)致患者產(chǎn)生厭倦及抵抗等情緒。科學(xué)的訓(xùn)練方式有利于提升患者的運(yùn)動耐力,促使患者快速康復(fù)。
干預(yù)后觀察組PaO2、PaCO2分別為(90.14±2.73)、(35.05±3.14)mmHg均優(yōu)于對照組(P<0.05)。說明實(shí)行肺康復(fù)治療方式能有效改善患者血?dú)庵笖?shù)。其原因如下:在肺康復(fù)治療中,醫(yī)護(hù)工作人員注重引導(dǎo)患者實(shí)行有氧運(yùn)動,輔助患者呼吸[11-12]。醫(yī)護(hù)工作人員在指導(dǎo)患者參與運(yùn)動的過程中還注重對患者保護(hù),通過引導(dǎo)患者佩戴口罩、合理選擇戶外運(yùn)動時(shí)間等方式提升患者運(yùn)動效果,并重點(diǎn)考慮環(huán)境影響因素。該方式能有效提升患者肺部通氣量,減少患者急性癥狀發(fā)生頻率,保護(hù)患者肺部,提升患者血?dú)庵笖?shù),改善患者呼吸情況[13]。
觀察組患者6 min步行試驗(yàn)結(jié)果提升情況(40.93±1.69)m、住院時(shí)間(11.64±2.51)d優(yōu)于對照組(P<0.05)。說明對COPD患者實(shí)行肺康復(fù)治療,能有效提升患者的運(yùn)動能力。其原因如下:在肺康復(fù)治療中,醫(yī)護(hù)工作人員重點(diǎn)關(guān)注患者運(yùn)動能力。COPD患者其運(yùn)動耐力能明顯下降,對患者生活質(zhì)量等產(chǎn)生一定影響[14]。醫(yī)護(hù)工作人員對患者實(shí)行運(yùn)動訓(xùn)練,通過指導(dǎo)及輔助等方式,既提升患者運(yùn)動能力,又提升患者運(yùn)動安全性。
觀察組患者心理功能、物質(zhì)生活、軀體功能、社會功能分別為(90.44±4.34)分、(88.55±5.46)分、(91.27±3.71)分、(86.24±3.68)分,均優(yōu)于對照組(P<0.05)。說明對COPD患者實(shí)行肺康復(fù)治療方式,能有效改善患者生活質(zhì)量。其原因如下:在肺康復(fù)治療中,醫(yī)護(hù)工作人員不僅關(guān)注患者治療效果,更通過指導(dǎo)患者戒煙、戒酒,鼓勵(lì)患者適當(dāng)飲水,關(guān)注患者飲食健康等改善患者不良生活習(xí)慣,提升患者生活水平[15]。由于患病后需長期接受治療,醫(yī)護(hù)工作人員還針對患者心理狀況實(shí)行心理引導(dǎo),對患者保持良好心理狀況等均有積極意義。
但在治療過程中需要注意的是,應(yīng)在整體治療過程中密切關(guān)注患者身體狀況,一旦發(fā)現(xiàn)患者出現(xiàn)不良反應(yīng),應(yīng)對患者實(shí)行積極治療,防止患者在治療中產(chǎn)生危險(xiǎn)。
綜上所述,對COPD患者在實(shí)行常規(guī)治療的基礎(chǔ)上進(jìn)行肺康復(fù)治療,能有效改善患者動脈血?dú)夥治鲋笜?biāo)及肺功能,提升患者6 min步行試驗(yàn)結(jié)果,減少患者住院時(shí)間,提升患者生活質(zhì)量。

