基于MESC要素的出院準備服務對慢性心力衰竭患者再入院率的影響
劉 敏,崔秀娟,李佳佳,趙建芬,劉姍姍,齊攀瀅
(濱州市人民醫院 山東濱州256610)
慢性心力衰竭(CHF)是指心泵功能異常導致心排血量明顯減少,不能滿足身體代謝需求而產生的臨床綜合征[1]。近年來,隨著人口老齡化和急性心血管事件生存率的提升,CHF發病率呈上升趨勢[2]。CHF作為一種慢性、反復急性發作的疾病,患者管理需要醫院、家庭、患者相互協作[3]。CHF患者存在自我管理狀況不佳的現象,尤其是部分患者出院時準備不足,對自身疾病認識、自我疾病管理能力等方面存在欠缺,導致出院后疾病再次惡化而再入院[4-5]。出院準備服務指從患者入院后即早期評估、發現出院后照護需求,制訂、實施相應計劃從而使患者出院后可以適應居家或社區照護,從而保持疾病穩定[6]。實施出院準備服務有助于提高患者出院準備度和自我管理能力[7-8]。目前,我國出院準備服務尚處于起步階段,基于國內患者人群的出院準備服務與患者再入院率的關系研究尚少。通過對文獻分析并結合自身實踐,提出多學科(Multidisciplinary,M)、早期評估(Early assessment,E)、自我管理(Self management,S)和交流(Communication,C)出院準備服務關鍵要素。2021年7月1日~2022年3月1日,我們對80例CHF患者實施基于MESC要素的出院準備服務,取得滿意效果。現報告如下。
1 資料與方法
1.1 臨床資料 選取同期收治的160例CHF患者作為研究對象。納入標準:①符合《中國心力衰竭診斷和治療指南2018》中的診斷標準[9]者;②紐約心臟病協會(NYHA)心功能分級Ⅱ~Ⅲ級者;③認知和溝通能力良好者;④自愿簽署知情同意書者。排除標準:①既往3個月內出現急性心肌梗死或急性心力衰竭而入院治療者;②合并其他器官嚴重疾病,如肝、腎功能損傷者;③合并惡性腫瘤者;④無法正常溝通交流者;⑤入院時評估預期生存時間≤1年者。將所有患者隨機分為干預組和對照組各80例。干預組男43例、女37例,年齡46~83(67.15±10.66)歲;受教育程度:小學及以下16例,中學56例,大學8例;病程13~74(45.17±9.39)個月。對照組男45例、女35例,年齡49~79(65.64±8.10)歲;受教育程度:小學及以下17例,中學54例,大學9例;病程15~78(46.25±10.17)個月。兩組性別、年齡等一般資料比較差異無統計學意義(P>0.05)。本研究符合《赫爾辛基宣言》相關倫理原則。
1.2 方法 對照組實施常規護理。干預組在常規護理基礎上實施基于MESC要素的出院準備服務,在參考文獻基礎上提出的CHF患者出院準備服務方案[10-11]。方案分為評估需求、制訂計劃、實施計劃和追蹤隨訪4個步驟。具體實施步驟簡要概括如下。①評估需求:入院后24 h內對患者出院準備服務需求進行評估;②制訂計劃:制訂“自我管理能力提升計劃”和“出院后照護安心計劃”,多學科共同制訂具體的出院準備服務方案;③實施上述計劃,并根據實施過程中的具體情況予以調整;④追蹤隨訪:出院后進行定人、定時、定內容的隨訪及指導。本研究在實施上述方案時重點突出MESC要素。M為采用多學科合作方式對患者進行有計劃的健康教育及具體操作實踐,整合醫護的力量組建多學科出院準備服務小組,共同完成方案制訂、執行、結果評估和改進;E為入院內24 h予以評估出院準備服務的需求及具體內容,有針對性地給予相應的健康指導和專業知識支持,同時對方案執行效果進行評估并依靠多學科協作予以調整;E為突出培養患者的自我管理能力,根據具體認知和溝通能力制訂相應的健康教育方式,確保患者自我管理能力的提升;C為通過各種形式加強住院期間和出院后的溝通交流,對受教育程度較高、認知能力強者,采用微信群的形式給予健康教育和出院交流指導;對受教育程度較低、認知能力差者加大住院期間健康教育力度和出院后電話隨訪次數,并對照顧者進行健康教育。
1.3 觀察指標 ①出院準備度評估:入院后24 h(干預前)及出院當日(干預后)采用出院準備度量表對兩組患者進行調查。依據國內患者人群情況漢化的版本,總體Cronbach′s α為0.99,該量表包括自身狀態、疾病知識、出院后應對能力、可獲得的社會支持4個維度,共23個條目。除第1個條目為選擇題不計分外,其余22個條目每條賦分0~10分。得分越高表示患者出院準備度越好。②自我管理能力:采用施小青等[12]編制的心力衰竭病人自我管理量表對兩組干預前后進行調查,內容效度指數0.9,總體Cronbach′s α為0.78。該量表包括藥物管理、飲食管理、心理/社會適應管理、癥狀管理4個維度,共20個條目,每個條目采用4級評分,得分越高表示患者自我管理能力越高。③生活質量:采用明尼蘇達心力衰竭生活質量表(MLHFQ)[13]在干預前后對兩組患者進行評價,總體Cronbach′s α為0.776~0.881。該量表共21個條目,每個條目賦分0~5分,總分0~105分,評分越高表示患者生活質量越差。④并發癥:比較兩組出院后3、6個月內因主要診斷CHF而再住院發生率,因其他主要診斷而再次入院者不計入。

2 結果
2.1 兩組干預前后出院準備度評分比較 見表1。
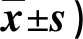
表1 兩組干預前后出院準備度評分比較(分,
2.2 兩組干預前后自我管理能力評分比較 見表2。
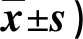
表2 兩組干預前后自我管理能力評分比較(分,
2.3 兩組干預前后MLHFQ評分比較 見表3。
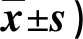
表3 兩組干預前后MLHFQ評分比較(分,
2.4 兩組出院后3、6個月內再入院率比較 見表4。

表4 兩組出院后3、6個月內再入院率比較
3 討論
CHF是一種因心臟“泵”功能受損,具有復雜臨床癥狀和體征的綜合征。近年來,隨著人口老齡化和心血管意外事件的增加,CHF發病率呈上升趨勢[3,14]。作為需護理和醫療服務的復雜疾病,標準化專科護理可以有效改善患者疾病狀態,提高生活質量,降低住院治療的可能性[15]。專科護理和恰當的健康教育對CHF患者十分重要[16-17]。值得注意的是,既往對CHF護理相關的研究大多關注重點是患者在院期間護理效果。目前,我國醫改重點任務之一是建立健全不同等級的醫療機構分工協作機制,綜合醫院主要提供急危重癥和疑難疾病的診療服務,而在疾病穩定期和康復期則轉入社區醫院及家庭護理,同時要求綜合醫院縮短CHF患者平均住院日。如何使CHF患者順利地適應從綜合醫院到社區醫院或家庭護理環境的變化,保證患者能夠得到持續和完整的照護,成為亟待解決的重要問題。
目前,出院準備服務得到廣泛的實際應用,取得較好的效果[14]。對CHF患者開展出院準備服務,能有效提升患者和醫務工作者對出院準備服務的認知,有效提高CHF患者的自我護理意識和效果,降低出院后再入院率,減輕醫療公共費用負擔[15-16]。胡慧秀等[10]構建基于最佳循證證據的CHF患者出院準備服務方案,發現應用后,CHF患者的出院準備度得分和自我管理能力得分均得到有效提升。周宇璇等[17]研究基于循證的個性化出院準備服務,能提高CHF患者的自我管理能力和生活質量,并改善心功能,降低非計劃再入院率。本研究結果顯示,干預后,兩組出院準備度、自我管理能力、MLHFQ評分均優于干預前(P<0.01),且干預組優于對照組(P<0.01);干預組出院后3個月和6個月內非計劃再入院率均低于對照組(P<0.05)。
目前,尚不存在標準化、統一的出院準備服務內容和方法。這是由于出院準備服務所面對的人群存在年齡、心理因素和受教育程度等方面差異,同時不同地區、不同醫院的醫護工作者對出院準備服務的認識和理解存在差異。因此,在不同地區或不同人群實行某種出院準備服務方案可能面對各種各樣的困難,難以付諸實踐。本研究提出對于出院準備服務的實行,要重點關注MESC出院準備服務關鍵要素。因此,我們強調第一個要素即M,制訂和執行出院準備服務計劃,由醫護共同參與和協作,而不僅僅以醫生出院醫囑或護士出院健康教育為主。E是要求對患者的出院準備服務需求評估在入院后24 h內及時完成,及早評估、明確患者出院準備服務重點,為醫護協作制訂出院照護計劃留出足夠時間。CHF患者出院后,醫護人員無法進行監督、照護,因此,自我管理能力對患者疾病的穩定度極其重要。同時,患者出院后,如不能持續獲得專業支持,在住院期間獲得的健康教育知識可能減弱,出院后護士與患者定時交流顯得極為重要,可以及時解決出院后的業務支持需求。
出院準備服務內容受到不同地區及醫患雙方多因素的影響。基于MESC要素的出院準備服務有助于提升CHF患者出院準備度、自我管理能力和生活質量,有效降低非計劃再入院率。因此,醫護工作者在制訂實施出院準備服務時,應根據醫院和地區情況重點關注MESC要素,有效降低CHF患者非計劃再入院率,從而提高患者醫療滿意度。

