3.0T MRI 彌散加權成像聯合CT 對女性盆腔良惡性腫瘤的診斷價值
陸靜,李蔚洪,陳淑超
女性盆腔腫瘤多見于生殖系統,以宮頸癌、卵巢癌、子宮內膜癌及子宮肌瘤等較為常見,患者可出現異常陰道出血、腹痛腹脹、腹部包塊及觸摸有硬感等癥狀,臨床需早期診斷腫塊性質以開展針對性治療[1]。彌散加權成像(DWI)是基于水分子運動診斷組織生理狀態變化的技術,可觀察腫瘤組織微環境變化,診斷腫瘤性質[2]。多層螺旋CT(MSCT)密度分辨率高、定位準確、安全及操作方便,可實現容積掃描,最大程度減少偽影,獲取高度清晰圖像和豐富數據信息完成模型重建,清晰顯示病灶部位、形態、大小、密度和鄰近關系等[3]。本研究擬采用DWI 聯合MSCT 用于女性盆腔腫瘤性質的診斷,探討其價值,現報道如下。
1 資料與方法
1.1 一般資料 回顧性分析2017 年3月至2020 年6 月浙江省溫州市中心醫院收治的70 例女性盆腔腫瘤患者臨床的資料,年齡49~68 歲,平均年齡(57.2±5.3)歲。納入標準:(1)經臨床初步診斷盆腔腫瘤;(2)均接受手術治療,術后病理學診斷結果完整;(3)術前未接受任何形式治療;(4)均行DWI 和MSCT 檢查,影像資料結果完整。排除標準:(1)其他部位腫瘤或盆腔轉移癌;(2)圖像偽影,模糊無法判斷;(3)既往已經明確診斷的盆腔腫瘤患者。
1.2 方法
1.2.1 DWI檢查 儀器為西門子MAGNETOM skyra 3.0T MRI掃描儀,32 通道相控陣線圈。患者仰臥,自恥骨聯合向上常規掃描至髂骨嵴,掃描序列:軸位T1液體衰減反轉恢復序列(T1-FLAIR)、T1加權成像(T1WI)、T2加權成像(T2WI)。再行增強掃描,采用高壓注射器經肘前靜脈2.0 ml/s 注入對比劑為釓噴替酸葡甲胺0.2 ml/kg,行軸位、矢狀位及冠狀位T1脂肪抑制掃描,最后進行DWI 掃描(彌散梯度選取X、Y、Z 三個方向,b 值取50、300、600、800、1 200 s/mm2)。由兩名副主任醫師進行圖像分析,兩名醫師均不清楚腫瘤病理檢查結果。以異常增強軟組織區域為感興趣區域(ROI),測定ROI區域腫瘤實質部分慢(Slow)表觀擴散系數(ADC)值、快(Fast)ADC值、標準(Standard)ADC 值、部分快ADC(Fraction of fast ADC)值,取3 個ROI平均值,根據審片結果做出一致性判斷,兩者診斷不一致時由MRI室主任診斷。見表1。

表1 MRI 序列和參數
1.2.2 MSCT 檢查 采用德國西門子SOMATON definion AS 64 排螺旋CT,患者仰臥,上舉雙臂,自恥骨聯合下緣向上至髂骨嵴進行連續性掃描,參數設置:管電壓120 kV、管電流120 mAs、掃描層厚5.0mm,層距10mm。經肘前靜脈2.0ml/s注入釓噴替酸葡甲胺(0.2 ml/kg),注射完畢20~30 s 后行增強掃描,掃描圖像經三維重建后由兩名副主任醫師進行圖像分析,兩名醫師均不清楚腫瘤病理檢查結果。觀察記錄病灶位置、數量、形態、大小、邊界、盆腔淋巴結等,并做出一致性診斷,兩者診斷不一致時由CT 室主任診斷。
1.3 統計方法 采用SPSS 25.0 統計軟件進行分析,計量資料以均數±標準差表示,采用t 檢驗;計數資料采用2檢驗。以術后病理結果為診斷標準,Kappa一致性檢驗DWI、MSCT、DWI 聯合MSCT 與病理診斷結果的一致性。四格表法計算DWI、M SCT、DWI聯合MSCT診斷盆腔腫瘤良惡性的價值。P <0.05 為差異有統計學意義。
2 結果
2.1 病理結果 70 例患者中經病理確診惡性腫瘤38 例,良性腫瘤32 例。惡性腫瘤中宮頸癌19 例,卵巢癌10 例,輸卵管癌9例;良性腫瘤中子宮肌瘤23例,卵巢囊腫9 例。
2.2 不同性質盆腔腫瘤DWI 檢查結果比較 惡性盆腔腫瘤DWI圖呈高信號,血供豐富,呈淺綠色或綠色;良性腫瘤呈高信號,高于惡性,血流灌注減少,呈紅色。隨著b 值增加,惡性盆腔腫瘤DWI高信號衰減不明顯,良性腫瘤的DWI信號衰減明顯(圖1)。惡性組Slow ADC、Standard ADC 低于良性組(均P <0.05),Fast ADC 值、Fraction of fast ADC值均高于良性組(均P <0.05)。見表2。

表2 不同性質盆腔腫瘤DWI 檢查結果比較 ×10-3mm2/s
2.3 不同性質盆腔腫瘤MSCT 檢查結果比較 惡性盆腔腫瘤MSCT 影像學表現為原發灶增厚增大,形態不規則,邊界不清晰,鄰近組織移位,與原發灶實質無明顯分界,局部淋巴結腫大,部分有盆腔積液。良性盆腔腫瘤MSCT 影像學表現為原發灶增大呈囊性,與周圍組織邊界清晰(圖2)。
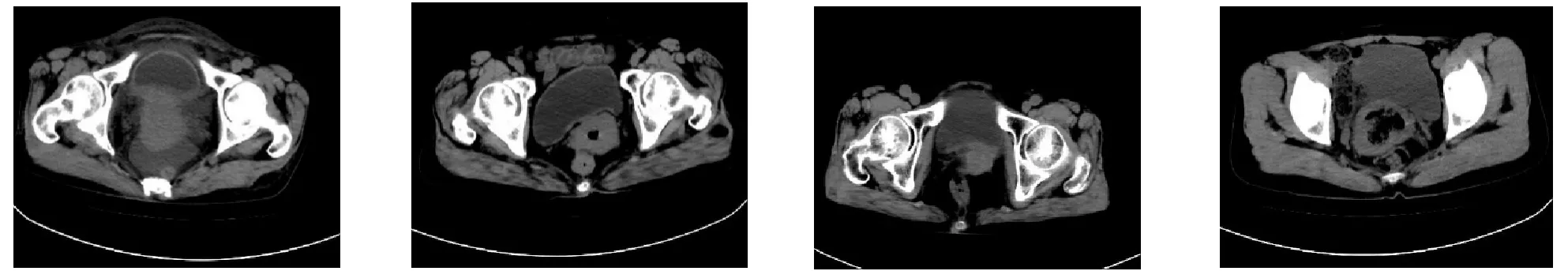
圖2 宮頸癌,CT 示宮頸部明顯增厚、腫塊
2.4 DWI、MSCT、DWI 聯合MSCT 診斷盆腔良惡性腫瘤的價值分析 以術后病理結果為診斷標準,DWI 正確診斷惡性盆腔腫瘤31 例,良性盆腔腫瘤26 例,與病理診斷結果一致性較高(P<0.05)。MSCT正確診斷惡性盆腔腫瘤27 例,良性盆腔腫瘤23 例,與病理診斷結果一致性中等(P <0.05)。聯合DWI 和MSCT診斷良惡性盆腔腫瘤時,以一項檢查陽性為判斷結果陽性,聯合DWI 和CT 正確診斷惡性盆腔腫瘤35 例,良性盆腔腫瘤29 例,與病理診斷結果一致性較高(P<0.05),見表3。

表3 DWI、MSCT、DWI 聯合MSCT 診斷盆腔良惡性腫瘤與病理結果比較
DWI、MSCT、DWI 聯合MSCT 診斷盆腔良惡性腫瘤的靈敏度分別為81.58%、71.05%、92.11%,特異度分別為81.30%、71.90%、90.60%,陽性預測值分別為83.78%、75.00%、92.11%,陰性預測值分別為78.79%、67.65%、90.63%,漏診率分別為18.42%、28.95%、7.89%,誤診率分別為18.75%、28.13%、9.38%,準確率分別為81.73%、71.43%、91.43%。
3 討論
惡性盆腔腫瘤僅依靠病史、臨床癥狀和體征難以與良性盆腔腫瘤區分,影像學是診斷女性盆腔腫瘤的首選方法,臨床常選用超聲、MRI 及CT 進行鑒別和診斷,超聲操作簡便,經濟實用,對盆腔組織結構變化和血供可做出初步判斷,但是分辨率和清晰度較低,易受腸道氣體、骨性結構干擾。常規MRI、CT 診斷價值較為局限,因此探尋更為有效的影像診斷技術十分必要[4]。DWI 在診斷惡性腫瘤、預測腫瘤治療療效方面具有較高價值,但傳統單指數DWI模型沒有排除微循環的影響,導致測量不準確[5]。雙指數DWI模型指的是靜脈內非相干運動磁共振成像,更能反映組織擴散率[6]。血管外水為細胞內水和細胞間液,流動較慢,稱為表觀擴散,血管內水平流動快,被稱為灌注[7]。雙指數DWI 模型可同時反映體內水分子擴散和灌注,獲得多種定量參數,更有利于判斷組織的灌注和擴散信息,評估病變組織病理改變[8]。本研究惡性組Slow ADC、Standard ADC低于良性組,Fast ADC 值、Fraction of fast ADC 值高于良性組。這說明惡性腫瘤血管外水擴散運動受限,血管內血流灌注增加,微循環灌注活躍,這與惡性腫瘤細胞內、細胞間水分子運動受阻,新生血管網形成增多的病理特征一致。本研究結果顯示DWI 診斷女性盆腔腫瘤良惡性的結果與病理診斷結果一致性較高,診斷盆腔良惡性腫瘤的靈敏度為81.58%,特異度 81.30%,準確率81.73%,這提示DWI對女性盆腔腫瘤良惡性的診斷具有較高價值。
MSCT 具有多排寬探測器結構,時間和空間分辨率高,覆蓋范圍廣,球管一次曝光可獲得所需檢查多個層面圖像,是一種掃描速度快、診斷率高、實用性強、臨床應用成熟的影像診斷技術。MSCT可清晰直觀觀察盆腔臟器占位性病變,確定病灶位置、大小、形態、數目以及鄰近組織結構和病灶特征,評估惡性腫瘤侵犯程度和擴散范圍,對盆腔積液也有較好的顯示[9]。本研究結果顯示惡性組腫塊增大,形態不規則,與周圍組織邊界不清,鄰近組織受累,部分有盆腔積液表現,與良性組影像特征區別明顯。但MSCT 成像依賴于機體對X 線吸收率差異,存在一定局限性,比如組織惡變早期X 線衰減變化與正常組織差異較小,易引起漏診。本研究結果顯示MSCT診斷女性盆腔良惡性腫瘤的靈敏度為71.05%,特異度為 71.90%,準確率71.43%,略低于DWI。現代研究顯示聯合影像學檢查手段對于提高良惡性腫瘤診斷效能有重要意義[10]。本研究將DWI技術和MSCT技術聯合應用與女性盆腔腫瘤的診斷,診斷靈敏度、特異度和準確率大大提高,漏診和誤診率降低。分析原因為MRI良好軟組織分辨率可清晰顯示MSCT 無法顯示的軟組織病變,最大程度降低漏診和誤診,DWI 聯合MSCT可實現優勢互補,提高診斷準確率。
綜上所述,MSCT可多層面顯示盆腔腫瘤結構特點,DWI 可定量判斷盆腔腫瘤性質,MSCT 和DWI 聯合可顯著提升女性盆腔良惡性腫瘤準確率,降低漏診和誤診率。

