頭針治療卒中后運動功能障礙的量效和時效參數分析
鄭應康,王東巖,董旭,劉洋,崔乃松,佟丹,張譯尹,王帥
(1.黑龍江中醫藥大學,哈爾濱 150040;2.黑龍江中醫藥大學附屬第二醫院,哈爾濱 150001)
卒中后運動功能障礙嚴重影響患者日常生活活動。頭針將經絡腧穴理論、大腦皮質功能定位、全息等理論結合,可從影響神經遞質、促進神經修復、改善腦血流、減輕炎癥反應等方面促進腦功能恢復[1],進而改善運動功能。針刺作為一種物理刺激,刺激量大小與臨床療效密切相關,量效研究一直是國內外學者研究的重點,但其影響因素多,不同疾病間較難形成統一的量化標準,結合國內臨床應用實際,針對某一疾病開展量效和時效研究,對逐步形成可重復、標準化治療方案具有重要意義。本研究對近5年頭針治療卒中后運動功能障礙的文獻數據進行整理,對量效和時效相關的針刺參數進行總結分析。
1 資料與方法
1.1 文獻來源與檢索
中文數據庫包括中國期刊全文數據庫(CNKI)、維普數據庫(VIP)和萬方數據庫(WANFANG);外文數據庫包括 PubMed、Embase和 The Cochrane Library。采用主題詞檢索,經布爾邏輯連接,如中文檢索詞為(頭穴OR頭針OR頭電針)AND(腦卒中OR中風OR偏癱);英文檢索詞為(scalp point OR scalp acupuncture)AND stroke。檢索時間2016年10月至2021年10月。
1.2 文獻納入和排除標準
1.2.1 納入標準
頭針治療卒中后運動功能障礙的臨床研究文獻,可包括以頭針為主的中西醫聯合療法;針刺處方明確、療效可靠,有較詳細的取穴、針具規格、行針操作、留針時間、療程描述等治療過程中涉及的關鍵量學參數。
數據不全的文獻;重復發表的中英文文獻。
1.3 文獻篩選、數據提取與質量控制
兩名研究人員根據納入和排除標準對文獻進行獨立篩選。首先通過閱讀題目和摘要對文獻進行初篩,剔除動物實驗、綜述類、名醫個案等文獻;再仔細閱讀全文,對文獻內容進行核實與篩選。對最終納入的文獻,按照題名、治療部位、試驗分組、針具規格、穴位選擇、單次治療總針數、每次行針時間、行針間隔、捻轉頻率、留針時間和治療次數對文章內容逐一進行資料提取,用Microsoft Excel 2010建立數據庫,并整理分析。兩人分別獨立完成后,進行資料比對,對差異數據進行共同檢查與規范化處理。
1.4 統計學方法
使用Microsoft Excel軟件依據留針時間、行針間隔、每次行針時間計算行針次數(留針時間/行針間隔)和單次治療總行針時間(行針次數×每次行針時間);使用SPSS26.0統計軟件對針具規格、穴位選擇、總針數、留針時間、行針間隔、單次行針時間、行針次數、總行針時間、捻轉頻率和治療次數進行頻次統計;使用IBM SPSS Modeler18.0軟件對單次治療留針過程中主要參數和整個療程主要參數行Apriori算法關聯分析,最低支持度為5%,最小規則置信度為70%。
2 結果
檢索得中英文文獻1 795篇,篩選后納入193篇文獻,包括中文文獻188篇,英文文獻5篇。其中上肢相關文獻41篇(占21.1%)、下肢52篇(占26.8%)和未區分100篇(占51.5%),累計患者17 432例。
2.1 頭部腧穴、線、區分布情況
頭針治療卒中后運動功能障礙涉及的頭部腧穴、線、區共28種,總計使用頻次479次,其中使用頻次5次及以上的腧穴、線、區按照頻次由高到低依次為頂顳前斜線、頂顳后斜線、頂中線、運動區、頂旁1線、頂區(頂前區)、足運感區(頂旁2線)、感覺區、平衡區、百會(四神聰)、枕下旁線和百會(太陽)。詳見表1。

表1 頭部腧穴、線、區分布情況
2.2 針具規格分布情況
共涉及針具規格17種,直徑范圍0.25~0.4 mm,長度范圍13~50 mm,針具規格按使用頻次由高到低前五位依次是0.30 mm×40 mm(頻次52,支持度26.9%)、0.25 mm×40 mm(頻次 34,支持度 17.6%)、0.35 mm×40 mm(頻次15,支持度7.8%)、0.28 mm×40 mm(頻次9,支持度 4.7%)以及 0.40 mm×20 mm(頻次 9,支持度4.7%)。
2.3 單次治療總針數分布情況
單次治療總針數范圍為 1~18針,按使用頻次由高到低前五位為6針、3針、10針、7針和8針;從區間范圍來看,6~10針頻次最高。詳見表2。
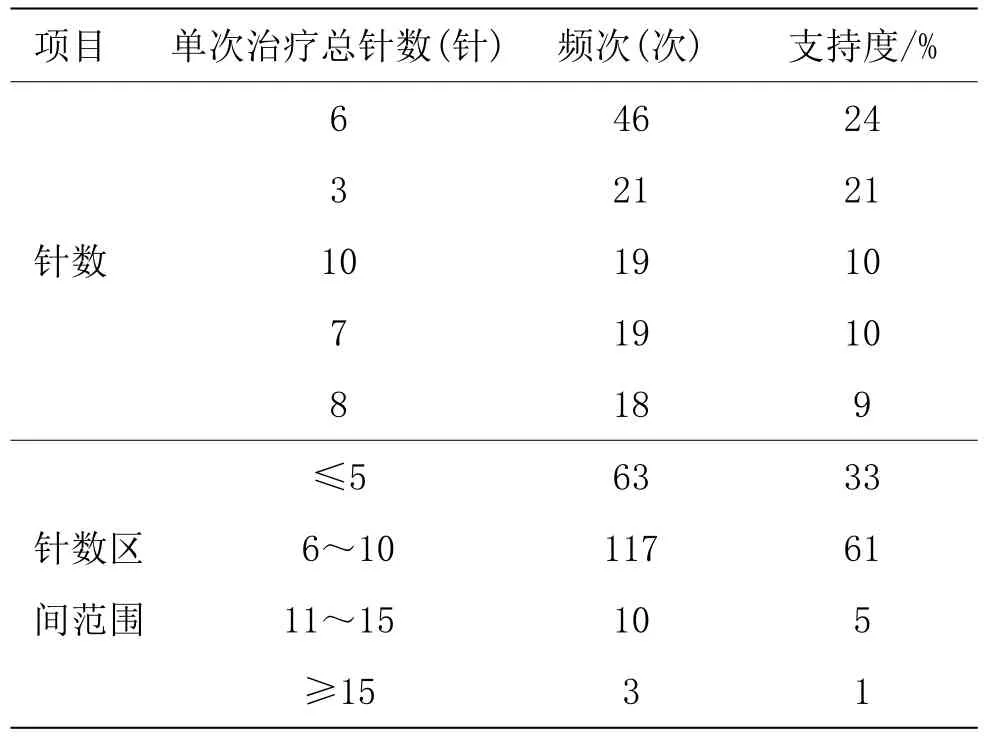
表2 單次治療總針數分布情況
2.4 留針時間分布情況
留針時間最長24 h,最短20 min;按頻次由高到低分布情況為30 min、6~8 h、1 h、40 min、2 h、20 min、45 min、24 h和4 h。詳見表3。

表3 留針時間分布情況
2.5 行針間隔分布情況
留針過程中行針間隔按頻次由高到低前五位為10 min/次(頻次46,支持度25%)、15 min/次(頻次14,支持度8%)、30 min×2+2 h/次(頻次11,支持度6%)、5 min/次(頻次 10,支持度 5%)、30 min/次(頻次 10,支持度5%)和20 min/次(頻次7,支持度4%)。
其二,優化現有自主核心專利技術的競爭機制。應對河南省戰略性新興產業中具有自主核心技術的科技項目與成果進行專利前置審查,設立發明專利考核硬指標與檢測體系,設定專利存活率、企業對外發明專利申請產出率、自主知識產權和自主品牌產品銷售收入等一批圍繞科技創新的指標,并與本單位知識產權年度工作考核掛鉤[6]。在科技創新規劃及其實施中,應確立核心高質量發明專利在推進河南省自主創新建設中的決定性地位,打造河南自主創新優勢品牌,通過自主核心技術的產權保護,鞏固河南省優勢產業的專利競爭優勢,積極發揮鄭洛新國家自主創新示范區的自主創新引領與輻射作用。
2.6 每次行針時間分布情況
單次行針時間頻次由高到低依次為1 min(頻次56,支持度 49.6%)、2~3 min(頻次 24,支持度 21.2%)、2 min(頻次 14,支持度 12.4%)、3 min(頻次 10,支持度8.8%)、30 s(頻次8,支持度7.1%)和5 min(頻次1,支持度0.9%)。
2.7 行針次數分布情況
單次治療行針次數按頻次高低排列前五位為1次(頻次80,支持度41%)、3次(頻次46,支持度24%)、2次(頻次26,支持度14%)、4次(頻次20,支持度10%)和6次(頻次10,支持度5%);行針次數最多為12次(頻次5,支持度3%)。
2.8 單次治療總行針時間分布情況
總行針時間最短1 min,最長48 min;按頻次由高到低前五位為1 min、6 min、2 min、3 min、4 min;從區間范圍來看,5 min以下頻次最高。詳見表4。

表4 單次治療總行針時間分布情況
2.9 行針手法強度分布情況
行針手法強度依次為捻轉頻率 200次/min(頻次111,支持度61%)、快速捻轉(頻次37,支持度20%)、捻轉頻率 100次/min(頻次 19,支持度 11%)和捻轉頻率150次/min(頻次14,支持度8%)。
2.10 總治療次數分布情況
總治療次數最少6次,最多144次;按頻次由高到低排列前五位為20次、30次、40次、24次和60次。治療次數區間分布顯示11~20次頻次最高,21~30次的次之。詳見表5。

表5 總治療次數分布情況
2.11 關聯分析
分別對單次治療留針過程中主要參數(留針時間、行針間隔、行針手法強度和每次行針時間),整個治療過程主要參數(針具規格、單次治療總針數、單次治療總行針時間、行針手法強度、留針時間和總治療次數)進行關聯分析,支持度表示前項所示的針刺參數占所有文獻的比例,置信度表示在包含前項參數的基礎上又同時包含后項參數的文獻占比。詳見表6和表7。

表6 單次治療留針過程中主要量學參數關聯分析

表7 整個治療過程主要量學參數關聯分析
3 討論
《黃帝內經》中對針具選擇、針刺深度、留針時間、針數次數等影響療效的因素做了闡述[2],是從“量”的角度來指導針灸臨床的較早記載,后世歷代醫家均有總結完善。石學敏教授又明確提出“針刺手法量學”概念[3],量學研究的逐步深入是推動針灸臨床發展的重要路徑。刺激量由多個參數綜合組成,并非單一因素直接作用的結果[4]。
本研究結果示國際標準線(頂顳前、后斜線,頂中線,頂旁1線)、焦順發頭針(運動區)、于致順頭針(頂區,頂前區)使用頻次較高,傳統腧穴的選擇以百會、四神聰為主。腧穴的選擇是療效的基礎,是量學研究的切入點[5],腧穴的特異性使不同的刺激位點產生不同的生物學效應,另一方面兩個或兩個以上合適的腧穴配伍會增加單次治療的刺激量,且這種量的疊加并非簡單的各穴效應之和。手足三陽經循行四肢并上行頭面,所有陰經的經別與陽經相合亦可上達頭面,因而頭穴與四肢關系密切,諸多醫籍如《千金方》有“半身不遂……灸百會、次灸本神;治卒風……灸神庭”等頭部腧穴治療卒中的論述;隨著神經解剖學的發展,與經穴理論結合的現代頭針理論形成,刺激位點選擇由傳統的腧穴擴展至與大腦皮層功能定位相應的區、線,其中頂顳前、后斜線均斜穿督脈、足太陽膀胱經、足少陽膽經,同時對應中央前、后回在頭皮上的投影,主治對側中樞性運動與感覺障礙;頂中線、百會屬督脈,頂旁1線屬足太陽膀胱經,可行氣活血、升提陽氣;運動區、頂區、頂前區所屬的中央前、后回在頭皮上的投影區又與多條經脈交叉循行,諸穴、線、區合用可增加單次治療刺激量,使疏經通脈之效更優。
“九針之宜,各有所為……”(《靈樞·官針》),不同針具適用的病癥不同;相同針具使用時又可因患者年齡、病性、病位、脈象等辨證選擇針刺深度[6]。針具統計結果示0.30 mm×40 mm使用頻次最高;在支持度前五的針具規格中,有4種針具長度均為40 mm。針具的長度應與針刺深度與行針手法適配,各家頭針進針方式雖有所不同,但因頭部解剖特點,均要求斜刺帽狀腱膜以下,因此在針具長度方面保持了較好的一致性。支持度前五位的針具規格直徑范圍為 0.25~0.4 mm,其中以直徑0.30 mm最多。一般認為針具直徑越大刺激量越大,而較細的直徑能減輕進針過程的疼痛,不同的直徑在行針過程中反饋給施術者的手感又不同,應在保證刺激量的基礎上根據醫、患實際情況具體選擇應用。
單次治療總針數相當于體針治療的腧穴數量,體針多為一穴一針,而頭針按線、區針刺時可有分段接力刺、頭穴叢刺等方式,常見一線多針、一區多針,是擴大刺激面積增加刺激量的有效方法。本研究結果示,單次治療總針數從1針至18針不等,以6針頻次最高;從區間范圍來看6~10針頻次最高,而11針及以上較少。傳統中醫學認為取穴用針應少而精,針數越多刺激量越大,卻更易耗散氣血,多針多位點的頭穴刺激是否是患者所能接受的有效刺激量仍值得考究。
留針與行針是增加或維持刺激量的關鍵,包括留針時間、行針間隔、行針手法、行針時間等參數。本研究對該過程相關參數進行了頻次和關聯分析。留針時間結果顯示30 min頻次最高,其次為6~8 h長留針,留針時間最短20 min、最長24 h。古代留針時間多以“呼數”計之[7],僅為數分鐘,但留針時間應因病因人而異,對卒中而言,幾分鐘的短時留針顯然難以達到治療要求。目前來看,留針時間30 min的依據主要受兩方面影響。一為《靈樞·五十營》中“氣行交通于中,一周于身,下水二刻”,經氣運行一周所需時間“二刻”恰為28 min多,接近30 min;二受針刺效應最大化時間的限定,王飛等[8]通過設置 30 min、60 min組同樣證實留針30 min對卒中后下肢痙攣的療效優于60 min,但未設置更長時間的對照。多項研究[9-11]支持長留針對卒中后運動功能障礙療效更優,且研究時長最長可達24 h,可見留針時間對療效的影響并非簡單的線性關系,隨時間的延長或可呈現增加-衰減-再增加的趨勢。
行針手法強度結果顯示捻轉頻率200次/min頻次最高,最低手法強度為100次/min或明確要求快速捻轉。《針灸大成》言“刺有大小”,行針手法的強弱是達到最佳刺激量的核心,有平補平瀉的輕量刺激手法和大補大瀉的重量刺激手法。本結果示頭針刺激手法均屬強刺激手法,且手法要求已從定性描述向定量發展規范,或更易起到醒神開竅激活經氣的作用。各家頭針行針手法多樣,而以捻轉手法最為常用,這可能與頭皮結構特點使捻轉手法更易操作有關。
留針時間、行針間隔、手法強度與每次行針時間互相影響關聯,結果顯示出“長留針-大間隔-快捻轉-短行針”和“短留針-小間隔-快捻轉-長行針”的特點。如留針時間 6~8 h,行針間隔多為 30 min×2+2 h,捻轉頻率200次/min,每次行針時間多為1 min;而留針30 min時,行針間隔多為10 min,捻轉頻率仍保持200次/min,每次行針時間多為2~3 min。每次行針時間、行針次數、手法頻率共同形成單次治療總行針強度,與留針時間共同形成“留針時”刺激量因素。總結來看,二者是相互關聯、共同作用的彼此,其關系或許如本研究結果呈現的“長留針-小強度”“短留針-大強度”特點,以使單次治療總刺激強度達到相對一致“量學”要求。
頭電針療法以交流電的形式持續輸出電脈沖,相較于手法行針其有更穩定、客觀、可量化的刺激強度,可變參數主要為電流、頻率和波形[12]。頭電針治療卒中后運動功能障礙的臨床和實驗研究也多集中在頻率參數,檢索結果示其范圍由1 Hz至200 Hz不等。不同電針頻率在中樞的作用部位和神經化學機制不同[13-14],如2 Hz電針較50 Hz或100 Hz組更能促進大鼠神經調節蛋白 1的表達,可更好地促進卒中后運動功能恢復,但對多電針參數的組合研究仍需進一步開展。
總治療次數結果顯示20次最多,30次次之;從范圍來看,11至30次區間整體頻次高于其他范圍,這或與臨床實際多為連續治療 5 d休息 2 d、療程持續4周左右有關。治療間隔、治療次數與針刺后累積效應密切相關。現代研究[15]表明,隨著時間的推移針刺效應會逐漸增加達到某一峰值后繼而下降,科學控制針刺間隔和療程是維持和累積刺激量的關鍵。《靈樞·終始》中以不同脈象規定了“日一取之”“日二取之”等針刺間隔,對于卒中病的針刺治療,研究顯示每日針刺兩次效果優于1次[16-17],本研究納入的文獻以日治療1次居多,可見針刺間隔與療程仍需進一步規范優化。
有學者提出,一個療程的總劑量由單次治療的強度量、時間量、穴位數和總治療次數組成[14],結合前段所述,頭針治療卒中后運動功能障礙的總劑量可進一步解釋為單次治療刺激量(針具規格、總針數、總行針時間、行針手法強度、留針時間)和總治療次數的綜合作用結果。本研究對上述量學參數進行關聯分析,從支持度來看,針具 0.30 mm×40 mm、單次治療總針數6~10針、單次治療總行針時間±5 min、捻轉頻率200次/min、留針30 min、總治療次數21~30次的方案組合使用頻次較高;而從置信度來看,80%以上僅兩項,提示關聯性不強,量學參數尚缺乏較統一的標準。
刺激量與療效關系密切,但也并非是影響療效的唯一因素,其標準化研究更不等于統一化、簡單化,在把握總有效刺激量的同時,應根據臨床實際需要,充分發揮中醫學因病因人而異的思辨思想合理調整治療策略。本研究數據具有一定局限性,未來仍需業界同仁在充分挖掘典籍思想精髓的基礎上,運用現代科研方法和評價方法對專病開展多影響因素的量學研究。

