下頜骨髁突骨折的診治方案:基于上海交通大學醫學院附屬第九人民醫院顳下頜關節中心的經驗
何冬梅,楊 馳
上海交通大學醫學院附屬第九人民醫院口腔外科,上海交通大學口腔醫學院,國家口腔醫學中心,國家口腔疾病臨床醫學研究中心,上海市口腔醫學重點實驗室,上海 200011
下頜骨髁突骨折在臨床上常見,占下頜骨骨折的27%~50%,頜面部骨折的11%~16%[1]。髁突骨折的分類、治療以及后遺癥的預防和處理等一直是國內外學者關注的問題。1995 年在匈牙利布達佩斯舉辦了髁突骨折專題研討會[2],1999 年在荷蘭格羅寧根舉辦了髁突骨折的國際共識會議[3],2009 年國內學者在北京探討了髁突骨折與關節創傷的治療經驗[4],2012 年在法國馬賽舉辦了髁突骨折的研討會[5]。隨著外科技術及材料(鈦板、鈦釘、內窺鏡)的進步和影像學技術的發展(CT,特別是冠狀位CT 圖像重建,以及MRI),以及對髁突骨折治療經驗的不斷積累,過去一直存在爭議的診治策略出現了一些新的變化。本文在總結文獻的基礎上,結合上海交通大學醫學院附屬第九人民醫院楊馳團隊的診治經驗,圍繞髁突骨折的診治方案進行了討論,旨在為臨床提供參考。
1 下頜骨髁突骨折的影像學診斷
下頜骨髁突骨折的臨床表現包括下頜向患側偏斜,健側后牙及前牙開 、咬合紊亂,關節區軟組織腫脹,外耳道出血和張口受限等。影像學檢查是診斷的重要依據,包括全景片(X 光片)、CT 和MRI[6]。全景片方便經濟,可以用來明確有無髁突骨折及其他部位頜骨骨折的存在,并且能夠判斷骨折塊前后和向上的移位程度,可以作為骨折的初篩。但是對于囊內骨折,特別是細微骨折、兒童骨折及無移位的骨折存在一定的漏診率[7]。研究[6,8-9]發現,與全景片相比,CT特別是冠狀位CT圖像重建可以清晰地顯示髁突骨折的部位,骨折塊與關節窩、下頜支之間的位置關系,是診斷髁突囊內骨折并進行分類的最佳方法和治療的重要依據。髁突骨折后關節盤常伴隨骨折塊移位,MRI 是檢查關節盤位置和軟組織損傷的最佳手段。楊馳團隊的研究[10-11]發現,髁突囊內骨折常伴關節盤移位,占95.6%,關節盤等軟組織的損傷程度對骨折的愈后有重要影響。
2 髁突骨折的分類
髁突骨折根據影像學上骨折線的走行、骨折斷端之間的位置關系(移位、偏斜、重疊、脫離等)、髁突與關節窩的位置關系(移位、脫位等)等有多種分類方式[12]。目前廣泛使用的是1999 年荷蘭格羅寧根國際共識會議提出的按照骨折部位進行的3 型分類,即髁突(囊內)骨折、髁突頸部骨折、髁突下(基底部)骨折[3]。其中囊內骨折是指骨折線累及關節面的骨折,可以貫穿囊內外;而髁突頸部和基底部的骨折可以通過下頜切跡做下頜支后緣的參考線加以區分,骨折線大部分在參考線以上的為頸部骨折,反之為髁突下骨折[13]。2014 年NEFF等[5]進行了更詳細的分類,包括骨折的部位、骨折塊的碎裂情況、接觸面積、移位角度、與關節窩和下頜支殘端的位置關系等,為國際內固定協會(Association for the Study of Internal Fixation,AO/ASIF)所推薦使用。
此外,針對髁突囊內骨折,HLAWITSCHKA等[14]在文章中描述了NEFF 于1999 年提出的分類,即根據骨折線的起始位置,將其分為內側、外側和粉碎性骨折3 種類型。而NEFF 等[15]在2014 年從碎裂情況和接觸面積2 個方面又對其分類進行了細化。2009 年楊馳團隊通過冠狀位CT 圖像重建的研究發現,囊內骨折是髁突骨折中最常見的類型,占66.8%,并對NEFF 的分類進行了補充,按照內側骨折塊的大小將囊內骨折分為4 種類型[16]:①A 型骨折,骨折線經過髁突頭的外1/3,下頜支高度降低。②B 型骨折,骨折線經過髁突頭的中1/3,下頜支高度無變化。③C 型骨折,骨折線經過髁突頭的內1/3,下頜支高度無變化。④M 型骨折,髁突頭粉碎性骨折。2018 年YING 等[17]在此基礎上參考MRI檢查補充了關節盤的移位情況。上述分類對于治療有重要的指導意義。
3 髁突骨折的治療
髁突骨折的治療方法包括非手術治療和手術治療(開放復位固定)。由于2 種治療方法各有利弊,長期以來一直存在爭議,選擇何種治療方法需要結合髁突骨折的類型和移位情況、髁突與關節窩的關系、張口度和咬合關系、合并骨折情況、下頜運動功能的適應性改建能力,以及患者的年齡、全身情況、依從性和手術風險等來確定。此外,患者的期望值、外科醫師的能力、手術機構的技術和資源,以及患者的經濟支付能力等也是影響髁突骨折治療方式選擇的因素[18]。
3.1 非手術治療
非手術治療包括自然愈合和閉合性治療,是指不包括骨折開放性手術的任何治療。其中自然愈合適用于咬合關系未受影響的成人患者或兒童患者。楊馳團隊的研究[19]表明,影響髁突囊內骨折自然愈合的影響因素有年齡、骨折類型、下頜支殘端與關節窩的位置關系等,其中粉碎性骨折、下頜支殘端與關節窩有接觸或外上脫位者預后較差,容易形成骨關節病及關節強直。而對于咬合紊亂的患者,可以采用頜間彈性牽引的閉合性治療方法,包括正畸牙托槽、牙弓夾板、頜骨牽引釘、顱頜繃帶等。患者在治療過程中可以進行張口和咬合運動,而非頜間固定,從而防止關節強直的發生。非手術治療的優點是可以避免損傷面神經和手術瘢痕,成功的生物力學基礎是:①神經肌肉的適應性改建。②骨折愈合的骨性適應性改建。③牙齒的適應性改建[20]。但是非手術治療的缺點在于對于移位大或脫位,以及下頜支垂直高度降低大(≥4 mm)的骨折治療時間比較長,且可能無法最終恢復咬合關系。此外,非手術治療的后遺癥還有咬合紊亂、兒童和青少年的生長發育受限、顳下頜關節紊亂、創傷性骨關節炎和關節強直等[21]。其中咬合紊亂的發生率較高,占22.2%~28.6%,明顯高于手術患者[22]。而關節強直是髁突骨折最嚴重的后遺癥,發生率為0.2%~3.7%[21]。
3.2 手術治療
3.2.1 適應證和治療原則 髁突骨折手術治療的適應證為一切有可能引起嚴重后遺癥如關節強直、骨關節炎、咬合紊亂、牙頜面畸形等,而不能被非手術治療所解決的骨折[16]。楊馳團隊通過研究髁突骨折導致關節強直的類型發現,下頜支殘端外脫位出關節窩的占關節強直的58.3%,下頜支殘端與關節窩接觸的占41.7%[23];并由此提出髁突骨折手術的絕對適應證為不能被牽引復位的下頜支殘端外脫位于關節窩外的骨折(圖1),相對適應證為下頜支殘端與關節窩接觸的骨折(圖2)。此外,嚴重移位或脫位的髁突頸部和基底部骨折,例如骨折塊移位>45°,下頜支高度降低≥4 mm 等也是手術的相對適應證[24-29]。手術復位的優點是恢復了髁突的垂直高度和顳下頜關節的功能,以及咬合關系等[27,30]。
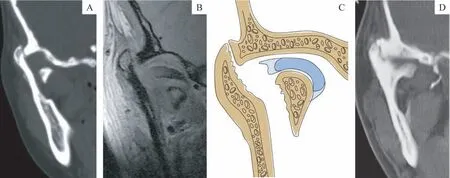
圖1 髁突骨折手術的絕對適應證:下頜支殘端外脫位出關節窩Fig 1 Absolute indication of condylar fracture surgery:ramus stump laterally dislocated out of the fossa

圖2 髁突骨折手術的相對適應證之一:下頜支殘端與關節窩接觸Fig 2 One of the relative indications of condylar fracture surgery:the ramus stump contacting with the fossa
目前公認的髁突骨折手術治療的原則是:①準確的解剖復位。既要恢復下頜骨原有的高度、突度、弧度,又要重建骨折前的咬合關系。②穩定的固定。防止骨折再移位,抵消影響愈合的不良應力,以促進骨性愈合。③減小損傷。遵循微創原則,盡量減少患者的痛苦。④早期功能運動。早期開閉口訓練促進骨折愈合及下頜運動功能恢復[31]。
3.2.2 手術方法 根據骨折部位可選用耳顳前切口、下頜后切口、下頜下切口和內鏡輔助下的口內切口。耳顳前切口適用于髁突中高位(囊內、頸部)骨折,便于復位,且有利于明確關節盤是否移位,及骨折塊與下頜支殘端和關節窩的位置關系。楊馳團隊采用的顳淺神經血管束前方入路的改良耳顳前切口,可以充分顯露髁突中高位骨折、保護面神經,同時利于修復關節盤[32]。髁突中低位骨折,包括頸部和基底部骨折,可選用下頜后切口、下頜下切口或內鏡輔助下的口內切口。下頜后切口穿腮腺入路,距離髁突頸部和基底部骨折較近,可保護面神經上下頰支,于其間隙顯露骨折斷端以及下頜支后緣,復位固定操作簡便。下頜下切口不易損傷面神經,但是距離骨折斷端較遠,復位固定比較困難。內鏡輔助下的口內切口復位固定的優點是避免損傷面神經和不留皮膚瘢痕,但是需要特殊的器械輔助復位和固定,且對技術的要求較高[33]。
髁突骨折的固定需要根據骨折的部位確定,可選擇雙皮質螺釘、鈦板等。楊馳團隊的固定經驗是:髁突高位(囊內)骨折根據骨折塊的大小選擇1 或2 顆長螺釘進行雙皮質固定,注意螺釘方向,不要超過內側極以免損傷關節面軟骨[32]。下頜支殘端有缺損或骨折塊太小不利于第2 個螺釘固定的,可采用小鈦板增加固定面積,同時術后1 個月內避免大張口等下頜運動[34](圖3)。髁突中低位(頸部和基底部)骨折,建議使用2 塊小鈦板——1 塊直板+1 塊L型板(圖4A),或1 塊“人”字形(圖4B),或梯形鈦板(圖4C)在髁頸部的前緣(壓力帶)和后緣(張力帶)分別進行固定,以提高固定的穩定性[16]。因復位固定不到位引起的咬合紊亂或錯位愈合的髁突骨折通過截開骨折塊進行重新復位和固定時需要考慮頜間結扎或牽引,建議觀察1~2 周,若咬合關系穩定則不再需要結扎或牽引,不然需要再延長牽引時間。
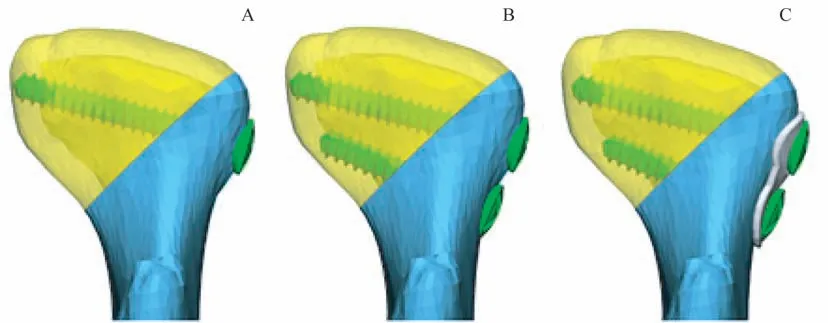
圖3 髁突囊內骨折固定示意圖Fig 3 Schematic diagrams of fixation of intracapsular condylar fractures
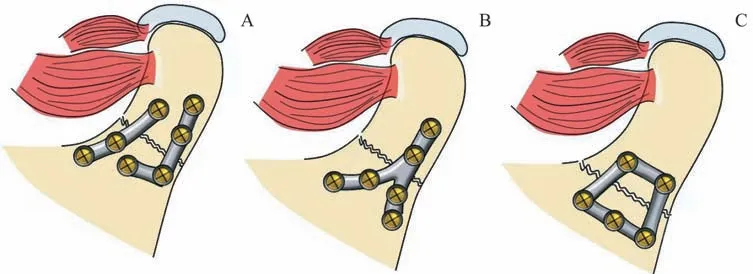
圖4 髁突低位骨折的壓力帶和張力帶固定示意圖Fig 4 Schematic diagrams of fixation of stress and tension bands in low condylar fractures
3.2.3 手術成功的關鍵 楊馳團隊通過研究提出手術成功的關鍵是:①正確的手術入路。②骨折的解剖復位和穩定的固定。③術中對翼外肌附著和髁突表面軟骨的保護,避免廣泛剝離或者游離骨折塊,以減少髁突吸收。④關節盤的復位。總之,正確的手術入路、髁突骨折的解剖復位和穩固的內固定有助于關節功能的恢復,但需要醫師較高的手術技巧并選對手術適應證[16]。
4 合并頜面其他骨折的治療
髁突骨折合并下頜骨骨折的發生率為43.47%,以頦部骨折最常見[35],會引起面下部增寬,下頜骨出現外展。無論髁突骨折采取何種治療方式,對合并的下頜骨骨折進行復位和固定,可以減少頜間牽引(固定)的時間,有利于關節功能的恢復[3]。手術順序通常先復位髁突骨折,再復位下頜骨及其他部位的骨折,這樣更有利于確保咬合關系的恢復[24]。楊馳團隊提出伴發頦部骨折的雙側髁突骨折出現下頜支殘端外上方移位或脫位出關節窩時的手術順序是:如頦部骨折未出現纖維性愈合,先復位髁突骨折于關節窩內,再復位頦部骨折;如頦部骨折已出現纖維性愈合,首先需要進行松解,然后再復位髁突骨折于關節窩內,最后復位和固定頦部骨折。這2 種情況都要注意舌側裂隙的關閉以確保下頜骨寬度的恢復,從而確保髁突復位于關節窩內,并檢查關節盤的位置,對關節囊外側進行修補或脂肪移植覆蓋,以減少關節強直的發生。
當髁突骨折合并面中部骨折時會導致面部高度、突度和寬度的變化。骨折復位順序為先復位固定髁突骨折和咬合關系,然后通過咬合復位固定上頜骨骨折。牙弓的恢復從骨折線較少、容易復位的頜骨入手,然后通過咬合關系再恢復對頜的牙弓[3,36]。
5 兒童和青少年髁突骨折的治療


6 髁突骨折的治愈標準
無論非手術治療還是手術復位固定,髁突骨折的治愈標準包括:①張口度>35 mm。②張口時無疼痛。③下頜在各個方向有良好的活動度。④恢復傷前咬合關系。⑤顳下頜關節穩定。⑥面部外形對稱協調。⑦無嚴重的手術并發癥及永久性神經損傷和后遺癥。⑧兒童和青少年髁突有繼續發育生長的潛能[16,45]。
以上對髁突骨折的診斷和治療的討論結合了文獻回顧和楊馳團隊的診治經驗,希冀為廣大醫師的臨床工作提供參考。
致謝感謝上海交通大學醫學院附屬第九人民醫院劉小涵醫師為本文繪圖。
利益沖突聲明/Conflict of Interests
所有作者聲明不存在利益沖突。
Both authors disclose no relevant conflict of interests.
作者貢獻/Authors'Contributions
何冬梅撰寫,楊馳修改。所有作者均閱讀并同意了最終稿件的提交。
The study was drafted by HE Dongmei and revised by YANG Chi.Both authors have read the last version of paper and consented for submission.
·Received:2022-03-02
·Accepted:2022-05-30
·Published online:2022-06-28

