甲基強的松龍應用于脊髓神經減壓手術圍術期對脊髓神經功能恢復的影響*
范雁東 孫宏杰 馬木提江·木爾提扎 羅 坤 新疆醫科大學第一附屬醫院神經外科,新疆烏魯木齊市 830054
脊髓神經減壓手術是當前臨床針對脊髓神經受壓患者的一項主流治療方案。但臨床實踐顯示,脊髓神經減壓手術患者脊髓神經功能顯著改善的同時,亦有部分患者術后出現神經癥狀愈發嚴重的問題,其與患者脊髓缺血再灌注損傷(Spinal cord ischemia-reperfusion injury,SCII)的發生存在密切關系[1-2]。SCII是當前臨床較為少見的一種原發性脊髓損傷患者出現的繼發性損害癥狀,其病理生理過程非常復雜,是一項多種因素、多項途徑共同作用引發的結果[3]。而在SCII的治療過程中,糖皮質激素能有效抑制脊髓損傷發生后的繼發性病理損傷過程。研究證實:糖皮質激素能有效降低SCII的發生率,緩解脊髓損傷患者的神經損害癥狀[4]。甲基強的松龍(Methylprednisolone,MP)是一種糖皮質激素代表性藥物,研究證實其在急性脊髓損傷中具有良好的預防與治療效果[5-6]。基于此,本研究針對MP在脊髓神經減壓手術患者圍術期的應用措施與效果進行深入研究,現報道如下。
1 資料與方法
1.1 臨床資料 選取2015年1月—2021年1月在我院接受脊髓神經減壓手術治療的148例患者作為研究對象,采用隨機數字表法分為試驗組(n=74)和對照組(n=74)。試驗組中男40例,女34例;年齡35~75歲,平均年齡(58.25±10.26)歲;病程20~48個月,平均病程(36.19±10.22)個月;神經壓迫累及胸段24例、累及腰段50例;單節段受累44例、雙節段受累30例。對照組中男38例,女36例;年齡35~75歲,平均年齡(58.49±10.05)歲;病程20~48個月,平均病程(36.28±10.14)個月;神經壓迫累及胸段25例、累及腰段49例;單節段受累48例、雙節段受累26例。兩組患者臨床資料比較,差異無統計學意義(P>0.05),具有可比性。本次研究經醫院倫理委員會批準,患者及其家屬簽署同意證明。
1.2 選擇標準 (1)納入標準:①患者均采用X線、CT、MRI等影像學檢查確診為脊髓神經受壓;②患者累節段均存在感覺運動障礙,符合脊髓神經減壓術治療指征;③能夠積極配合完成各項評測。(2)排除標準:①累及頸脊髓神經患者,脊髓神經嚴重損毀并導致截癱患者;②對本次研究中所用藥物存在過敏反應患者;③伴有嚴重糖尿病、高血壓、骨質疏松及活動性消化道潰瘍患者。
1.3 治療方法 兩組患者均采用脊髓神經減壓手術治療。對照組圍術期予以甘露醇(廣西南寧化學制藥有限責任公司,國藥準字H45020272,250ml∶50g)+蘭索拉唑(江蘇康緣藥業股份有限公司,國藥準字H20067606,15mg×12s)輔助治療,同時予以脫水、防感染、防應激性潰瘍等對癥處理。20%甘露醇125ml靜脈輸入,2次/d;蘭索拉唑用藥劑量為30mg,1次/d。試驗組圍術期同時采用MP(浙江仙居制藥股份有限公司,國藥準字H33020824,0.125g/支)靜脈輸入治療。其中術前30min內靜脈輸入總量為1 000mg,持續30min;術后1h靜脈輸入總量為100mg;術后1~5d靜脈輸入劑量分別為160mg、160mg、80mg、80mg、40mg。其余用藥及處理同對照組。
1.4 觀察指標 (1)并發癥發生率:統計兩組術后并發癥發生率,包括切口紅腫或炎癥、深靜脈血栓形成、消化道潰瘍等。(2)脊髓神經功能:使用美國脊髓損傷協會損傷分級評分系統(ASIA)進行評價,分為痛覺(84分)、輕觸覺(84分)、肌力(50分)3個維度,各維度得分越高即代表脊髓神經功能越好[7],評價時間為術前、術后14d。(3)炎癥因子水平:選擇血清腫瘤壞死因子-α(TNF-α)、白介素-6(IL-6)作為評價指標。兩項指標均使用酶聯免疫吸附法進行檢測,檢測時間為術前、術后14d。

2 結果
2.1 兩組并發癥發生率比較 試驗組術后出現切口紅腫或炎癥8例,并發癥總發生率為10.81%;對照組術后出現切口紅腫或炎癥5例,出現術后3h內神經癥狀加重2例,并發癥總發生率為9.46%。兩組并發癥總發生率比較,差異無統計學意義(χ2=0.074,P>0.05)。對照組術后神經癥狀加重者立即予以MP 30mg/kg靜脈滴注,持續15min,間隔45min后維持劑量為5.4mg/kg,持續滴注23h后神經癥狀緩解。兩組患者術后均無深靜脈血栓形成、消化道潰瘍、肺栓塞等并發癥出現。
2.2 兩組ASIA評分比較 術前,兩組ASIA痛覺、輕觸覺、肌力評分比較,差異無統計學意義(P>0.05);術后14d,兩組ASIA痛覺、輕觸覺、肌力評分高于術前,且試驗組高于對照組,差異有統計學意義(P<0.05)。見表1。
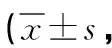
表1 兩組患者手術前后ASIA評分比較分)
2.3 兩組炎癥因子水平比較 術前,兩組TNF-α、IL-6水平比較,差異無統計學意義(P>0.05);術后14d,兩組TNF-α、IL-6水平低于術前,且試驗組低于對照組,差異有統計學意義(P<0.05)。見表2。

表2 兩組患者手術前后炎癥因子水平比較
3 討論
SCII指的是脊髓神經細胞在經歷一段時間的缺血狀態后血液再次灌注,患者神經功能不僅未能得到有效改善,反而出現神經癥狀再次加重的現象,為當前臨床在腰椎管狹窄、胸椎管狹窄等脊髓慢性壓迫患者減壓手術過程中必須著重預防的一項問題。臨床研究顯示:SCII的病發機制與氧自由基介導的脂質過氧化損傷、炎癥反應、細胞凋亡與自噬等因素存在密切關系[8]。亦有研究顯示:細胞內外離子濃度的變化、血液與脊髓屏障通透性的變化等在SCII的發生中亦發揮了關鍵作用[9]。基于當前SCII的發生機制仍需進一步研究,因此當前臨床針對SCII的防治同樣缺少統一有效措施。MP是一種人工合成糖皮質激素藥物類型,當前臨床多將其用于急性脊髓損傷患者的治療過程中,具有抑制炎癥反應、促進脊髓損傷修復、預防脊髓損傷后的繼發性損傷等多項功能。研究證實:MP能有效抑制人體內氧自由基的生成,對阻斷細胞膜脂質過氧化反應、保證鈣離子與離子通道的穩定性和平衡性均有良好效果;MP能夠有效抑制人體脊髓損傷過程中部分導致組織損傷的關鍵性因子水平,例如C-jun蛋白、Caspase-9mRNA等。同時能有效促進部分組織損傷保護性因子水平的提升,例如熱休克蛋白等,對減輕脊髓神經的繼發性損傷具有積極作用[10-11]。
本次研究方案中首先于脊髓神經減壓手術患者術前30min內靜脈輸入MP。原因在于雖然以往臨床在急性脊髓損傷的治療中多在術后使用MP沖擊治療,但近年來多項研究結果提示:在脊髓神經減壓前使用MP既能有效抑制患者手術應激反應的產生,同時能夠減輕術中操作造成的脊髓神經激惹癥狀,對預防SCII的發生和脊髓損傷后的繼發性損傷均有良好效果[12-13]。MP藥代動力學研究結果亦提示:在脊髓神經減壓操作前30min內應用MP能最大限度地發揮MP對脊髓神經的保護作用[14]。故本次研究首先在減壓術前30min內靜脈輸入MP,在術后則循序漸進的降低MP使用劑量,維持MP對SCII的防治效果和對脊髓神經功能的恢復效果。結果顯示試驗組術后并無神經癥狀再次加重,但對照組中有2例患者出現神經癥狀再次加重,經MP沖擊治療后緩解,但兩組并發癥總發生率比較,差異無統計學意義(P>0.05),說明脊髓神經減壓手術患者在圍術期采用MP治療并不會增加其術后并發癥發生率。臨床統計提示:MP在人體內使用的并發癥涉及切口感染、消化道潰瘍、深靜脈血栓形成等[14]。但本研究結果中兩組患者術后均無上述并發癥發生,說明MP的使用方法和劑量安全合理。術后14d試驗組ASIA痛覺、輕觸覺、肌力評分高于對照組,差異有統計學意義(P<0.05),與相關研究結果相近[15]。說明脊髓神經減壓手術患者在圍術期采用MP治療,能有效提升患者術后脊髓神經功能的短期恢復效果。術后14d試驗組TNF-α、IL-6水平低于對照組,差異有統計學意義(P<0.05),說明脊髓神經減壓手術患者在圍術期采用MP治療,能有效抑制患者術后炎性癥狀。亦有研究證實:MP在脊髓神經減壓手術中的應用能有效抑制患者炎癥反應,保護患者脊髓神經免受牽拉刺激干擾[16]。但需要注意的是,本次研究亦存在研究規模較小、隨訪時間較短的問題。后續應進一步擴大研究規模并延長隨訪時間,分析MP在脊髓神經減壓手術患者圍術期應用時的長期影響。
綜上所述,甲基強的松龍在脊髓神經減壓手術患者圍術期的應用不增加并發癥發生率,且能夠在短期內有效促進患者脊髓神經功能恢復,對抑制患者炎癥因子水平上升亦有積極作用,值得臨床推廣。

