人工肝治療重癥肝病并發侵襲性真菌感染臨床分析
蘇 倩,張 莉,夏玲玲,郜玉峰,李家斌
作者單位:安徽醫科大學第一附屬醫院感染病科,合肥 230022
重癥肝病是指各種原因導致的肝功能嚴重受損,包括各種類型的肝衰竭(liver failure,LF)、肝硬化急性失代償(acutely decompensated cirrhosis,AD)和晚期肝細胞癌等[1]。人工肝(artificial liver,AL)可以為肝細胞再生及肝功能恢復創造條件[2],是治療重癥肝病的重要手段之一。但AL治療時需深靜脈置管致皮膚黏膜屏障破壞,易繼發感染。其中,侵襲性真菌感染(invasive fungal infections,IFI)臨床表現不典型,容易被臨床醫師忽略。由于患者肝功能損傷重,抗真菌藥物選擇也存在不確定。重癥肝病患者并發IFI時如何早期診斷和治療,國內外尚未達成共識。現就本院診治的228例重癥肝病患者AL治療后并發IFI 的臨床特征進行歸納、總結、分析,為臨床診療提供參考。
1 材料與方法
1.1 病例資料回顧性分析安徽醫科大學第一附屬醫院感染病科收治的228例重癥肝病患者臨床資料,入院時間為2018年1月26日至2021年7月27日。納入標準:①各種類型的LF和AD,有/無肝惡性腫瘤病史;②近期行AL治療;③符合IFI診斷標準;④理解并簽署知情同意書;⑤臨床資料完整。LF診斷標準符合《肝衰竭診治指南(2018年版)》[2], AD是指代償期肝硬化發展至出現消化道出血、腹水、感染、肝性腦病或前述并發癥合并發生,需要住院治療[3],IFI 診斷標準參照中華醫學會重癥醫學分會制定的《重癥患者侵襲性真菌感染診斷和治療指南(2007)》[4]。
1.2 研究方法收集患者病歷資料,包括姓名、性別、年齡、住院天數、病史特點、診斷IFI前檢驗檢查、90 d病死率等,病史特點包括是否為乙型肝炎病毒(hepatitis B virus,HBV)感染,是否有肝硬化、糖尿病病史,治療中是否使用廣譜抗菌藥物和糖皮質激素>7 d;診斷IFI前檢驗檢查包括血液總膽紅素(total bilirubin,TBil)、白蛋白(albumin,ALB)、肌酐、白細胞計數(white blood cell count,WBC)、國際標準化比率(international standardized ratio,INR)、隱球菌莢膜抗原、β-1,3-D葡聚糖(G試驗);血液或支氣管肺泡灌洗液(bronchoalveolar larage fluid,BALF)半乳甘露聚糖抗原(GM試驗),血液、腹水等無菌體液、氣道分泌物以及 BALF 直接鏡檢/培養/“下一代”測序(“Next-generation” sequencing technology, NGS);計算終末期肝病模型(model for end-stage liver disease,MELD)評分。伏立康唑(voriconzole,VCZ)用藥達穩態后定期監測谷濃度。
1.3 治療方案臥床休息、合理飲食,避免飲酒及使用肝毒性藥物,使用藥物和AL治療改善和恢復肝功能,HBV感染者給予核苷(酸)類似物抗病毒治療。抗真菌治療方案:氟康唑400 mg靜脈滴注,每天1次;24 h后改為200 mg口服或靜脈滴注,每天1次。VCZ 6 mg/kg靜脈滴注,每12 h 1次;24 h后改為2 mg/kg靜脈滴注或口服,每12 h 1次。卡泊芬凈70 mg靜脈滴注,每天1次;24 h后改為35 mg靜脈滴注,每天1次。注射用兩性霉素B 5 mg/d,霧化吸入,每12 h 1次。
1.4 療效判斷IFI治愈是指臨床癥狀和體征消失,肝功能好轉,影像學提示病灶完全吸收。
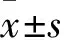
2 結果
2.1 基線特征AL治療后的重癥肝病患者228例納入研究,無IFI確診病例,臨床診斷和擬診IFI共22例為觀察組,余206例為對照組。IFI發病率為9.65 %(22/228),90 d病死率為63.64%(14/22)。基線特征:兩組住院天數、使用糖皮質激素>7 d、 WBC差異有統計學意義(P<0.05),年齡、性別、 HBV 感染、肝硬化、糖尿病、使用廣譜抗菌藥物、診斷IFI前指標(TBil、ALB、INR、MELD評分)、90 d病死率差異無統計學意義。見表1。

表1 228 例患者基線特征
2.2 22例IFI患者臨床特征觀察組 22 例患者,12 例符合IFI臨床診斷標準,10 例符合擬診標準。IFI 感染部位為呼吸道(22,100%)、血液(1,100%)、腹腔(1,100%)。臨床癥狀主要為發熱、咳嗽、咳痰。曲霉菌12例,占所有IFI患者的 54.5%;念珠菌 11 例,占所有IFI患者的50.0%。8例治愈的患者均使用VCZ抗真菌治療。見表2。

表2 臨床診斷組和擬診組IFI患者臨床特征*[n(%)]
2.3 VCZ治療與TBil的相關性22例患者中有17例給予VCZ單藥或序貫治療,剔除抗真菌療程短、未行VCZ谷濃度監測的11例,將6例患者VCZ治療期間TBil變化總結如下。見圖1 。診斷IFI時TBil較最后1次AL治療后都有不同程度的上升。在未更改其他治療方案的前提下,患者1、4、5抗真菌治療后TBil 穩步下降。患者2抗真菌治療3周,TBil由316.1 μmol/L上升至363 μmol/L,VCZ谷濃度升高(5 d時6.69 μg/ml,減量后8.31 μg/ml,停藥1周后正常)。患者3氟康唑治療6 d換用卡泊芬凈后TBil由236.5 μmol/L上升至258.2 μmol/L,痰培養提示黑曲霉菌,換用VCZ治療后TBil逐漸正常。患者6給予兩性霉素 B聯合 VCZ 霧化治療2周,TBil由124.1 μmol/L上升至282.5 μmol/L,VCZ谷濃度0.12 μg/ml,改為 VCZ 靜脈滴注/口服后 TBil 逐漸正常,肺部病灶逐漸吸收。

圖1 6例患者抗真菌治療過程中 TBil 變化
3 討論
重癥肝病患者存在免疫缺陷,對病原體的清除能力下降,使用廣譜抗菌藥物、糖皮質激素及侵入性操作等易并發IFI,是導致患者死亡的主要因素之一[5-8]。有研究指出[9]:LF合并IFI時28 d病死率達56 %,90 d病死率可達71 %。IFI 臨床癥狀不典型,且常與細菌感染并存,診斷困難。重癥肝病并發IFI確診時多已發展到嚴重階段,常用抗真菌藥物存在肝毒性,診斷和治療面臨較大挑戰。目前國內外尚無重癥肝病并發IFI診治的指南或共識。
AL是治療重癥肝病的有效方法之一,觀察組 22 例患者均行 AL 治療和使用廣譜抗菌藥物,存在2項IFI的危險因素。陳妍雯 等[10]研究表明,LF合并IFI 的危險因素除抗生素聯合使用和侵入性操作以外,WBC減少和MELD評分也是危險因素,更高的MELD評分與真菌或細菌感染顯著相關,并提示預后不良。本研究22例IFI患者在住院天數、使用糖皮質激素>7 d、WBC方面較對照組差異有統計學意義。并發IFI時住院時間延長,使用糖皮質激素易并發IFI,與現有的研究結果符合。但不同的是,22例IFI患者的WBC反而高于對照組,考慮與重癥肝病患者不僅出現真菌感染,細菌感染也多合并存在相關,或者WBC上升也可能與IFI相關。故尚不能依據WBC判斷重癥肝病患者是否并發IFI。兩組的MELD評分無差異,可能與樣本量有關。需擴大樣本量進一步研究。
王宇 等[11]分析了 2008年—2017年某醫院3 233 例LF患者,合并真菌感染患者372例,主要致病菌屬為念珠菌和曲霉菌,呼吸道感染占60.05%,口腔感染占29.91%。本研究中IFI發病率為9.65%(22/228),90 d病死率為63.64%(12/22)。感染部位均為呼吸道,兩位患者同時出現了腹水或血流感染。病原體主要為曲霉菌(54.5%,12/22)和念珠菌(50.0%,11/22)。其他部位和其他致病真菌感染報道不多,考慮與重癥肝病患者一般情況差,臨床癥狀隱匿,未及時送檢微生物學檢查相關。患者呼吸道癥狀明顯,易于被臨床醫師觀察到。
當重癥肝病患者出現以下情況時應考慮IFI[12]:①使用廣譜抗菌藥物治療48 ~ 72 h 無效或體溫正常后再次升高;②口腔黏膜真菌感染伴全身感染癥狀;③外周血WBC及中性粒細胞比例升高;④病情遷延或加重;⑤肺實變及肺浸潤性改變。該文獻中提出的病情遷延或加重并沒有給出具體指標。本研究顯示,圖 1中6名患者診斷IFI前TBil 較最后一次AL治療后都有不同程度的升高,經過抗真菌治療后TBil逐漸恢復正常。因此如發現不能用原發疾病解釋的TBil回升,應警惕IFI可能,TBil有望成為IFI早期診斷指標,后期會擴大樣本量進一步研究。
重癥肝病合并IFI患者的治療是臨床熱點和難點。重癥肝病患者早期表現不典型,凝血功能差,很難獲取病理標本,確診病例極為罕見。何時開始經驗性抗真菌治療,以及是否進行預防性抗真菌治療仍有爭議。目前臨床上常用的抗真菌藥物為多烯類、唑類、棘白菌素類和氟胞嘧啶4類。大多數現有證據僅限于輕至中度肝損傷的患者,在重度肝損傷患者尚缺乏明確建議。重癥肝病并發IFI時病死率高,一旦臨床上考慮IFI ,抗真菌藥物應盡早應用。但也應考慮到部分抗真菌藥物可能會引起肝功能損害加重或其他不良反應,如VCZ引起肝功能損傷的證據較多,國內專家共識不建議在重度肝損傷患者中應用[4, 13]。但也有專家提出不同意見,張瑩 等[14]研究認為VCZ 作為 Child-Pugh C 級肝硬化合并IFI患者一線用藥,VCZ 導致的肝損害發生率僅有3.95%(3/76),參考Child-Pugh A 、Child-Pugh B 級推薦劑量給藥是安全的。美國感染病學會(Infectious Diseases Society of America,IDSA)發布的2016年版《曲霉菌感染臨床診療指南》的意見[15],也推薦使用VCZ作為侵襲性肺曲霉病(invasive pulmonary aspergillosis,IPA)治療的首選藥物。本研究中17例IFI患者使用VCZ治療,在監測VCZ 谷濃度的前提下,8例治愈,未發現嚴重不良事件,提示VCZ是安全有效的。
VCZ療效與其血藥濃度有關,血藥濃度較高的患者通常更容易出現神經毒性[16]。但VCZ血藥濃度與肝臟毒性的關系則存在爭議,有研究[16]顯示兩者相關,但也有研究[17]發現兩者無明顯關聯。本研究顯示VCZ 谷濃度過高可引起 TBil 升高,1例患者停藥1周后VCZ谷濃度才恢復正常。雖然尚沒有足夠的證據支持VCZ相關肝損害的發生與其血藥濃度之間的相關性,但考慮到VCZ引起的不良反應多為可逆性,停藥后多可逐漸恢復,VCZ也是氟康唑耐藥念珠菌如光滑念珠菌、克柔念珠菌引起嚴重侵襲性念珠菌病的首選藥物。因此,VCZ仍為重癥肝病并發IFI首選藥物。應注意VCZ谷濃度與年齡、性別、年齡、體質量等生理因素,CYP2C19基因多態性,白蛋白、CRP、腎功能等病理因素,藥物之間的相互作用等相關,治療期間應制定個體化方案,定期監測VCZ谷濃度。
AL治療重癥肝病可并發IFI,感染部位多為呼吸道,曲霉菌和念珠菌多見。VCZ治療重癥肝病并發IFI患者安全有效,可作為首選藥物,并根據患者具體病情制定個體化給藥方案。存在IFI感染高危因素的患者,治療期間如出現不能用基礎疾病解釋的 TBil 回升,應警惕IFI。國內指南已有15年未更新,且缺少侵襲性念珠菌病主要特征的診斷標準,是否可以將NGS、曲霉抗體等檢測指標納入指南還需要更多的循證醫學依據。

