血管內皮生長因子和臨床特征對彌漫性大B細胞淋巴瘤的預后影響
沈子園,賀晨露,閆冬梅,王祥民,孫 財,桑 威,黃水平,孫 晗
作者單位:1徐州醫科大學公共衛生學院流行病與衛生統計學系,徐州 2210042徐州醫科大學附屬醫院血液科,徐州 221006
血管內皮生長因子(vascular endothelial growth factor,VEGF)是一種高度特異性的促血管內皮細胞生長因子,通過自分泌/旁分泌方式特異地作用于血管內皮細胞上的受體,由腫瘤細胞、血管內皮細胞和巨噬細胞所合成。其可誘導血管生成,以維持或恢復細胞局部氧和營養供應所需的毛細血管網的增殖和擴張,減少局部組織缺血[1-2],在多種癌癥血管生成和進展中起著重要作用[3]。彌漫大B細胞淋巴瘤(diffuse large B-cell lymphoma, DLBCL)是最常見的非霍奇金淋巴瘤亞型。由于DLBCL的高度異質性,其預后因患者年齡,臨床病理特征和遺傳因素而異。基于臨床變量的國際預后指數(international prognostic index,IPI)是預測DLBCL患者預后的常用模型[4]。目前,探討VEGF水平對DLBCL預后影響的相關報道較少,因此該研究回顧性收集了203例初診為DLBCL且具有VEGF確切數值的患者數據,以探討VEGF對預后的影響。
1 材料與方法
1.1 病例資料回顧性收集2012年11月—2021年1月徐州醫科大學附屬醫院收治的經病理診斷確診為DLBCL的患者共203例。患者均為初診,具有明確病理診斷,且通過查體、手術或影像學檢查確定腫瘤侵犯部位,采用Ann Arbor分期系統,每例均登記臨床資料,包括性別、年齡、臨床分期、IPI,乳酸脫氫酶(lactic dehydrogenase,LDH)和白蛋白(albumin,Alb)等指標。并通過胸腹部CT平掃、B超定位明確患者有無肝、脾、淺表淋巴結腫大,同時收集患者免疫組織化學分析的結果,如MYC、BCL-2、BCL-6、細胞起源(GCB/Non-GCB)和Ki-67等。
1.2 實驗方法收集患者外周血樣3 ml于EDTA抗凝管中,所有樣品在3 500 r/min離心10 min,取出分離血清采用酶聯吸附法進行VEGF水平測定,根據制造商使用說明,使用VEGF ELISA試劑盒(北京健平金星生物科技有限公司)測定血清VEGF水平。用BIOBASE全自動酶免工作站(山東博科生物產業有限公司)進行雙波長進行測定,依據校準品測量值與濃度繪制出標準曲線,然后根據樣品的吸光值在坐標上找出對應的濃度,參考值范圍為0.00~142.2 pg/ml。
1.3 隨訪通過查閱患者電子病歷及紙質病史記錄,確認患者住院治療情況,對患者進行電話隨訪,隨訪時間截至2021年7月15日。總生存期(overall survival,OS)定義為患者確診DLBCL到任何原因死亡或隨訪結束之間的時間間隔。
1.4 統計學處理計量資料采用中位數(四分位數間距)表示,兩組間比較采用Mann-Whitney U檢驗;計數資料采用n(%)表示,組間比較采用Pearson χ2檢驗。對連續變量采用基于MaxStat統計量的方法,以確定其最佳截斷值(cut-off)。預后分析采用Kaplan-Meier曲線,組間比較使用Log-rank檢驗,采用Cox比例風險模型進行單因素、多因素分析,P<0.05為差異有統計學意義。所有統計分析采用SPSS和R軟件。
2 結果
2.1 一般資料203例患者中男性104例(51.2%),女性99例(48.8%),年齡14~87(58.25±13.42)歲,98例患者超過60歲,LDH升高90例(44.3%),Ann Arbor分期Ⅲ/Ⅳ期97例(47.8%),38例患者的Ki-67≥90%,27例(13.3%)患者中樞受累,CD5陽性患者43例,患者的基線特征如表1所示。

表1 203例DLBCL患者一般資料
2.2 生存分析截止至隨訪結束時,死亡67例(33.0%),病人的中位隨訪時間為37.6個月(95%CI:35.712~39.555),5年OS為62%,患者的生存概率曲線如圖1所示。
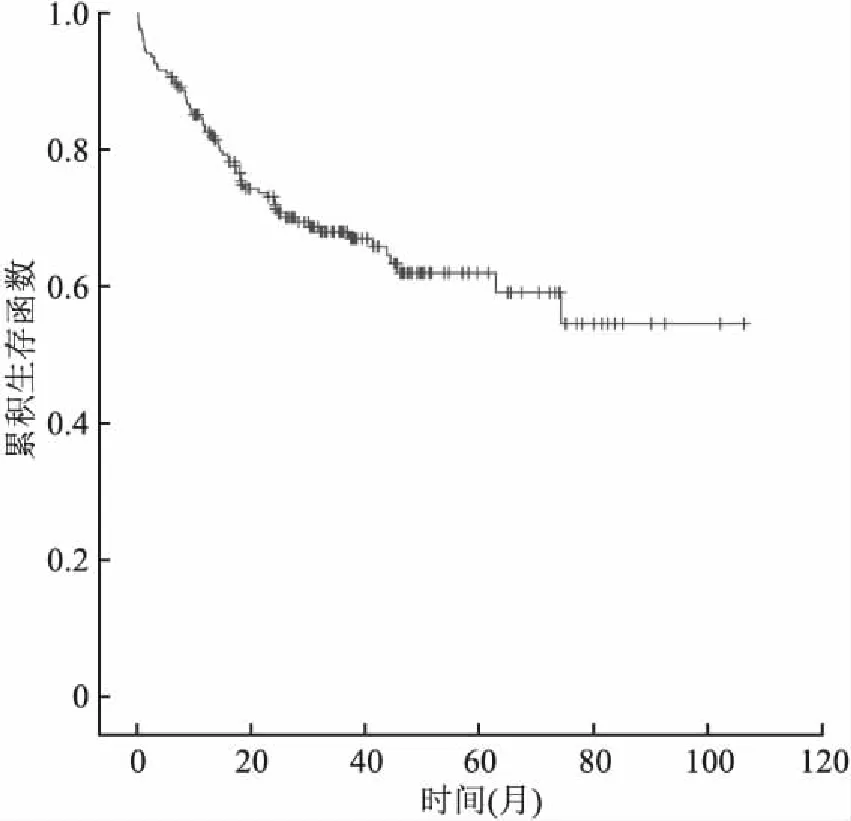
圖1 203例DLBCL患者的生存曲線圖
對兩組患者臨床表現及實驗室檢查數據進行統計學分析,Mann-Whitney U檢驗結果表明VEGF、年齡、紅細胞計數、血紅蛋白、血小板、白蛋白、β2-MG、LDH和纖維蛋白原在存活組與死亡組之間的數值差異有統計學意義(P<0.05,表2)。Pearson 2結果表明BCL-2、中樞受累、肝脾腫大、Ann Arbor分期、ECOG評分和IPI評分組間差異有統計學意義(P<0.05),大包塊、CD5、BCL-6和骨髓受累組間差異無統計學意義。
2.3 VEGF及其它連續變量的最佳截斷值的確定基于MaxStat統計量(圖2)計算出VEGF、白蛋白、β2-MG、紅細胞計數、血紅蛋白、乳酸脫氫酶和年齡的最佳截斷值分別為266.8 pg/ml、40.6 g/L、1 708 μg/L、3.82×1012/L、103 g/L、668 U/L和57歲。
2.4 生存分析
2.4.1單因素、多因素分析 單因素分析表明DLBCL的預后受多種因素的影響:VEGF、紅細胞計數、Alb、ECOG評分、血紅蛋白、Ann Arbor分期、LDH、β2-MG、B癥狀、中樞受累、年齡、大包塊和BCL-2(P<0.05)。將上述變量引入Cox模型采用向前逐步法進行多因素分析,結果表明VEGF、紅細胞計數、血紅蛋白和白蛋白是預后的獨立影響因素(表3)。
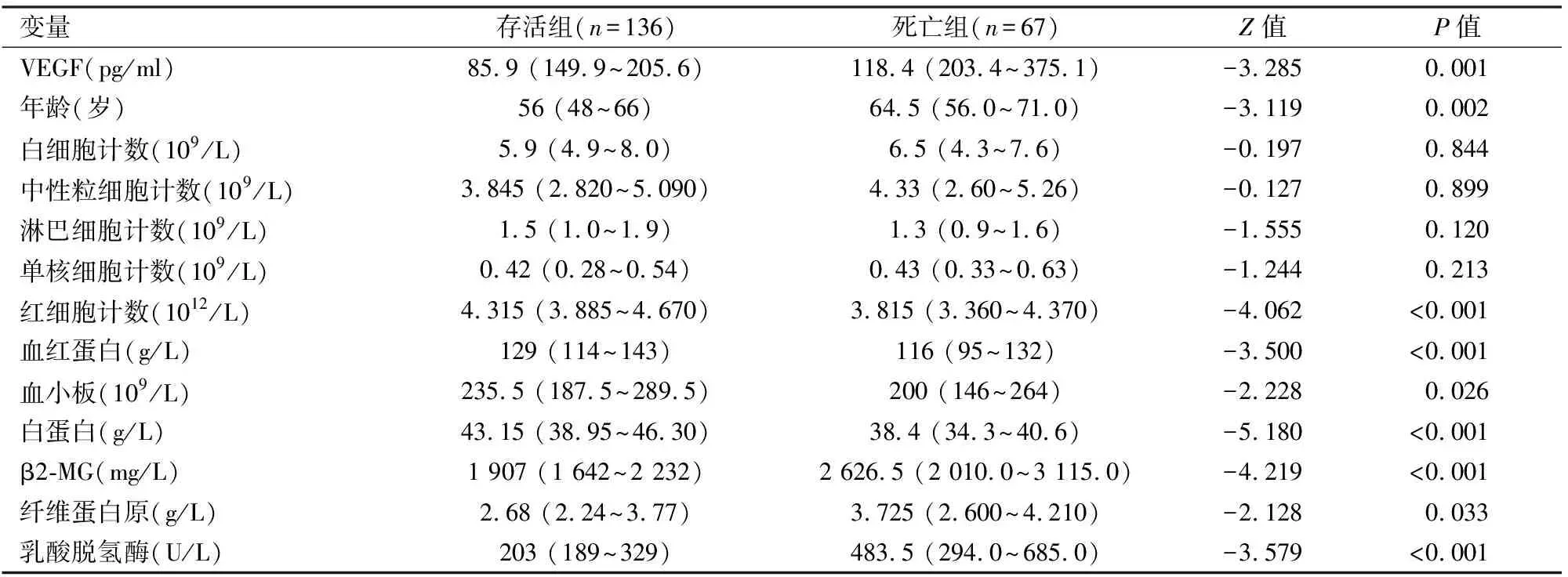
表2 計量資料組間差異Mann-Whitney U檢驗
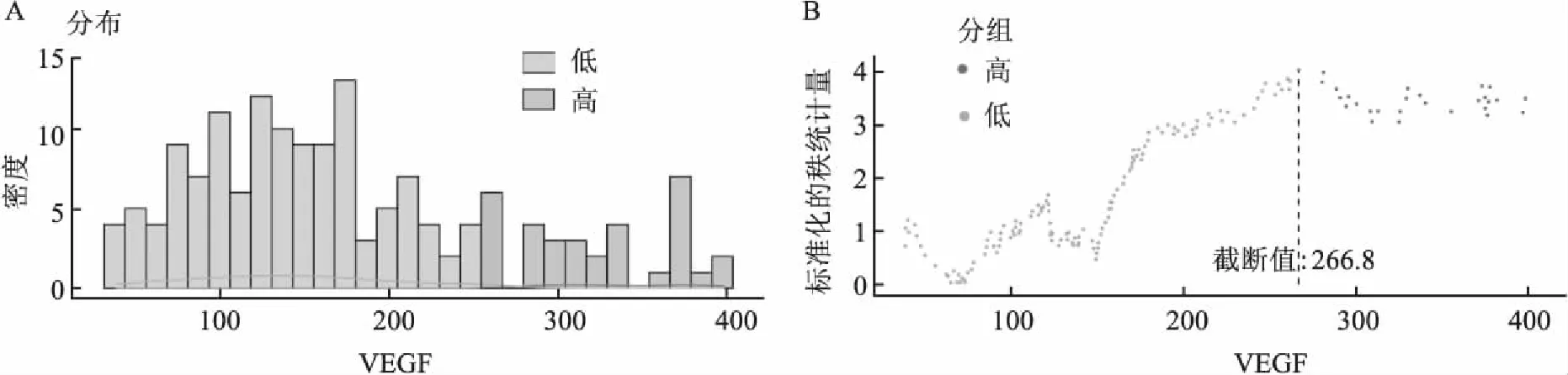
圖2 基于MaxStat統計量獲得患者VEGF的最佳截斷值
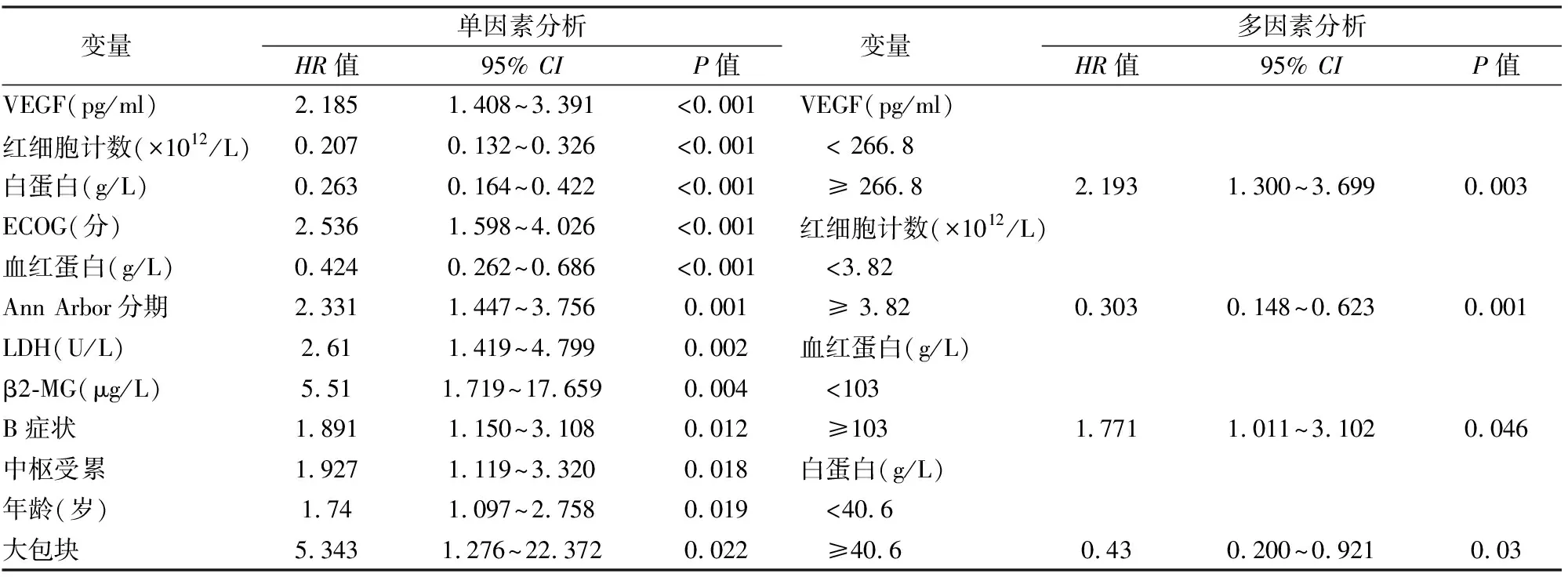
表3 DLBCL患者預后影響因素分析
2.4.2VEGF和臨床病理特征的相關分析 課題組分析了VEGF水平和臨床病理的相關性,結果表明VEGF較高的患者伴有更高的Ann Arbor分期、ECOG評分、IPI得分、BCL-2陽性和MYC陽性表達(P<0.05),但在細胞起源和BCL-6表達中未見差異(表4)。
進一步分析不同VEGF水平的患者在Ann Arbor分期、ECOG評分、IPI不同風險組、BCL-2和MYC表達中的生存情況。結果表明,在總體患者中VEGF<268.8時患者的生存情況較好,低VEGF的患者5年OS為65.5%,而高水平的VEGF患者5年OS僅為38.7%(圖3A)。此外,Ann Arbor分期中Ⅲ/Ⅵ期,ECOG<2分,IPI低危組,BCL-2陰性表達和MYC陽性表達組中的低VEGF水平患者的生存結局較好(圖3B~F)。
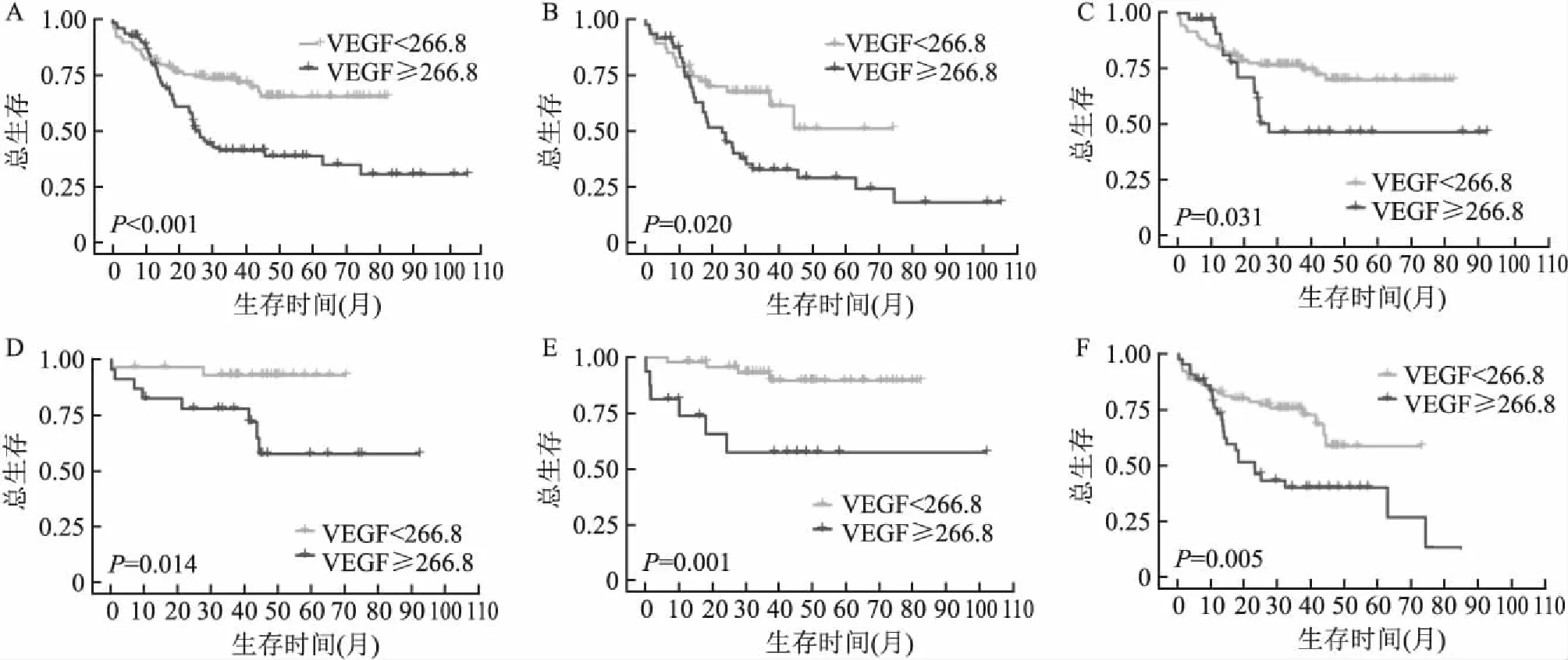
圖3 不同水平的VEGF患者組間生存分析
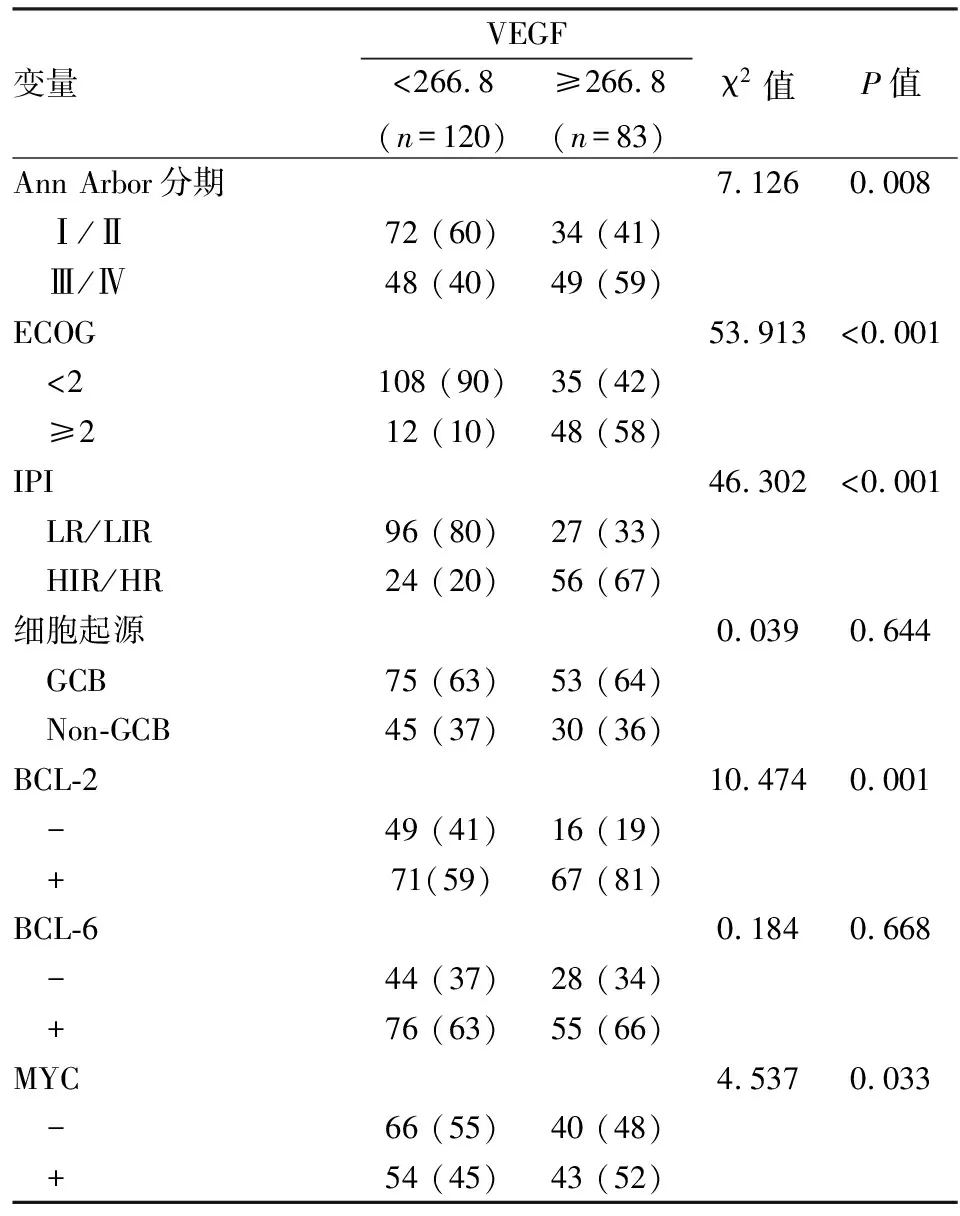
表4 不同VEGF水平和臨床病理的組間差異分析[n(%)]
3 討論
VEGF是1999年Gerber et al[5-6]從牛垂體星狀細胞外分離而成的一種糖蛋白,具有刺激內皮細胞分裂、增生、促進內皮細胞移行和增強血管通透性等生物學效應。VEGF可通過旁分泌作用于內皮細胞上的VEGF受體(VEGFR),還可通過自分泌與腫瘤細胞上的VEGFR結合促進腫瘤細胞增殖,同時抑制其凋亡,在實體腫瘤血管生成及腫瘤細胞遷移、侵襲等方面均發揮重要作用[7]。DLBCL由于其具有高度的侵襲性與異質性,患者的臨床表現、腫瘤的病理形態及生物學特征等存在巨大差異且預后效果差異很大[8]。近幾年,關于血管再生與相關腫瘤疾病的研究取得了一定的進展,且血管生成對于腫瘤的惡變、生長、轉移等方面至關重要,其中有研究[9]顯示,VEGF水平的高表達與腫瘤細胞侵襲轉移有明顯相關。本回顧性研究通過分析203例初診DLBCL患者的臨床數據,表明VEGF水平是DLBCL患者的獨立預后因素,VEGF水平升高的患者生存情況明顯較差。
VEGF參與生理性血管發育,其在不同的病種中表達水平存在差異,基于實驗室ELISA法測定VEGF的參考范圍為0.00~142.2 pg/ml,本研究基于MaxStat計算出VEGF在DLBCL中的最佳截斷值為266.8 pg/ml,且VEGF<268.8 pg/ml的患者生存情況明顯高于VEGF水平增高的患者。此外分析表明存活組與死亡組患者的VEGF水平比較也存在差異,死亡組患者的VEGF水平高于存活組患者的VEGF,且差異有統計學意義。同時,存活組與死亡組DLBCL患者之間的年齡、紅細胞計數、血紅蛋白、血小板、白蛋白、β2-微球蛋白、LDH、纖維蛋白原、BCL-2陽性表達、中樞受累、肝脾腫大、Ann Arbor分期、ECOG評分和IPI評分組間也同樣存在差異。
本研究結果表明,高水平的VEGF是DLBCL患者的獨立不良預后因素,此外多因素分析提示紅細胞計數、白蛋白過低,血紅蛋白過高,年齡較大的患者預后情況較差,這與先前的研究結果基本一致[10-12]。DLBCL的臨床病理有著顯著的特異性,先前的研究[8,13]表明生發中心起源的患者預后情況優于非生發中心起源的患者,CD5陽性表達的DLBCL患者預后情況較差。本研究中進一步分析VEGF水平與臨床病理的相關性,VEGF較高的患者伴有更高的Ann Arbor分期、ECOG評分、IPI積分、BCL-2陽性和MYC陽性表達。KM分析表明Ann Arbor分期中Ⅲ/Ⅵ期、ECOG<2分、BCL-2陰性表達和MYC陽性表達組中的低VEGF水平患者的生存結局均較好。此外,本研究進一步證實了課題組之前的一項小樣本研究結果,VEGF可以對IPI評分中低危組患者的生存情況進行更加精細的劃分[14]。
綜上所述,這項回顧性的臨床研究證實了治療前的VEGF水平與DLBCL患者的預后有關,并且確定了影響DLBCL預后的VEGF的最佳截斷值,基于該截斷值,可以對不同的細胞起源、IPI、ECOG、BCL-2陰性表達組患者再分層,證明了高水平的VEGF對DLBCL預后的影響。但本研究為單中心、回顧性分析,尚需開展前瞻性、多中心臨床研究以探討VEGF水平在DLBCL預后判斷中的作用。

