婦產科腹腔鏡術后促進胃腸蠕動功能恢復的護理效果
陳滿蘭* 黃 暉 梅春香
(江西省高安市婦幼保健院,江西 高安 330800)
近些年來,隨著醫療水平的提升、醫療設備的更新、微創技術的發展,腹腔鏡手術成為婦產科常用的治療方法,具有創傷小、術后恢復快、治療效果佳等優點,能夠有效清除患者的病變組織,減輕患者的癥狀,穩定患者的病情[1]。但是臨床實踐發現,在腹腔鏡手術治療過程中,因麻醉藥物、手術創傷等因素的影響,患者的胃腸功能會減弱[2]。再加上患者術后需要長時間臥床休養,進一步放慢了胃腸蠕動速度,導致患者術后容易出現腹脹、惡心、嘔吐等情況,不利于患者的預后[3]。因此,術后加強對腹腔鏡手術患者的護理干預是非常重要的,有利于促進患者的康復。鑒于此,本文將80例婦產科腹腔鏡手術患者作為試驗對象,探析綜合護理干預后的效果,具體報道內容請看下文。
1 資料與方法
1.1 一般資料 本研究一共納入80例試驗對象,均為我院婦產科診治的腹腔鏡手術患者,試驗開展時間2020年1月至2021年12月,按紅綠雙色球法將80例患者分為兩組,每組例數為40例。對照組患者年齡在23~48歲,平均(36.85±5.24)歲;體質量指數20.58~27.63 kg/m2,平均(23.58±2.16)kg/m2;手術類型:子宮肌瘤切除術15例,囊腫手術17例,子宮全切術8例。研究組患者年齡在22~49歲,平均(36.18±5.42)歲;體質量指數20.47~27.42 kg/m2,平均(23.16±2.34)kg/m2;手術類型:子宮肌瘤切除術14例,囊腫手術16例,子宮全切術10例。對比分析兩組的各項資料,P>0.05。本次研究通過倫理委員會的批準。
納入標準:①80例患者擇期開展手術治療。②患者年齡>18歲。③在開展腹腔鏡手術治療前,患者的胃腸功能正常。④患者均了解本文研究內容和目的。
排除標準:①患者存在原發性免疫系統疾病或其他惡性腫瘤疾病。②患者不同意開展腹腔鏡手術治療。③中途退出研究者。④精神異常、溝通困難、認知障礙者。
1.2 方法
1.2.1 對照組 給予常規護理,主要內容:①術后加強對患者的病情監測,仔細觀察和記錄患者的各項體征(如心率、血壓等),及時發現患者的異常情況并進行處理。②做好常規宣教,向患者介紹手術流程以及疾病的相關知識,特別是術后胃腸蠕動功能對身體康復的重要性,提高患者術后治療的配合度。③做好情緒疏導,術后主動與患者交流,了解患者的情緒,做好心理疏導和安撫工作,使患者以樂觀心態面對康復治療。
1.2.2 研究組 給予綜合護理,主要內容:①做好體位干預:手術結束后,護士協助患者放松腹部肌肉,減少腹部切口的張力,并根據患者的病癥制定緩解疼痛的方法,如按摩或理療腹部,1天1次,一直到腹部疼痛消失方可停止。②做好飲食指導:根據患者機體狀況,飲食喜好制訂合理、均衡飲食計劃。術后鼓勵患者盡早進食,從而增加消化道的分泌物,促進腸道功能,刺激腸道出現排空發射,防止腹脹的發生。術后6 h叮囑患者食用白蘿卜湯來協助腸胃蠕動,多食用膳食纖維與營養物質豐富的食物,嚴禁飲用豆漿、牛奶等極易產氣的食物,囑咐患者多喝水,每日飲水量在2 500 mL以上,防止便秘,排氣后指導患者食用流食來改善胃腸功能。③做好芒硝外敷:將芒硝研磨成粉狀,并調和成糊狀,貼敷在患者的下腹部位置,嚴格控制外敷時間。若是患者術后1 d肛門仍然沒有排氣情況,需要更換芒硝進行貼敷;若是患者發生肛門排氣,則不需要進行外敷。④做好穴位按摩:手術治療8~10 h后,患者若是出現腸鳴音,需找準患者的足三里穴進行按摩,護士利用大拇指和中指來按壓患者腹部的相關穴位,以穴位有發熱和酸脹感受為宜,每次按摩1 min,間隔1 min后再次進行按摩,反復按摩5次。⑤運動指導:患者意識恢復,病情穩定后,引導其進行呼吸提肛練習。患者采取平臥狀態,促使機體完全得到放松,將兩手放置在腹部,進行呼吸練習。患者腹部下陷,肛門縮進,保持5 s后呼氣,直至腹部隆起后再放松肛門。每日反復進行20次左右。進食前進行,這樣能促進腸胃蠕動,恢復患者的胃腸功能。
1.3 觀察指標
1.3.1 胃腸蠕動功能恢復效果 仔細記錄患者的胃腸蠕動時長、首次肛門排氣時長、首次排便時長等。
1.3.2 腹脹發生率 判斷依據:①干預后患者的手術切口無疼痛癥狀,自己感覺腹部存在脹氣,評定為輕度腹脹。②干預后患者的腹部明顯膨出,手術切口輕微脹痛,但可以忍受,評定為中度腹脹。③干預后患者的腹部明顯膨出,手術切口劇烈脹痛,且患者呼吸困難,評定為重度腹脹。④干預后患者無明顯腹脹感,評定為無腹脹[4]。計算腹脹發生率。
1.3.3 炎性因子與免疫功能指標 干預1周后,空腹抽取5 mL外周靜脈血,做好離心處理,離心時間為10 min,離心速度控制在每分鐘3 000 r,獲取上清液。①炎性因子:利用酶聯免疫吸附法檢測患者的WBC、IL-2以及IL-6水平。②免疫功能指標:利用流式細胞儀(型號:CytoFLEX)檢測患者的CD3+、CD4+以及CD8+。
1.4 統計學方法 將數據納入SPSS20.0軟件中分析,計量資料比較采用t檢驗,并以()表示,率計數資料采用χ2檢驗,并以率(%)表示,P<0.05表示差異有統計學意義。
2 結果
2.1 分析兩組臨床指標水平 從表1的結果能夠發現,干預1周后,在胃腸蠕動時長、首次肛門排氣時長、首次排便時長以及首次進食時長上,研究組短于對照組(P<0.05)。
表1 分析兩組臨床指標水平(h,)

表1 分析兩組臨床指標水平(h,)
2.2 分析兩組腹脹情況 從表2的結果可以看出,干預1周后,在腹脹總發生率上,相較于對照組(22.50%),研究組(7.50%)明顯更低,對比差異較大(P<0.05)。
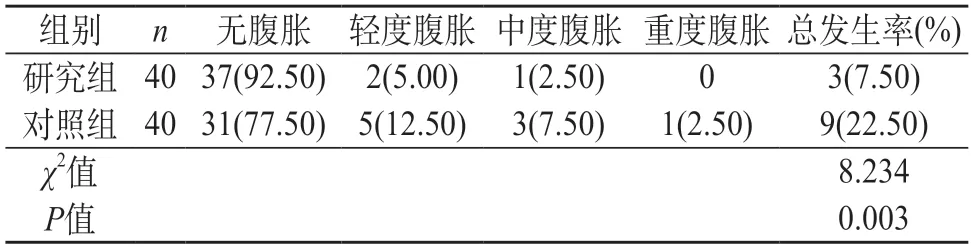
表2 分析兩組腹脹情況 [n(%)]
2.3 分析兩組炎性因子水平變化 從表3的結果能夠發現,干預1周后,在WBC與IL-2上,研究組高于對照組;在IL-6水平上,研究組低于對照組(P<0.05)。
表3 分析兩組炎性因子水平變化()
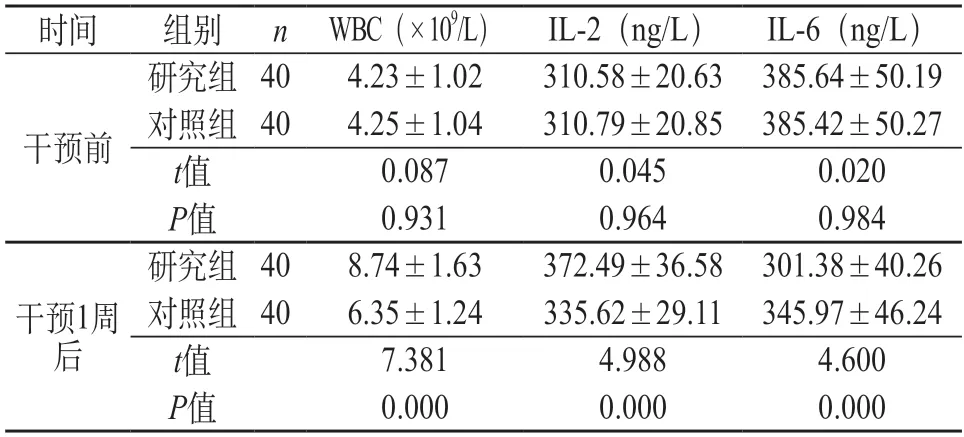
表3 分析兩組炎性因子水平變化()
2.4 分析兩組免疫功能指標變化 從表4的結果可以看出,干預1周后,在以及上,研究組高于對照組(P<0.05)。
表4 分析兩組免疫功能指標變化()
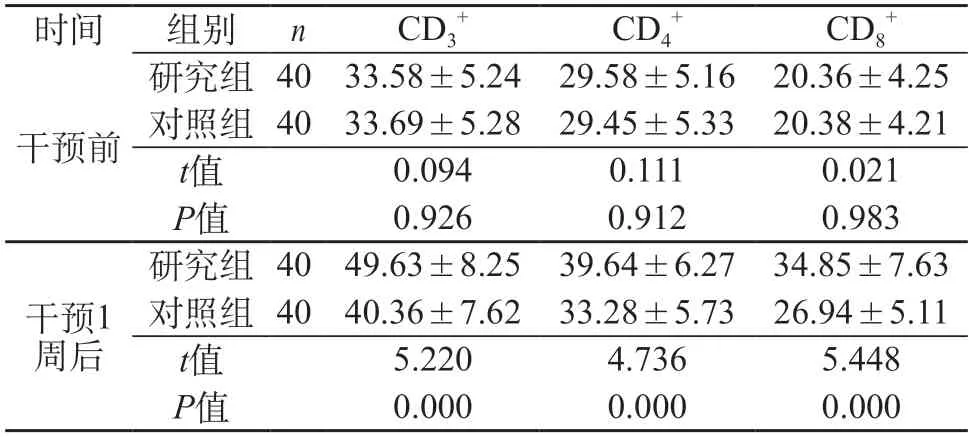
表4 分析兩組免疫功能指標變化()
3 討 論
隨著微創外科技術不斷發展,腹腔鏡手術已經受到婦產科高度關注。由于手術部位較特殊,術后極容易引起較多并發癥。因此腹腔鏡手術后護理干預則顯得十分重要[5-6]。
常規的護理方法雖然能夠改善患者術后痛苦,但是針對性不強,護理效果較低,難以達到患者護理滿意評價[7]。而綜合護理作為以生理-心理-社會醫學模式理念衍生的臨床護理模式,是以患者實際情況為依據開展的具有科學性、針對性的護理模式,將其用于腹腔鏡手術患者的護理干預后,可有效彌補常規護理的局限,取長補短,改善患者的胃腸蠕動功能[8]。腹腔鏡手術患者由于對病情、手術等了解不全面,極容易術前出現緊張、恐懼等不良情緒,影響手術效果。給予心理護理能夠調節患者心理狀態,保證手術順利。術后實施飲食指導、運動指導,能夠全面保障患者病情恢復安全。本次研究發現,研究組經綜合護理干預后,其胃腸蠕動時長、首次肛門排氣時長、首次排便時長以及首次進食時長短于對照組,腹脹總發生率低于對照組(P<0.05),表明綜合護理干預的效果更佳。分析原因是:相較于常規護理,綜合護理堅持“患者為中心”的護理理念,兼顧患者的身心整體情況,為患者提供全方位的護理服務,盡可能滿足患者合理的護理需求[9]。給予患者飲食干預、鼓勵患者盡早飲食能夠補充患者手術期間身體所流失的微量元素,促進胃腸道神經的興奮;芒硝外敷、穴位按摩與運動指導能夠加快患者術后胃腸功能的恢復,促進胃腸道的蠕動[10]。腹腔鏡手術作為一種侵入式操作,會給患者的身體造成創傷,機體產生大量的炎性介質,影響患者的胃腸功能。WBC、IL-2以及IL-6是臨床常見的炎性因子,術后機體的WBC、IL-2的表達水平會異常降低,IL-6的表達水平會異常升高,這些可作為衡量患者胃腸功能轉歸的指標。此外,臨床研究表明,機體細胞免疫功能恢復情況將會影響患者的胃腸功能恢復情況。以及是臨床常見的T淋巴細胞,當機體的胃腸功能受到影響后,上述因子含量會降低。本文結果顯示,干預后,研究組的WBC、IL-2、以及高于對照組,IL-6低于對照組(P<0.05)。究其原因是相較于常規護理,綜合護理始終把患者放在護理工作的首位,通過飲食指導能夠改善胃腸蠕動功能,而胃腸運動的恢復會增加WBC與IL-2的含量,抑制IL-6的釋放,降低免疫抑制能力,從而增強患者的免疫能力。
綜上所述,綜合護理用于婦產科腹腔鏡手術的效果良好,對于胃腸蠕動功能的恢復具有促進作用,臨床可進一步推廣運用。

