快速康復外科理念在胃癌圍手術期護理中的應用效果
呂 鑫
(赤峰市醫院腫瘤外科,內蒙古 赤峰, 024000)
胃癌是臨床常見的惡性腫瘤,其主要指的是起源于胃黏膜上皮細胞的惡性病變,在40~70歲人群中有著較高的發病率,且發病率逐年攀升。由于飲食結構的改變、工作壓力增大及幽門螺桿菌感染等原因,使胃癌逐漸呈現年輕化傾向。胃癌多發生于胃竇部,胃大彎、胃小彎及前后壁受累。胃癌根治術是臨床治療胃癌的常見術式,其在挽救患者生命安全、延長生存期方面有著顯著的作用。但該術式也會引起括約肌損傷,導致術后出現反流性食管炎,影響胃生理功能。胃癌手術的成功實施不僅取決于臨床醫師操作水平,而且與圍術期護理干預密切相關,恰當、有效的護理能夠提高患者舒適度,改善預后。隨著現代護理服務質量的持續改進,快速康復外科的優勢得到了醫學界的認可,其是多學科理論下的產物,強調患者術前、術中及術后階段貫穿快速康復理念,積極采取優化改進措施,在保障手術安全性的同時,盡可能縮短患者術后恢復時間,將風險控制到最低,加快康復速度。為探究快速康復外科理念護理在胃癌圍手術期的應用價值,本研究選取2019年10月~2021年10月赤峰市醫院收治的150例胃癌患者進行研究,現將結果報道如下。
1 資料與方法
1.1 一般資料
選取2019年10月~2021年10月赤峰市醫院收治的150例胃癌患者,應用隨機數表法將其分為觀察組與對照組,每組75例。觀察組男40例,女35例;年齡25~74歲,平均年齡(57.59±6.32)歲;病程3個月~1年,平均病程(7.35±1.56)個月;國際通用腫瘤分期(TNM)分期:Ib期21例,Ⅱ期38例,Ⅲ期16例。對照組男42例,女33例;年齡26~76歲,平均年齡(57.31±6.57)歲;病程4個月~1年,平均病程(7.32±1.43)個月;TNM分期:Ib期24例,Ⅱ期36例,Ⅲ期15例。兩組一般資料比較,差異無統計學意義(>0.05),有可比性。患者及家屬對研究目的、流程表示了解,簽訂知情同意書,自愿參與研究。本研究經赤峰市醫院醫學倫理委員會批準。
1.2 納入與排除標準
納入標準:①經超聲、CT檢查及病理學確診為胃癌;②交流無障礙,可配合研究;③資料齊全,年齡>18歲;④符合手術指征,行手術治療。
排除標準:①伴隨重要臟器嚴重損傷者;②合并精神類疾病者;③伴隨其他惡性腫瘤者;④合并全身性感染疾病者;⑤存在胸腔積液、腹水及水腫者;⑥合并免疫功能障礙或凝血障礙者;⑦存在手術禁忌證或不耐受者;⑧妊娠婦女;⑨既往存在腹部手術史者;⑩伴隨癌轉移者。
1.3 方法
對照組圍術期行常規護理,術前對患者進行健康宣教,做好器械準備,完成術前常規檢查,留置尿管、胃管。術前12 h禁食、4 h禁水。術中協助醫師完成各項操作,補液無限制。術后肛門排氣后可進流質食物,患者恢復良好后拔除引流管,加強并發癥觀察護理。
觀察組手術全程融入快速康復外科理念,具體如下。(1)術前護理。確保患者保持良好的休息,了解患者病史、生活習慣。通過視頻或健康手冊講解手術流程,說明科室優勢及技術水平,消除思想顧慮,并告知術后并發癥風險,使患者做好心理準備。術前禁食6 h、禁水2 h,予以250 mL 5%葡萄糖氯化鈉溶液鹽水口服。進入手術室前給予500 mL 10%葡萄糖溶液靜脈輸注,以緩解手術應激。術前無需腸道準備。(2)術中護理。手術室溫度以25 ℃為宜,輸液液體進行加溫,限制輸液量,膠體液在500 mL以下,晶體液不得超過1500 mL。用保溫毯覆蓋體腔暴露位置,加強體溫監測,防止患者受涼。手術期間結合患者體質量及手術時間對輸注液體量予以控制,速率以3~5 mL/(kg·h)為宜。無需應用吻合口架管,術后采用可吸收縫合線對切口予以縫合,無需留置引流管。(3)術后護理。術后采用自控鎮痛泵鎮痛,觀察并預防并發癥發生。指導患者盡早下床活動,麻醉清醒6 h后將患者調整為半臥或側臥位,為患者翻身、拍背、按摩四肢。術后1 d鼓勵患者下床,包括床旁站立、走動、上廁所等,術后2 d可結合患者耐受情況增加活動量。術后1 d經鼻腔腸管泵入5%葡萄糖氯化鈉溶液,速率以10 mL/h為宜,可飲用溫開水緩解口干。術后2 d予以腸內營養支持,患者保持坐姿,勤翻身,促進腸蠕動,促進腹脹緩解。術后2 d流質飲食,3 d后可進食軟面條、稀飯等半流質食物,恢復后調整正常飲食結構。
1.4 觀察指標
比較兩組患者術后恢復指標、炎癥因子水平、隨訪并發癥情況、護理滿意度。①術后恢復指標包括術后排氣、排便、下床活動、靜脈輸液時間及住院時間,并計算住院費用。②抽取兩組患者手術前和術后3 d的晨起空腹靜脈血5 mL,離心10 min后,取上清液,采用酶聯免疫吸附雙抗夾心法檢測血清腫瘤壞死因子-α(TNF-α)、白細胞介素-6(IL-6)與C-反應蛋白(CRP)水平。實驗試劑盒由上海吉泰依科賽生物科技有限公司提供。③采用赤峰市醫院制訂的滿意度問卷評估兩組患者的治療滿意度,包括20個問題,每項按照1~5分評分,總分值100分,按照滿意程度的不同劃分為≥80分、60~79分、<60分3個級別,分別表示十分滿意、基本滿意與不滿意,護理滿意度=(十分滿意+基本滿意)例數/總例數×100%。問卷信度0.846,效度0.793。④并發癥類型包括切口感染、出血、消化道不適、下肢深靜脈血栓,并發癥發生率=并發癥發生例數/總例數×100%。
1.5 統計學分析
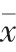
2 結果
2.1 兩組術后恢復指標比較
觀察組患者術后排氣時間、術后排便時間、下床活動時間、靜脈輸液時間及住院時間均短于對照組,觀察組住院費用少于對照組,差異有統計學意義(<0.05)。見表1。
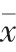
2.2 兩組炎癥因子水平比較
術前兩組患者TNF-α、CRP、IL-6水平比較,差異無統計學意義(>0.05);與術前比較,術后3 d兩組TNF-α、CRP、IL-6水平均有升高,差異有統計學意義(0.05);觀察組術后3 d TNF-α、CRP、IL-6水平低于對照組,差異有統計學意義(<0.05)。見表2。
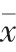
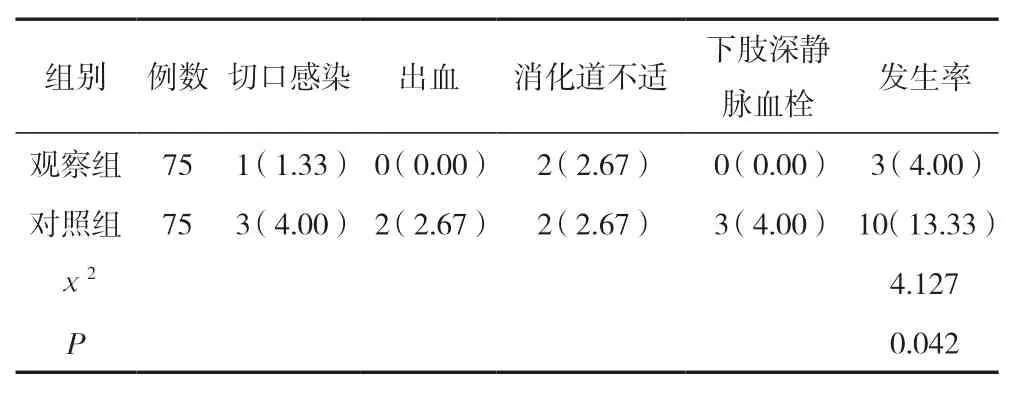
2.3 兩組并發癥發生率比較
觀察組并發癥發生率低于對照組,差異有統計學意義(<0.05)。見表3。
2.4 兩組滿意度比較
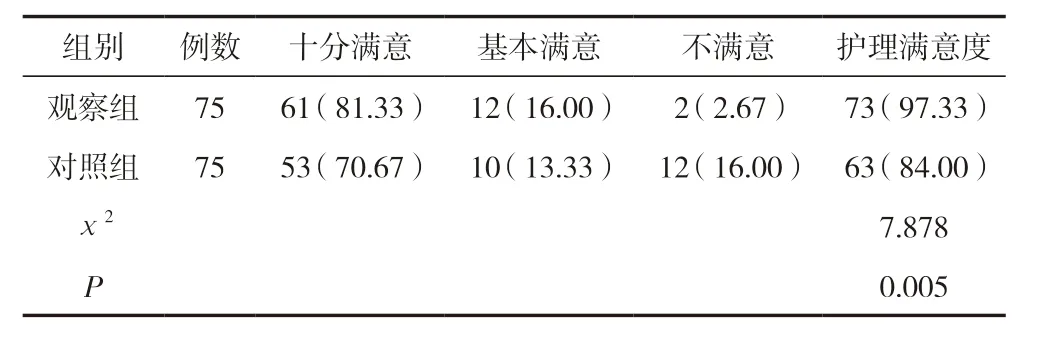
觀察組護理滿意度為97.33%,高于對照組的84.00%,差異有統計學意義(<0.05)。見表4。
3 討論
胃癌在所有新發癌癥中占8%~10%,具有較高的病死率,胃癌早期缺乏特異性表現,少數合并飽脹不適、消化不良,癥狀輕微,容易被忽視,大部分患者確診時為進展期胃癌,錯失了最佳治療時機。調查研究發現,早期行胃癌根治術患者五年生存率能夠達到90%以上,因此對胃癌的早期診斷及治療尤為重要。胃癌切除術是治療胃癌的有效術式,其僅需要切除部分胃,在此期間配合圍術期護理可改善患者癥狀、提高患者生存質量。
胃癌患者圍術期護理貫穿患者從術前準備到術后恢復的全程,是一種全方位、多層次的護理服務。傳統護理理念在圍術期主要關注的是術前檢查和術中麻醉、嘔吐、誤吸等,保障手術的順利進行,保障患者安全度過手術危險期,缺乏對患者心理及術后恢復質量的關注。患者禁食禁水時間長,容易引起口干、脫水,減少血容量,增加了術中低血糖風險。作為一種創傷性操作,手術會引起蛋白質、維生素等的過度消耗,降低患者機體免疫力與抵抗力,一方面弱化患者組織自我修復能力,另一方面影響術后切口愈合。近年來,快速康復外科理念在手術患者中的優勢得以體現,該理念最早由丹麥醫生提出,強調對手術患者的整體干預,各項護理措施相互銜接、緊密聯系,在促進術后恢復、縮短住院時間方面有著顯著的效果。快速康復理念強調對患者全身器官功能的保護,核心內容包括胃腸道準備、早期下床活動、飲食干預、康復訓練等,以更好地改善患者預后。本研究結果顯示,觀察組術后排氣、排便、下床活動等恢復用時、住院時間均較對照組短,住院費用更少,說明該護理模式可加快患者術后各功能恢復,且能夠減少醫療費用。快速康復理念術前6 h禁食,2 h禁水,可減輕機體負擔。術前2 h予以補充碳水化合物可彌補手術所致的水電解質紊亂,減輕手術應激刺激,降低麻醉風險。術前心理護理能夠使得患者焦慮、緊張情緒得到調節。快速康復外科強調術中保溫,這是因為長時間手術操作會影響機體基礎代謝,降低體溫,增加活性物質分泌,增強應激反應。適當的保溫不僅能夠防止受涼,而且能夠減少對患者的刺激。以往圍術期護理多在術中大量補液,盡管能夠保障手術順利實施,但術中補液也增加了水腫、心臟負荷超載等不良反應的發生風險。快速康復外科理念認為應嚴格限制圍術期補液,控制輸入的量與速率。而且快速康復外科護理理念無需進行鼻胃管留置,避免了相關并發癥的出現,且提高了患者舒適度。本研究結果顯示,兩組TNF-α、CRP、IL-6水平術后均有提高,提示手術操作會對患者產生一定的應激,引起炎癥反應,但在提升幅度方面觀察組相對較低,說明觀察組護理模式下所導致的炎癥反應更輕。隨訪結果顯示觀察組并發癥發生率更低,患者滿意度較高,提示其能夠使得患者獲得更好的預后。但本研究樣本量較少、隨訪時間有限,研究結果可能有所偏倚,應加強后續隨訪及遠期生活質量評估。
綜上所述,圍術期快速康復外科理念的應用,有利于減輕胃癌手術患者炎癥反應,降低并發癥發生率,提高患者滿意度,有利于術后恢復。

