對比腰硬聯合麻醉與全麻對老年下肢骨折患者麻醉效果及凝血功能的影響
白永勝
(菏澤市牡丹人民醫院麻醉科,山東 菏澤, 274000)
下肢骨折為臨床多發病,大都是因受到外界強力應力作用而致骨折連續性中斷。老年群體具有年齡高、骨脆性高、骨密度低等特點,是下肢骨折易患人群。老年下肢骨折患者常需進行手術治療,但由于老年患者重要器官功能與代償能力、循環功能均已發生不同程度的減退,對循環波動的耐受性較差,因此,術中很容易受到麻醉、創傷和疼痛等因素影響引起應激反應,誘發認知功能障礙與譫妄綜合征,不利于預后。因此,選擇的合適麻醉方案,有利于通過減少麻醉應激改善老年下肢骨折患者循環功能、認知功能及術后疼痛,對改善患者手術預后有積極的輔助意義。本研究對腰硬聯合麻醉與全身麻醉這兩種麻醉方法在老年下肢骨折患者中的具體應用情況作出闡述。
1 資料與方法
1.1 一般資料
回顧性分析2020年1月~2021年1月菏澤市牡丹人民醫院收治的63例老年下肢骨折手術患者作為研究對象,根據手術麻醉方案不同將患者分為全麻組(33例)和聯合組(30例),全麻組行全身麻醉,聯合組行腰硬聯合麻醉。全麻組男20例,女13例;年齡60~77歲,平均年齡(68.42±3.96)歲;體質量59~74 kg,平均體質量(66.23±3.57)kg。聯合組男19例,女11例;年齡60~78歲,平均年齡(68.49±3.01)歲;體質量58~75 kg,平均體質量(66.41±3.49)kg。兩組患者一般資料比較,差異無統計學意義(>0.05)。患者對研究知情同意,自愿簽署知情同意書。本研究已獲菏澤市牡丹人民醫院醫學倫理委員會審核批準。
1.2 納入與排除標準
納入標準:①由常規影像學檢查明確診斷為下肢骨折者;②年齡≥60歲者;③與下肢骨折手術適應證相符者;④美國麻醉醫師協會(ASA)分級Ⅰ~Ⅲ級者;⑤既往無四肢手術史者。
排除標準:①同時并發其他骨折者;②伴其他嚴重的、未能良好控制的基礎疾病者;③合并重要臟器功能障礙者;④合并凝血功能障礙或免疫功能障礙者;⑤患有精神性疾病者;⑥手術過程中出血量>1 000 mL者;⑦手術方式發生改變者;⑧腰硬聯合麻醉穿刺失敗者。
1.3 方法
術前30 min,所有患者均予以咪達唑侖注射液(生產企業:江蘇恩華藥業股份有限公司,國藥準字H10980025,規格:2 mL∶10 mg)0.05 mg/kg,建立靜脈通道,做好手術準備。
1.3.1 全麻組
選用麻醉藥物咪達唑侖注射液0.05 mg/kg、枸櫞酸芬太尼注射液(生產企業:江蘇恩華藥業股份有限公司,國藥準字H20113509,規格:2 mL∶0.1 mg)4 ug/kg、丙泊酚注射液(生產企業:江蘇恩華藥業股份有限公司,國藥準字H20123138,規格:20 mL∶0.2 g)1.5 mg/kg、注射用順阿曲庫銨(生產企業:浙江仙琚制藥股份有限公司,國藥準字H20090202,規格:5 mg)0.15 mg/kg進行麻醉誘導;待患者睫毛反射消失后,實施氣管插管操作,連接麻醉機,行機械通氣干預。麻醉過程中持續泵入丙泊酚注射液,并使用枸櫞酸芬太尼注射液與順阿曲庫銨維持麻醉。
1.3.2 聯合組
結合患者骨折發生位置,取適宜側臥位,定位患者L3~L4椎間隙,行硬膜外穿刺,成功后,用25G脊髓麻醉針穿刺其硬膜外的蛛網膜下腔,觀察有無腦脊液流出;腦脊液流出后,取已經配置好的濃度為0.5%、劑量為2 mL的鹽酸羅哌卡因注射液(生產企業:江蘇恒瑞醫藥股份有限公司,國藥準字H20060137,規格:10 mL∶100 mg)慢慢注入,之后將脊髓麻醉針退出,實施硬膜外置管,置管深度約3~4 cm,通過合理調節并維持麻醉平面,展開手術,術中動態依照具體情況采用一定劑量羅哌卡因行麻醉維持。患者采用全髖關節置換術或人工股骨頭置換,全髖關節置換術中先處理髖臼側、再處理股骨側,選擇合適的股骨假體予以復位;人工股骨頭置換患者截骨后置入股骨頭假體。
1.4 觀察指標
①麻醉優良率。以麻醉優良率進行麻醉效果的評價,評價等級如下。優:患者有良好的鎮痛效果,肌肉放松,并未使用輔助藥物;良:患者肌肉處于輕度牽拉狀態,肌肉稍有不適、有輕度痛感,術中輔助使用了止痛藥物;可:患者肌肉處于中度牽拉狀態,肌肉有嚴重不適感,顯著疼痛,術中多次使用止痛藥物才完成手術;差:患者肌肉處于重度牽拉狀態,麻醉鎮痛無效,對手術的順利操作造成影響。麻醉優良率=(優+良)例數/總例數×100%。
②疼痛評估。通過術后48 h視覺模擬評分法(VAS)評估患者疼痛情況,分值0~10分,分值越高代表疼痛感受越明顯。
③認知功能。術前、術后6 h、術后24 h采用簡易智力狀態檢查量表(MMSE)評估兩組患者的認知功能,量表包含5個方面、總計30分,分數越低表示患者認知功能降低的越嚴重,當總分<24分時,提示存在認知功能障礙。
④譫妄。采用譫妄評定方法(CAM),量表中包括11個條目,評分總計11~44分,分值≥20分表示發生譫妄。
⑤采集患者麻醉前1 h(T0)、麻醉后即刻(T1)、麻醉后30 min(T2)、麻醉后2 h(T3)以及手術結束后24 h(T4)的血液樣本,并使用全自動血凝儀對凝血酶原時間(PT)、纖維蛋白原(Fbg)進行檢測,PT正常值12~14 s,Fbg纖維蛋白原2~4 g/L。
1.5 統計學分析
2 結果
2.1 兩組患者麻醉優良率比較
聯合組患者麻醉優良率高于全麻組,差異有統計學意義(<0.05)。見表1。

2.2 兩組患者術后48 h VAS評分比較
術前,兩組患者VAS評分比較,差異無統計學意義(>0.05);術后48 h,兩組患者VAS評分顯著降低,且聯合組VAS評分顯著低于全麻組,差異有統計學意義(<0.05)。見表2。
2.3 兩組患者各時段MMSE評分比較
術前,兩組患者MMSE評分比較,差異無統計學意義(>0.05);術后6 h、術后24 h兩組患者MMSE評分均降低,但術后6 h、術后24 h聯合組MMSE評分均高于全麻組,差異有統計學意義(<0.05)。見表3。
2.4 兩組患者各時段CAM評分比較
術前,兩組患者CAM評分比較,差異無統計學意義(>0.05);術后6 h、術后24 h兩組患者CAM評分均升高,但術后6 h、術后24 h聯合組CAM評分均低于全麻組,差異有統計學意義(<0.05)。見表4。
2.5 兩組患者各時段凝血指標比較
T1、T2、T3、T4聯合組PT均高于全麻組,T2聯合組Fbg水平低于全麻組,差異有統計學意義(<0.05)。見表5。
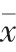
3 討論
隨著年齡的增長,老年人各項器官功能皆處于逐漸衰退的狀態,很多老年人存在骨質疏松、反應遲鈍等問題,很容易在日常生活中由于受到外力而造成骨折,因此,老年下肢骨折在臨床上常見,并多采取手術治療。但由于老年患者大部分都合并多種慢性疾病,如高血壓、糖尿病等,對于手術治療方案的安全性提出了很高要求。麻醉藥物的使用已經被明確可以誘發患者術后中樞神經系統紊亂、認知功能障礙等問題,全身麻醉、腰硬聯合麻醉均為臨床常用麻醉方案;而有效的麻醉方式能夠減輕手術應激,保證患者機體血流動力學的穩定性,從而降低靜脈血栓發生風險。全身麻醉指的是以靜脈注射或氣管插管等方式把麻醉藥物輸入患者體內,起到對中樞神經系統的抑制作用,達到麻醉效果;腰硬聯合麻醉是一種椎管內麻醉技術,起效快、阻滯效果強,既能減少麻醉藥物使用量,又能延長麻醉效果。
本研究中,聯合組患者麻醉效果優良率高于全麻組,差異有統計學意義(<0.05)。提示對老年下肢骨折患者采取腰硬聯合麻醉的方式較全麻更有利于保證麻醉的有效性。術后48 h,聯合組患者VAS評分低于全麻組,差異有統計學意義(<0.05)。說明腰硬聯合麻醉的應用有利于減輕患者疼痛程度,分析原因認為腰硬聯合麻醉把麻藥注入到蛛網膜下腔、阻滯脊神經、起到鎮痛鎮靜的作用,使用麻醉劑量少、可控性強,有利于改善患者疼痛程度。無論是腰硬聯合麻醉還是全身麻醉均可能會對患者認知功能產生影響,麻醉藥物進入機體后會和腦組織中的乙酰膽堿發生反應,致使膽堿傳遞系統出現紊亂,影響到大腦的信息傳遞功能和記憶功能,損傷患者的認知功能,還會造成神經纖維變性、神經細胞凋亡,激活半胱天冬酶,對腦血液流量與腦供氧能力造成影響,導致術后易發生認知功能障礙,引起人體Tau蛋白異常,對神經遞質傳遞產生影響,造成認知功能受損。本研究結果顯示,術前,兩組患者MMSE評分、CAM評分比較,差異無統計學意義(>0.05);術后6 h、術后24 h兩組患者MMSE評分均降低、CAM評分均升高,但術后6 h、術后24 h聯合組MMSE評分均高于全麻組,CAM評分均低于全麻組,差異有統計學意義(<0.05)。提示兩種麻醉方案均會對患者造成一定的認知功能影響,但腰硬聯合麻醉方式對患者的影響程度更低。譫妄是麻醉常見不良反應,對患者術后恢復有很大影響,本研究結果顯示,腰硬聯合麻醉對避免患者術后譫妄的發生有一定幫助,保證麻醉效果。
本研究結果顯示,聯合組患者在T1、T2、T3、T4時的PT水平均要高于全麻組,T2聯合組Fbg水平均要低于全麻組,差異有統計學意義(<0.05)。提示腰硬聯合麻醉有利于保證老年下肢骨折患者血流動力學的穩定性,可能與其能夠有效改善患者炎性反應、抑制凝血途徑激活有關,該麻醉方式亦有利于保證老年患者對手術的耐受度,從而確保治療效果。
綜上所述,與全麻比較,腰硬聯合麻醉用于老年下肢骨折患者的麻醉效果更好,可維持凝血功能穩定,減輕認知功能障礙與譫妄發生程度,改善患者疼痛,有利于促進患者術后恢復。

