震蕩呼氣正壓訓練在慢性阻塞性肺疾病患者肺康復中的應用
呂慧
濟南市第八人民醫院呼吸內科 271126
慢性阻塞性肺疾病(COPD)是一種具有氣流阻塞特征的慢性支氣管炎和(或)肺氣腫,可進一步發展為肺心病和呼吸衰竭〔1〕。相關研究指出〔2-3〕,我國COPD的發病率從8.2%增至13.6%~13.7%,其具有病程長、病情反復進展、常合并全身多系統病變等特點。目前,除藥物治療外,肺康復是COPD的重要治療措施之一,包含運動鍛煉、呼吸訓練、清除氣道分泌物、心理干預及自我管理等多方面內容,有助于改善COPD患者的臨床癥狀,延緩患者肺功能的下降,增強患者的活動能力,提升患者的生活質量〔4〕。但臨床中肺康復的實施易受多種因素干擾,加之COPD患者普遍存在呼吸肌功能下降,若吸入空氣中有害顆粒,易引起氣道黏液高分泌狀態,導致痰液阻塞而加重氣流受限〔5-6〕。震蕩呼氣正壓訓練(OPEP)是結合震蕩排痰〔7〕與呼氣期正壓(PEP)〔8〕兩種治療方式為一體的胸部物理治療方式,有助于改善肺功能、呼吸困難生活質量及痰液排出,但目前對于COPD患者肺康復的應用研究較少。本研究將震蕩呼氣正壓訓練應用于COPD患者的肺康復中,探討其實際應用效果。
1 對象與方法
1.1 對象
選取2018年7月至2019年7月濟南市第八人民醫院收治的COPD患者90例,應用數字表法隨機分為研究組和對照組,各45例。研究組男39例,女6例;年齡40~78歲,平均(65.84±5.17)歲;病程2~15年,平均(11.72±1.35)年。對照組男40例,女5例;年齡40~79歲,平均(66.93±6.54)歲;病程2~15年,平均(12.36±1.42)年。兩組患者性別、年齡級病程等基本資料比較無明顯差異,具有可比性。納入標準:①符合COPD診治指南,肺功能嚴重程度為中度及以上;②近期(近2 w)慢性咳嗽、咳痰、呼吸困難等癥狀穩定或輕微;③能很好配合完成肺功能檢查及相關調查問卷;④患者及其家屬知情本次研究,并簽署知情同意書。排除標準:①伴有心、肝及腎等重要臟器功能障礙;②伴有急性肺栓塞、肺結核、胸腔積液等其他呼吸系統疾病;③伴有精神障礙;④伴有嚴重心血管疾病或惡性腫瘤。
1.2 方法
1.2.1常規肺康復 對照組接受常規肺康復,包括健康宣教、用藥指導、飲食指導、呼吸訓練、運動指導、心理護理、定期隨訪等。研究組在此基礎上接受震蕩呼氣正壓訓練。
1.2.2震蕩呼氣正壓訓練 ①收集患者性別、年齡、身高、體重、吸煙史、既往史、病情進展等一般資料,并對患者咳嗽咳痰、呼吸困難、肺功能、肺康復意愿等情況進行綜合評估,詳細講解COPD、肺康復、震蕩呼氣正壓訓練等相關知識,告知患者積極配合保持肺康復的重要性;②指導患者進行震蕩呼氣正壓訓練,患者取舒適坐位,調節康復排痰閥阻力旋鈕至低阻力值(綠色),緩慢經鼻深吸氣,屏息2~3 s后用最包住咬嘴大力呼氣,依次吹出笛聲-震蕩聲-笛聲,此為1個循環,每做完5個循環后,取下咬嘴,用力咳嗽2~3次,隨后再次進行訓練,待患者適應后,逐漸調節阻力旋鈕,直至呼氣阻力達到最大值(紅色);③患者出院前建立個人健康信息檔案,并根據患者實際情況制定訓練方案與訓練計劃,每日早、中、晚各進行1次,共3次訓練,每次50個循環為標準,訓練間隙可適當休息;④患者出院后定期通過電話、微信、門診等形式進行隨訪,了解患者肺康復情況與震蕩呼氣正壓訓練依從性,并根據實際情況給予針對性指導;⑤取得患者家屬的理解與配合,鼓勵患者家屬積極參與患者的肺康復,陪伴及督促患者嚴格遵醫囑進行訓練,并指導其遇到問題、患者不配合等情況時及時向醫護人員尋求幫助。
1.3 觀察指標
①記錄兩組患者咳嗽咳痰指標〔9-10〕進行比較,包含咳嗽癥狀、咳痰難易程度、咳痰量及痰液性質4個維度,其中咳嗽癥狀0分為無咳嗽、1分為偶有短促性咳嗽、2分為頻繁咳嗽并輕度影響生活、3分為頻繁咳嗽并嚴重影響生活,咳痰難易程度0分為無痰、1分為易咳出、2分為較難咳出、3分為難以咳出,咳痰量以24 h痰量<10 ml、10~50 ml、51~100 ml、>100 ml分別計0~3分,痰液性質0分為無痰、1分為稀薄白痰、2分為黏稠白痰、3分為黏稠濃痰,咳嗽咳痰指標總分為4個維度得分之和,總分0~12分,得分越低表明咳嗽咳痰指標越好。②采用COPD生活質量評估問卷(CAT評分)〔11〕評估兩組患者生活質量,包含咳嗽、咳痰、胸悶、爬坡或上樓的感覺、家務活動、外出、睡眠及日常精力8個項目,采用Likert5級評分法,總分8~40分,得分越低表明生活質量越好;采用6 min步行距離(6MWD)〔12〕評估兩組患者運動耐力,首先在平直地面上標出30.5m的距離,受試者以自身最大能力及速度往返步行,測量受試者6 min內步行的實際距離,測量過程實時進行心電監測。③采用肺功能檢測儀測量兩組患者肺功能指標〔13〕,包含肺活量(VC)、第1秒用力呼氣量(FEV1)、第1秒用力呼氣容積占預計值百分比(FEV1/FVC)、呼吸峰流速(PEF)及心率。
1.4 統計學方法
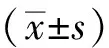
2 結果
2.1 兩組患者咳嗽咳痰指標
研究前兩組患者咳嗽咳痰指標評分差異無統計學意義(P>0.05),實施震蕩呼氣正壓訓練后研究組患者咳嗽咳痰指標評分顯著低于對照組(P<0.05)。見表1。
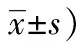
表1 兩組患者咳嗽咳痰指標(分,
2.2 兩組患者生活質量評分及6MWD
研究前兩組患者CTA評分、6MWD差異無統計學意義(P>0.05),實施震蕩呼氣正壓訓練后研究組患者CTA評分顯著低于對照組、6MWD顯著長于對照組(P<0.05)。見表2。
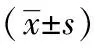
表2 兩組患者生活質量評分及6MWD比較
2.3 兩組患者肺功能指標比較
實施震蕩呼氣正壓訓練后研究組患者VC、FEV1、FEV1/FVC及PEF指標顯著高于對照組(P<0.05),研究組患者心率顯著低于對照組(P<0.05)。見表3。
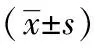
表3 兩組患者肺功能指標
3 討論
COPD患者由于呼吸肌功能逐漸退化,單純使用藥物治療難以控制病情進展,多數患者會誘發肺心病、呼吸衰竭等疾病,嚴重影響患者預后及生活質量〔14〕。相關研究指出〔15-16〕,氣道黏液高分泌是影響COPD患者病情及預后的獨立危險因素,一方面長期反復的氣道炎癥導致氣道呈高分泌狀態,且分泌物黏彈性顯著增加,另一方面患者氣道上皮細胞纖毛功能障礙,導致分泌物清除效率降低,黏稠分泌物難以排除而潴留于氣道,形成惡性循環。因此,及時有效清除氣道分泌物對改善COPD患者的臨床癥狀,減少肺部并發癥的發生,延緩肺功能下降具有重要意義。
目前,隨著醫療技術的不斷發展,氣道清潔技術除了藥物治療、體位引流、主動呼吸循環等外,高頻胸壁震蕩、呼氣正壓等新技術也在不斷推廣應用〔17〕。段明珉等〔18〕研究指出,高頻胸壁震蕩排痰是安全、有效且操作簡便的輔助排痰方式,值得臨床推廣應用。黃群等〔19〕將正壓振動排痰設備應用于胸外科術后患者后,發現其能顯著提升患者排痰效果,促進通氣障礙的改善,對術后并發癥的防治具有積極作用。本研究中選用國產新型震蕩呼氣正壓設備,具有與傳統震蕩呼氣正壓設備相似的工作機制與工作效率,且價格相對低廉,患者更加容易接受。患者使用設備進行呼氣時,經過出氣口阻力閥使氣道壓力升高以對抗內源性呼氣末正壓,并可增加呼氣時間與肺泡通氣,使氣道內分泌物移動性增加,有助于氣道分泌物的清除〔20〕;同時,呼吸觸動裝置的簧片通過震蕩產生低頻聲波,規律敲擊纖毛運動,降低分泌物黏稠度,幫助分泌物沿氣道向上運動。
本研究結果顯示,實施震蕩呼氣正壓訓練后,研究組患者咳嗽咳痰指標評分顯著低于對照組,CTA評分低于對照組,6 min步行距離顯著長于對照組,VC、FEV1、FEV1/FVC及PEF指標顯著高于對照組,心率顯著低于對照組。說明震蕩呼氣正壓訓練可有效促進COPD患者的痰液排出,改善患者淺快呼吸模式,提升患者運動耐力及運動能力,從而提升患者肺功能及生活質量。
綜上所述,在COPD患者的肺康復中應用震蕩呼氣正壓訓練,有助于改善患者咳嗽咳痰癥狀,提升患者運動耐力與運動能力,從而提升患者肺功能與生活質量,值得臨床推廣應用。
利益沖突所有作者均聲明不存在利益沖突

