妊娠晚期子宮破裂的原因分析和預防
呂曉霞 李芳 徐娟
隨著腹腔鏡等盆腔手術越來越普及,子宮破裂的發生率有升高趨勢,發病越來越趨于隱匿和臨床表現不典型,導致越來越難識別。回顧性分析本院2020 年10 月1 日~2021 年9 月30 日發生的6 例子宮破裂產婦的臨床資料,僅有2 例有典型臨產表現,因注重病史采集,孕期及分娩期加強監管,做到及早識別,及時行剖宮產手術,6 例均取得母兒安全的良好結局。現將本院收治的6 例妊娠晚期子宮破裂患者臨床資料報告如下。
1 資料與方法
1.1 一般資料 對2020 年10 月1 日~2021 年9 月30 日山東省滕州市中心人民醫院產科收治的6 例妊娠晚期子宮破裂產婦的臨床資料進行回顧性分析,均經手術明確診斷。
1.2 方法 記錄患者的年齡、孕產次、孕周、既往手術史、臨床表現及陽性體征、子宮破裂部位、破裂長度、確診手段、子宮破裂類型、手術方式、出血量、是否輸血、新生兒體重、新生兒Apgar 評分、新生兒結局、孕婦結局。
2 結果
2.1 一般情況 6 例子宮破裂患者的平均年齡為(31±3.67)歲;其中初產婦2 例,經產婦4 例;子宮破裂的孕周33~39+3周,均為晚期妊娠。本院子宮破裂的發生率為0.085%(6/7052)
2.2 子宮破裂患者的臨床特征、治療情況及母兒結局6 例子宮破裂患者的臨床特征、治療情況及母兒結局見表1。

表1 6 例子宮破裂患者臨床特征、治療情況及母兒結局
所有患者均有子宮既往手術史,其中3 例有腹腔鏡下宮角妊娠治療史;1 例因人工流產手術后行經腹子宮穿孔修補術;1 例因既往剖宮產術中出血多行子宮捆綁術(此次破裂非原子宮切口破裂,分析是子宮捆綁線造成子宮肌層厚薄不均部分變薄而破裂);1 例由于子宮肌瘤行子宮肌瘤消融術。
6 例子宮破裂均發生在孕晚期,5 例有腹痛,2 例有胎心緩慢,1 例無明顯臨床癥狀。3 例破裂部位在右側宮角(均有宮角妊娠腹腔鏡手術治療史);1 例在宮底完全破裂;1 例在子宮宮體右側壁處;另外1 例是左側宮角處,有子宮肌瘤消融手術史。
病例3 孕33+4周,有持續性腹痛向右肩部放射,胎心有一過性減慢,第1 次超聲未見明顯異常,胎兒一直位于宮腔,因孕婦一句話“右肩部疼痛與之前子宮穿孔的感覺一樣”引起值班醫師的警惕,再次彩超會診見腹腔液平,緊接著腹腔穿刺出不凝血,緊急行剖宮產術,及時挽救了母兒生命。
6 例均行剖宮產+子宮破裂修補術,5 例為子宮完全性破裂,1 例為子宮不完全性破裂。破裂口2~14 cm不等。其中4 例未輸血,2 例輸血,病例3 例和病例5 出血量分別為2700、2500 ml,輸濃縮紅細胞和血漿。
病例3 例破裂口14 cm,整個宮底全部破裂開,胎盤附著在破裂口處,予以連續縫合修補并加固,子宮體收縮欠佳,予以子宮捆綁術,考慮再次妊娠有再次子宮破裂風險,征求孕婦及家屬同意后予以雙側輸卵管結扎術。見圖1,圖2。
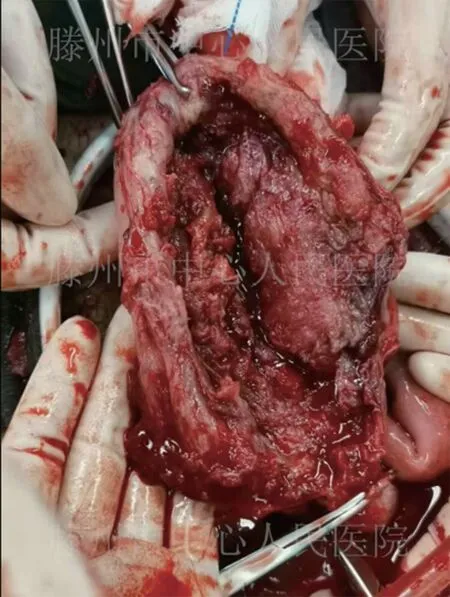
圖1 修補前
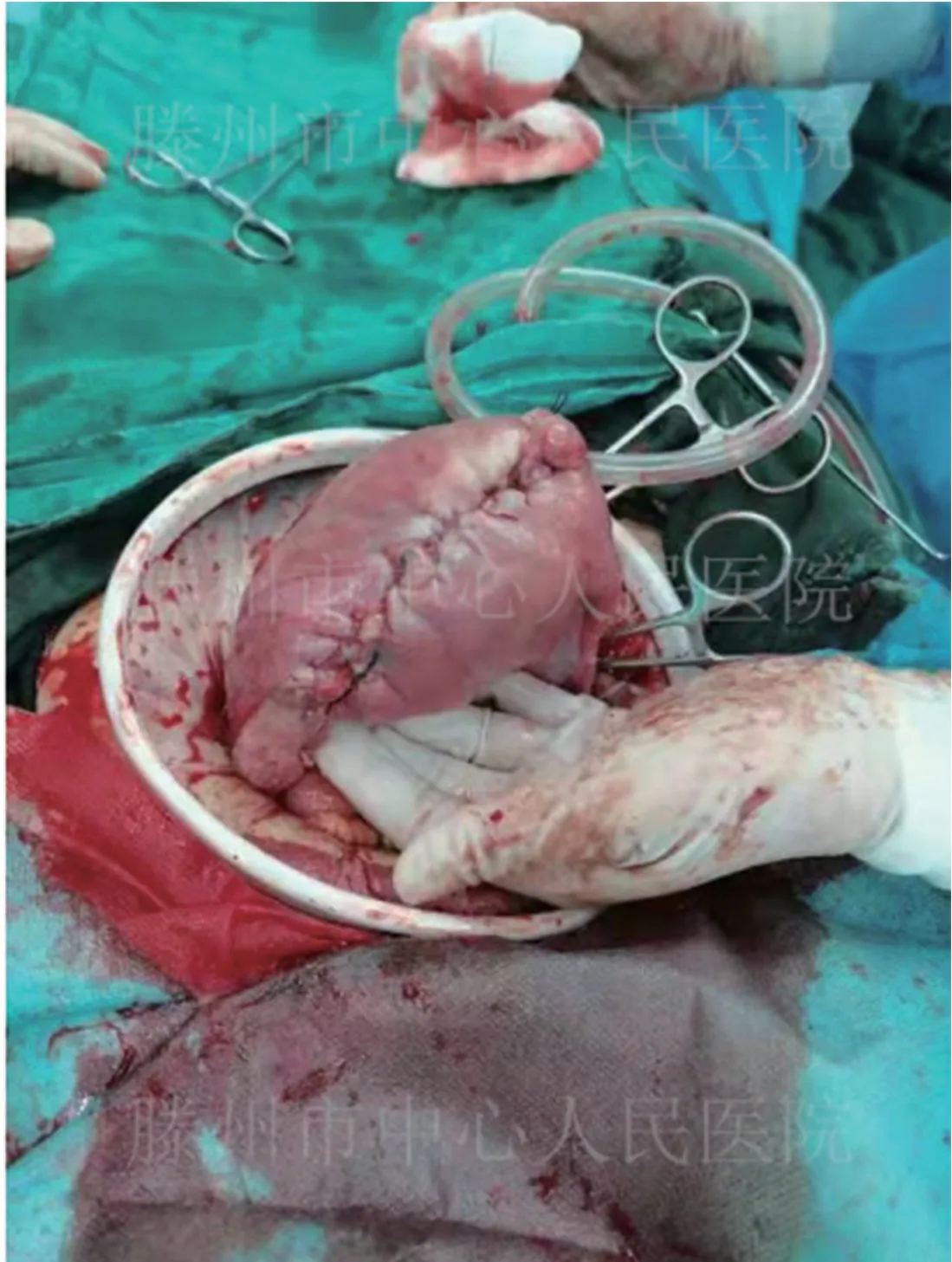
圖2 修補后
6 例產婦經及時手術治療,術后恢復好,順利出院,產后42 d 隨訪均無異常。6 例胎兒均活產,2 例重度窒息,Apgar 評分1 min 分別為2、3 分,復蘇后10 min 評分9~10 分,預后好;另外4 例1 min 評分為7~10 分,預后好。
3 討論
既往文獻報道子宮破裂的原因多是有剖宮產手術史產婦原瘢痕處愈合不良[1]、憩室[2]或者瘢痕妊娠[3]等造成,隨著產科醫生在剖宮產術中不斷摸索縫合技巧和經驗,現單純剖宮產術后再次妊娠原瘢痕處破裂越來越少,而隨著宮腹腔鏡的治療越來越普及,子宮其他創傷性手術所致瘢痕子宮成為子宮破裂的主要原因。本文病例1、2、6 均是因宮角妊娠行腹腔鏡手術治療后瘢痕破裂,電灼瘢痕處薄弱,厚薄不均,瘢痕處質脆從而引起破裂;病例3 和4 雖然有剖宮產手術史,但術中發現子宮破裂口并非上次剖宮產手術瘢痕[4],病例3破裂口在人工流產術后子宮穿孔[5]修補部位,瘢痕處組織質脆,破裂口大出血多;病例4 系上次剖宮產手術出血多行子宮捆綁術后[6]由于縫線牽拉引起的子宮厚薄不均引起;病例5 是腹腔鏡下行子宮肌瘤治療后的瘢痕處破裂[7]。由此可見子宮破裂的發生與腹腔鏡手術有很大的相關性,但是觀察時間短,缺乏大樣本證實。Sturzenegger 等[8]研究報道,有子宮手術史的孕婦發生子宮破裂的風險是無子宮手術史孕婦的12.51 倍,包括輸卵管切除術、子宮隔膜切除術、子宮肌瘤剔除術、人工胎盤剝離術[9]、子宮角切除術以及刮宮術。
有研究[10]曾報道1 例初產婦在孕23 周時發生自發性子宮破裂,可能與其因人工流產行刮宮術及子宮縱隔切除史有關。目前我國性教育仍較缺失,人們對正確避孕的認知不足,人工流產甚至反復人工流產增加了子宮損傷、炎癥和瘢痕子宮風險。針對病因子宮破裂的預防總結以下幾點:①做好婦女保健工作,做好避孕措施的宣傳,尤其做好青少年的宣傳,現在青少年流產率呈較高趨勢,盡量減少流產、引產以及盆腔炎癥的發生,降低異位妊娠的發生率。②隨著腹腔鏡的大力推廣,要嚴格把控手術指征,尤其有生育要求的婦女,術后應詳細記好手術記錄,告知以后妊娠的注意事項,永久保存手術記錄。有學者總結了腹腔鏡子宮肌瘤剔除術[11]后妊娠期發生子宮破裂的病例資料,發現肌瘤類型[12]、數目及術后與受孕的間隔時間都會影響孕期子宮破裂發生情況。另外要提高手術技巧,腹腔鏡下子宮肌瘤剔除術后妊娠需重點監護,注意了解瘢痕厚度、完整性、連續性,以期能早期發現先兆子宮破裂,及時處理,避免母兒的不良結局。有研究表明傳統子宮肌瘤剔除手術再次妊娠子宮破裂的發生率明顯低于腹腔鏡手術。③降低剖宮產率,嚴格剖宮產手術指征,比如控制胎兒體重以減少巨大兒發生,做好孕期保健和孕前保健,降低高血壓、糖尿病發生率,肥胖人群控制體重,減少子宮內膜炎癥、前置胎盤、胎膜早破等。另外剖宮產術后指導患者再次妊娠時間間隔以≥24 個月為宜[13,14]。提高對于瘢痕子宮的認識,目前缺乏一種良好的預測方法。另外應注意剖宮產術手術技巧,減少憩室等并發癥,嚴格把控子宮捆綁縫合的指征及手術技巧,記好手術記錄,告知孕婦下次妊娠的間隔時間和注意事項,永久保存手術記錄,再次妊娠時讓產科醫生提高警惕,減少子宮破裂的發生,避免母兒不良結局。

