經陰道超聲造影診斷早期子宮內膜癌的臨床價值
廖 濤,龔金玲,付赤學
子宮內膜癌也稱子宮體癌,是發源于子宮內膜上皮的惡性腫瘤。隨著現代醫學的發展,子宮內膜癌的生存率有所提高,但發病率仍呈上升趨勢,及時診斷和早期干預對改善患者預后至關重要。子宮內膜癌早期即可發生淋巴結轉移,術前了解子宮肌層的浸潤程度,明確分期,對選擇手術方式具有重要意義。臨床診斷子宮內膜癌的方法較多,包括細胞學檢查、分段診刮、經陰道超聲( transvaginal sonography,TVS)、宮腔鏡、核磁共振增強(CEMRI)、血清腫瘤標志物等。分段診刮是最常用的確診方法,可經過病理組織學確診,明確病理類型,但無法對早期分型進行指導,且有創性操作使部分患者不愿接受。CEMRI掃描診斷準確性較高,但無法動態觀察造影劑進出病灶。近年來,經陰道超聲造影(transvaginal sonography contrast-enhanced ultrasonography,TVS-CEUS)因安全性較高,且造影結束后可動態觀察病灶增強及造影劑廓清后情況,在臨床上得到廣泛應用,但用于診斷早期子宮內膜癌的臨床研究較少。本研究旨在探討 TVS-CEUS診斷早期子宮內膜癌的臨床價值,為臨床診治提供參考。
1 對象與方法
1.1 對象 選取2016-03至2021-10武警江西總隊醫院、武警重慶總隊醫院和陸軍軍醫大學附屬第二醫院經常規超聲檢查發現的子宮內膜可疑占位性病變96例為研究對象,年齡31~73歲,平均(47.6±10.5)歲,其中絕經前6例,圍絕經期19例,絕經后71例,主要癥狀為不規則陰道流血。所有患者在術前1周均行TVS-CEUS和CEMRI檢查。納入標準:(1)診斷性刮宮或手術病理確診為早期子宮內膜癌;(2)無嚴重心臟病等影響TVS-CEUS安全的基礎疾病;(3)無放、化療史,無造影劑過敏等檢查禁忌證;(4)家屬及患者簽署知情同意書。排除有宮腔手術史,不能配合完成檢查者。
1.2 儀器 選用GE公司 LOGIQ E8 彩色多普勒成像儀,RIC 5-9-D陰道探頭,頻率5~9 MHz及Philips C8-4V,采取時間強度曲線 ( time-intensity curves,TIC) ,機械指數0.06~0.19。 Philips 3.0T超導 MRI 掃描儀。各設備要嚴格按照使用說明來實施操作。
1.3 方法 (1)TVS檢查:患者排空膀胱,TVS觀察子宮大小,宮腔內部,病灶形態、大小、邊緣、血供及附件等盆腔情況。(2) TVS-CEUS檢查:二維超聲選擇病灶最大切面作為觀察面,相同深度的子宮肌層為參照點。隨即切換到TVS-CEUS模式,經肘靜脈團注TVS-CEUS劑Sonovue(Brocca,Italy) 2.0 ml,根據病灶大小選擇合適的取樣框置于感興趣區,持續觀察180 s,動態存圖120 s。利用參數-造影劑達到時間成像(parametri-micro flow imaging P-MFI)技術對造影劑灌注圖像進行彩色編碼,用不同顏色代表造影劑到達的不同時間,觀察各個區域造影劑灌注的先后順序。(3)CEMRI檢查:適度充盈膀胱并去除金屬、磁性物品,仰臥位,完成平掃+增強掃描。增強掃描下使用釓噴替酸葡甲胺(Gd-DTPA)作為對比劑,經肘靜脈注入的同時連續掃描。
1.4 觀察指標和標準 (1)TVS檢查:記錄病灶與周圍肌層組織對比的情況;TVS-CEUS觀察增強時間的早晚、增強強度的高低、廓清的快慢。機器自動擬合的TIC:根據實時評估ROI內TVS-CEUS劑達到子宮肌層、病變部位的初始時間、達峰時間、消退時間、消退強度等輔助判斷病灶與正常肌層組織的邊界。(2)TVS檢查、TVS-CEUS檢查及CEMRI診斷早期子宮內膜癌的敏感性、特異性、陽性預測值、陰性預測值及符合率,評估三種檢查方法的診斷價值。病理診斷根據國際婦產科醫師聯盟(FIGO)的診斷標準:Ⅰ期子宮內膜癌為病灶局限于子宮體,其中 Ⅰa期為病灶肌層浸潤深度<50%,Ⅰb 期為腫瘤肌層浸潤深度≥50%。各項檢查與病理結果的一致性參數。
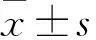
2 結 果
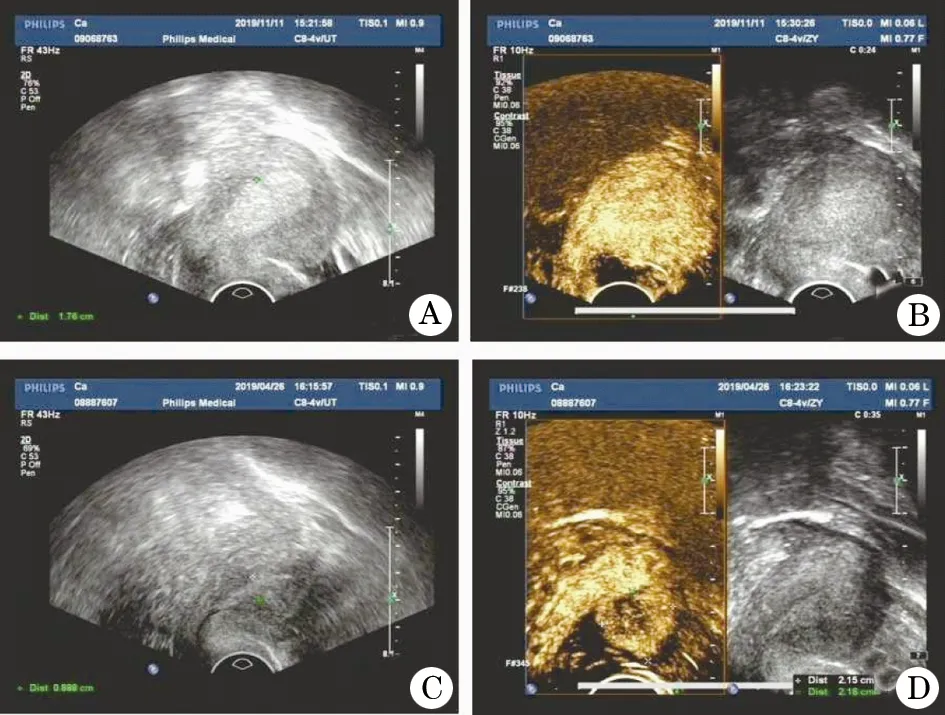
2.1 超聲檢查特征和表現 TVS診斷 61例病灶邊緣較規則, 22例呈分葉狀,13例邊緣不平,可見毛刺狀;子宮內膜病灶厚度0.9~6.5 cm;病灶中11例為中低回聲,20例為等回聲,41例為不均質的中高回聲,19例可見明顯高回聲, 5例呈蜂窩狀回聲。 TVS-CEUS病灶處造影劑灌注早于子宮肌層,72例侵蝕肌層厚度<50%。增強期61例病灶增強早于正常子宮肌層,此時腫瘤區回聲高于正常肌層回聲。35例病灶增強晚于正常子宮肌層。增強期46例可見造影劑自病灶基底部血管迅速蔓延至全部病灶。74例病灶廓清早于正常子宮肌層,22例病灶廓清晚于肌層(圖1)。
2.2 病理與三種檢查結果對比 96例術后標本證實93例子宮內膜腺癌;3例漿液性乳頭樣腺癌;TVS診斷Ia子宮內膜癌與病理的一致性不佳(Kappa=0.137,=0.152 ),TVS-CEUS及MRI診斷Ia子宮內膜癌與病理診斷一致性的Kappa值分別為0.737及0.819,差異有統計學意義(<0.01)。
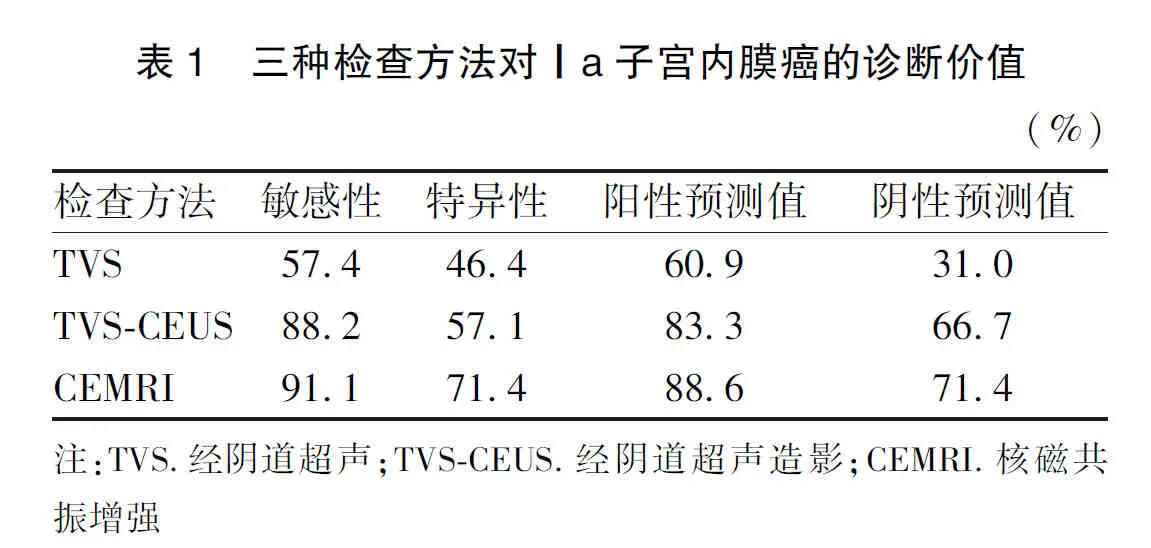
2.3 對Ia期子宮內膜癌的診斷效能結果 以術后病理結果為金標準。TVS-CEUS在診斷Ia期子宮內膜癌的敏感性、特異性、陽性預測值、陰性預測值方面均優于TVS,差異有統計學意義(=16.92,<0.01),而與CEMRI差異無統計學意義(=11.57,>0.05,表1)。
3 討 論
既往研究表明,確診的子宮內膜癌患者中超過50%處于Ⅰ期,病變的大小和子宮內膜癌浸潤的深度直接關系到疾病預后。TVS、宮腔刮片、宮腔鏡刮除術和宮腔鏡檢查可以對部分子宮內膜癌明確診斷,但均不能準確判斷子宮內膜癌對肌層侵犯的深度,無法對早期子宮內膜癌的分期做出準確判斷。有研究發現,TVS-CEUS能夠較好地顯示病灶與子宮肌層的微循環灌注,根據微循環灌注特征對病灶的良惡性做出判斷,通過腫瘤區與子宮肌層微循環的差異,為TVS-CEUS對早期子宮內膜癌的分期提供解剖學依據。
本研究96例患者中,61例可見腫瘤區域增強早于正常子宮肌層,形成高回聲與低回聲邊界,而在TVS-CEUS劑廓清階段,74例廓清早于子宮肌層,出現一個低回聲區與高回聲區的邊界,TVS-CEUS劑在腫瘤區和正常肌層間灌注及廓清的不同步,在病灶與正常肌層之間形成回聲強弱不等的聲像圖邊界,有利于判斷腫瘤侵蝕是否達到肌骨肌層的50%,便于早期子宮內膜癌的分期及鑒別診斷。多項研究發現,子宮內膜癌的發生機制可能與滋養血管有關, 82.22%的Ia期子宮內膜癌病灶滋養血管為造影劑首先到達之處,較周邊正常肌層明顯偏早,和病理發現的滋養血管分布相關性好,本研究結果發現,病灶區早于正常子宮肌層增強的達77%,與文獻[17]報道結果基本一致。對于部分不典型病例,TVS-CEUS也不能很好地顯示正常肌層與腫瘤侵蝕準確邊界。為明確不典型病例TVS-CEUS圖像是否可突破50%子宮肌層,本研究采用TIC輔助做出判斷。TVS-CEUS結束后利用超聲儀器自帶的造影軟件進行分析,選擇病灶區為感興趣區,同一平面50%子宮肌層及漿膜下0.5 cm的肌層為對照區,自動生成TIC,對照觀察感興趣區增強初始時間、達峰時間,增強的強度、增強的快慢、廓清的速度與正常肌層之間是否同步等,根據這種不同步判斷侵蝕子宮肌層的深度。最終根據病變肌層厚度與全層肌層厚度的比值是否超過50%,做出分期診斷。本研究發現,TVS-CEUS對Ia期子宮內膜癌的診斷敏感性達到88.2%,特異性為57.1%,都顯著高于常規TVS檢查,與CEMRI差異不顯著,這可能與TVS-CEUS和CEMRI均可反映靶區微循環的灌注特征有關。
綜上所述,TVS-CEUS在常規TVS的基礎上提供了更多的診斷信息,可進行實時觀察,并根據造影特征有效區分腫瘤侵蝕子宮肌層和正常子宮肌層,有利于早期子宮內膜癌的術前評估。TVS-CEUS與CEMRI臨床診斷率基本相同,但費用較低,且不受金屬置入物的影響,值得推廣應用,下一步將收集更多病例進行深入地研究。

