家長參與的發育支持護理對新生兒高膽紅素血癥的影響
丁 慧,尹順子,陳銀曉
(沛縣人民醫院 江蘇沛縣221600)
黃疸是新生兒期常見表現,大多在出生后2~3 d出現,4~6 d為高峰期,大部分為生理性過程,少數可發展為高膽紅素血癥,嚴重者可導致急性膽紅素腦病及黃疸,造成永久性神經損害或終身殘疾,甚至危及患兒生命。適時、有效的評估及處理對預防膽紅素腦病的發生,對降低其致殘率和致死率有十分重要的意義[1]。新生兒出生后的膽紅素是一個動態變化的過程,因此,在診斷高膽紅素血癥時需要考慮其胎齡、是否存在高危因素。對胎齡≥35周的新生兒,目前多采用美國Bhutani等所制作的新生兒膽紅素列線圖或App推薦的光療參考曲線作為診斷或干預標準參考。當膽紅素水平超過95百分位時定義為高膽紅素血癥,應予以干預[2]。高膽紅素血癥新生兒在饑餓、缺氧、脫水或顱內出血情況下都可導致膽紅素數值增加,因此,對高膽紅素血癥患兒應積極干預治療,避免患兒神經功能受到進一步的損傷[3]。現代醫學對高膽紅素血癥治療多采用藍光照射治療和藥物治療,在治療期間也需要對患兒給予縝密護理,兩者相輔相成[4]。發育支持護理是一種從改善新生兒重癥監護病房(NICU)的環境和護理人員的照看方法做起,提前保護患兒及家屬身心健康的護理方法,可對患兒進行有效的支持性措施,促進其發育[5]。基于此,本研究使用家長參與的發育支持護理對新生高膽紅素血癥患兒進行干預,探討其對患兒神經行為、生長發育情況、膽紅素水平的影響。現報告如下。
1 資料與方法
1.1 臨床資料 選取2020年6月1日~2021年3月31日收治的60例高膽紅素血癥患兒作為研究對象。入選標準:①確診為高膽紅素血癥的患兒[6];②足月分娩者;③阿氏評分[7]≥7分者;④本研究符合《赫爾辛基宣言》原則,家長同意并簽署知情書。排除標準:①患兒在分娩時受到感染或產傷;②外觀畸形的患兒;③伴消化道畸形、免疫性疾病的患兒;④心、肝、腎功能異常的患兒;⑤高結合膽紅素血癥患兒。根據隨機數字表法將患兒分為研究組和對照組各30例。研究組男17例、女13例,日齡1~5(3.89±0.42)d;體重2.84~4.22(3.21±0.77)kg;順產22例,剖宮產8例。對照組男16例、女14例,日齡1~5(3.85±0.39)d;體重2.81~4.24(3.24±0.81)kg;順產23例,剖宮產7例。兩組性別、日齡、體重、是否順產等一般資料比較差異無統計學意義(P>0.05)。
1.2 方法 對照組接受常規護理。每日監測患兒的血膽紅素水平,密切觀察其病情,包括皮膚黃染的分布范圍、鞏膜、尿液和大便的顏色、其他臨床癥狀等,同時觀察患兒初次排便及大便轉黃時間。逐漸增加患兒奶液的攝入量,注意防寒和保暖,保持病房環境舒適,遵醫囑對患兒使用各類治療藥物,每日進行8~12 h的藍光照射治療,治療過程中每2 h給予患兒翻身1次,同時注意保護患兒的眼睛、會陰部。護理時間從患兒住院起持續5 d。研究組在常規護理基礎上接受家長參與的發育支持護理,具體內容如下。①計劃與培訓。責任醫生及護士根據每例新生兒的病情不同,制訂由家長參與的新生兒護理計劃,并將計劃告知家長。對家長進行陪護制度有關培訓,包括如何保持手衛生防止對新生兒造成感染,如何對新生兒進行正確的母乳喂養法,如何做好新生兒的日常護理。②袋鼠式護理。在新生兒病情允許的情況下指導家長與患兒進行親密接觸,將患兒放在母親裸露的胸前,鼓勵其與患兒溝通,如輕聲呼喚患兒姓名,撫摸、親吻肌膚、喂奶等,使患兒熟悉親人的氣息,同時在整個過程中密切監測其生命體征,2次/d,每次30 min。③日常護理。保持病房環境安靜與舒適,降低光線刺激與噪音影響,讓患兒處于類似子宮的幽暗環境。讓家長參與患兒的日常護理,如洗澡、更換尿布,臀部、臍部護理等。如遇到需要進行引起疼痛的刺激操作時,家長與患兒進行語言交流,輕拍安慰患兒。④營養護理。根據患兒不同的出生體重制訂不同階段的營養計劃,每間隔3 h母乳1次,然后根據患兒的胃腸道耐受情況逐漸加奶,評估其生理營養狀況,對營養計劃進行合理更改。同時每次喂奶前10 min對患兒進行5~10 min非營養性吮吸訓練。護理時間從患兒住院起持續5 d。
1.3 觀察指標 ①神經行為:采用新生兒行為神經評分表(NABA)評估兩組干預前后神經行為,量表包括行動能力、被動肌張力、主動肌張力、原始反射和一般情況,滿分40分。②生長發育:比較兩組出生時與干預結束后的體重、身高及攝奶量。③觀察指標:記錄兩組首次排便、糞便轉黃、黃疸消退時間。④黃疸指數:患兒出生1、2、3、4、5 d,使用經皮黃疸儀對患兒的黃疸指數進行檢測。⑤膽紅素水平:出生1、2、3、4、5 d,使用膽紅素氧化酶法對患兒的總膽紅素水平進行檢測。
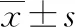
2 結果
2.1 兩組干預前后NABA評分比較 見表1。
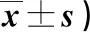
表1 兩組干預前后NABA評分比較(分,
2.2 兩組干預前后生長發育情況比較 見表2。
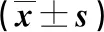
表2 兩組干預前后生長發育情況比較
2.3 兩組不同時間黃疸指數比較 見表3。

表3 兩組不同時間黃疸指數比較
2.4 兩組不同時間膽紅素水平比較 見表4。

表4 兩組不同時間膽紅素水平比較
2.5 兩組觀察指標比較 見表5。

表5 兩組觀察指標比較
3 討論
新生兒高膽紅素血癥是新生兒最常見的臨床癥狀之一,常分為生理性和病理性兩大類,目前已成為嚴重威脅患兒健康成長的重要疾病[8]。常由患兒體內膽紅素代謝障礙引起血液中膽紅素水平異常升高,在皮膚或黏膜處堆積形成黃疸,因而身體不同部位出現黃染[9]。膽紅素在體內增多,多余的間接膽紅素通過血-腦脊液屏障進入患兒腦組織,對患兒神經功能造成極大損害,一旦確診需要及時進行有效措施[10]。有研究表明,父母參與的早期護理干預可有效改善患兒臨床癥狀,減少神經后遺癥的發生,促進患兒的體格發育[11]。
本研究結果顯示,研究組黃疸指數與膽紅素水平均低于對照組(P<0.01),首次排便、糞便轉黃及黃疸消退時間均短于對照組(P<0.01),與其他研究結果相一致,說明家長參與的發育支持護理可促進患兒排便,有效退黃。有研究表明,新生兒黃疸與排便次數有密切關系,結合膽紅素從肝細胞排出,通過高爾基復合體輸送到毛細血管與膽管,然后排入腸道,大部分糞膽素隨著糞便排出,小部分尿膽原在腸道內被吸收到肝臟內重新轉化為結合膽紅素,故患兒排便可促進膽紅素由體內排出。科學的母乳喂養能有效促進患兒的腸胃吸收,進而形成正常菌群,改善其營養狀態,促進糞便排出,防止腸道蠕動減弱致糞便堆積,引起膽紅素重吸收進入血液而加重神經損害。非營養性吮吸可改善患兒吮吸與吞咽功能的協調性,同時通過刺激口腔和迷走神經,增加胰島素、胃泌素和胃動素的分泌,加速胃排空,降低喂養不耐受的發生,促進排便。藍光治療主要用于治療新生兒黃疸,能通過一定波長的光線使患兒體內脂溶性未結合膽紅素轉變為水溶性異構體,越過肝臟代謝從而通過膽汁或尿液排出體外,降低體內膽紅素水平。通過藍光治療縮短黃疸消退時間,結合護理干預促進患兒排便,可有效降低膽紅素水平,降低黃疸指數,從而促進患兒黃疸消退,加快康復進程。
本研究結果顯示,干預后,研究組NABA中行動能力、被動肌張力、主動肌張力、原始反射、一般情況得分及總分均高于對照組(P<0.01),體重、身高及攝奶量均優于對照組(P<0.05);與其他研究結果一致,說明家長參與的發育支持護理可減少患兒神經功能后遺癥,促進生長發育。分析原因:保持病房光線幽暗可以減少光線對患兒視網膜的刺激,延長其深睡眠時間,模擬子宮環境可使患兒產生安全感與滿足感,降低其哭鬧引起的體能消耗,保證更充足的休息時間,為身體機能的恢復打下堅實的基礎。通過親密接觸,母親可呼喚、撫摸患兒,使其快速熟悉母親的氣息并主動覓食,對母親吮吸可促進催產素分泌,進而促進乳汁分泌,由此提高患兒的攝奶量。病房舒適的環境為患兒提供了良好的生長空間,延長患兒的睡眠時間,同時定時的皮膚接觸可以刺激患兒,促進其胃腸道蠕動,增強新陳代謝,減輕膽紅素對神經功能的損害。

