患側全切術與對側行甲狀腺大部切除術對復發性甲狀腺結節 良性腫瘤對患者甲狀腺功能的影響
韓明相 胡俊峰
(1. 河南省鄧州市羅莊鎮衛生院 鄧州 474184;2. 河南省鄧州市人民醫院 鄧州 474150)
甲狀腺結節良性腫瘤是常見腫瘤疾病之一,其典型特征為無痛、腫塊邊界清晰,會隨著吞咽動作上下活動,不會危及患者生命安全,但可能出現壓迫癥狀,當患者出現呼吸困難、聲音嘶啞等癥狀時需要采取手術治療,但術后復發率較高。相關研究顯示,初次手術范圍小、病灶清除不徹底以及殘留病灶增生等均是導致甲狀腺結節復發的原因[1]。復發性甲狀腺結節良性腫瘤患者在初次手術后,其甲狀腺部位的局部解剖結構發生改變,導致二次手術難度增加,且術后并發癥發生率升高[2]。因此臨床提出,可在患者實施全切術后加用對側甲狀腺大部切除術。為進一步探究更有效方案,本研究分析研究不同手術方案對甲狀腺功能的影響,報道如下。
1 資料及方法
1.1 臨床資料
研究病例范圍為復發性甲狀腺結節良性腫瘤患者,選取病例60例,取樣時間2019年1月—2020年12月,隨機數字法分組分析,每組30例。參照組中男、女分別有14例、16例,年齡25~69(48.78±5.90)歲;腫瘤病程1~5(2.44±0.76)年;結節直徑0.8~5.7(3.87±0.55)cm。治療組中男、女分別有12例、18例;年齡23~66(48.22±5.49)歲;腫瘤病程8個月~4(2.12±1.60)年;結節直徑0.6~5.4(3.66±0.48)cm。兩組基本資料參數均一致無差異(P>0.05)。
納入標準:符合甲狀腺結節良性腫瘤相關診斷標準[3];B超檢查均為單側結節;患者個人信息以及臨床資料完整;既往有甲狀腺結節手術史;復發患者癥狀表現為甲狀腺一側腫大、質中等,有結節存在;B超檢查顯示僅存在一側甲狀腺結節;無精神障礙,能正常溝通;患者及家屬均知情同意。
排除標準:合并抑郁癥、老年癡呆等精神性疾病,存在交流溝通障礙;合并血液系統疾病;雙側甲狀腺腫大;甲狀腺激素分泌異常;伴重要臟器功能異常;妊娠或者哺乳期女性。
1.2 方法
參照組行患側全切術。全麻后保持仰臥位,于頸前作切口顯露甲狀腺位置,游離甲狀腺上極,對內側實施結扎,保留甲狀腺上動脈后支并切斷前支,剝脫甲狀腺上極。以相同的操作游離并剝脫甲狀腺下極,充分暴露甲狀腺下動脈。使用超聲刀切除甲狀旁腺,清洗創面并常規縫合。
治療組在患側全切術后行對側甲狀腺大部切除術。麻醉以及患側全切術內容與參照組一致,對側甲狀腺大部切除術實施時體位切口與患側相同,顯露甲狀腺具體位置,切斷懸韌帶后,及時處理上極血管,對內側、外側以及下靜脈血管進行結扎和切斷,再切斷峽部,同時切除甲狀腺鄰近的大部分組織,但需保留腺體背面,止血后常規縫合。
1.3 觀察指標
(1)甲狀腺功能指標。分別于手術前、術后一周以及術后一個月抽取患者3毫升靜脈血,離心處理后(轉速3000r/min,半徑8cm,時間10min)取上清液待測,需要檢測促甲狀腺激素、甲狀腺素以及三碘甲腺原氨酸三項指標,檢測方法為免疫發光法。檢測儀器為全自動免疫熒光檢測儀(型號Getein1600,江蘇天瑞精準醫療科技有限公司提供)。
(2)并發癥發生情況。觀察兩組患者切口感染、氣管損傷、喉頭水腫等術后并發癥,計算發生率。
(3)復發率。隨訪六個月,對患者進行CT或者超聲檢查,統計復發例數并計算復發率。
(4)對比兩組患者的生活質量。根據WHO相關標準評價生活質量,包括社會功能、角色功能、認知功能、情緒功能、軀體功能,每項對應評分0~2分,滿分0~10分,評分高則生活質量高。
1.4 統計學方法
兩組研究數據輸入SPSS20.0統計學軟件,計數資料、計量資料分別以χ2、t檢驗。差異顯著P<0.05表示。
2 結果
2.1 兩組甲狀腺功能指標對比
術前,兩組患者甲狀腺功能指標比較無明顯差異(P>0.05),術后一周,兩組甲狀腺功能指標均發生明顯變化(P<0.05),治療組促甲狀腺激素、甲狀腺素指標高于參照組,三碘甲腺原氨酸水平低于參照組(P<0.05),但術后一個月各指標水平無明顯差異(P>0.05),見表1。
表1 兩組甲狀腺功能指標對比(±s)
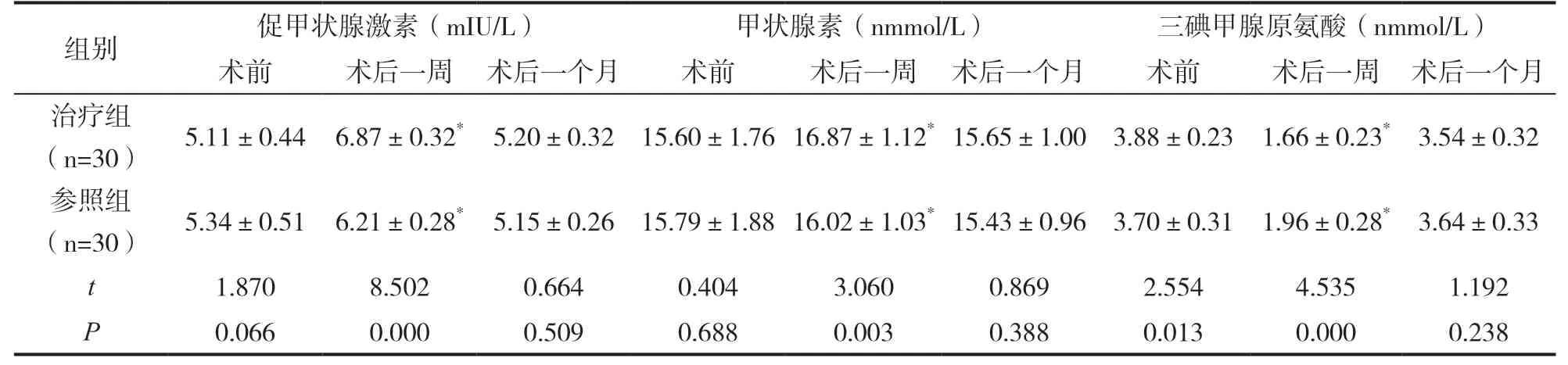
表1 兩組甲狀腺功能指標對比(±s)
注:與同組術前比較,P<0.05。
組別 促甲狀腺激素(mIU/L) 甲狀腺素(nmmol/L) 三碘甲腺原氨酸(nmmol/L)術前 術后一周 術后一個月 術前 術后一周 術后一個月 術前 術后一周 術后一個月治療組(n=30)5.11±0.44 6.87±0.32*5.20±0.32 15.60±1.76 16.87±1.12*15.65±1.00 3.88±0.23 1.66±0.23*3.54±0.32參照組(n=30)5.34±0.51 6.21±0.28*5.15±0.26 15.79±1.88 16.02±1.03*15.43±0.96 3.70±0.31 1.96±0.28*3.64±0.33 t 1.870 8.502 0.664 0.404 3.060 0.869 2.554 4.535 1.192 P 0.066 0.000 0.509 0.688 0.003 0.388 0.013 0.000 0.238
2.2 兩組并發癥發生情況對比
治療組切口感染、氣管損傷、喉頭水腫等并發癥發生率經 統計學分析更具優越性(P<0.05),見表2。
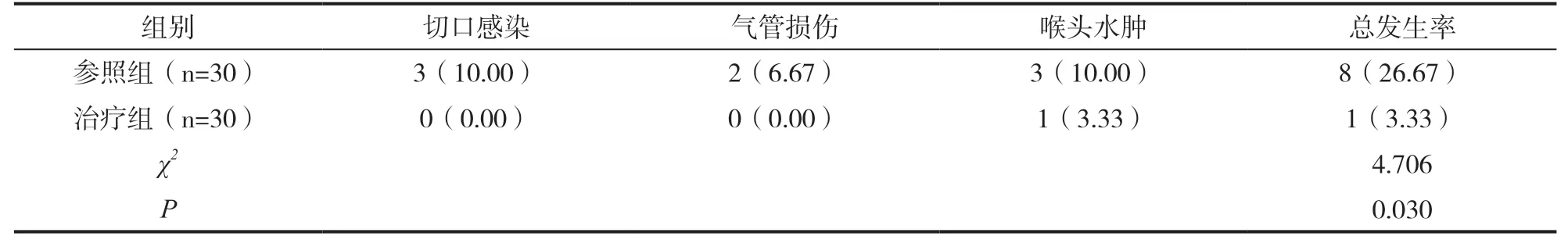
表2 兩組并發癥發生情況對比(n,%)
2.3 兩組半年隨訪結果對比
較參照組,治療組術后半年內的復發率更低(P<0.05),見表3。
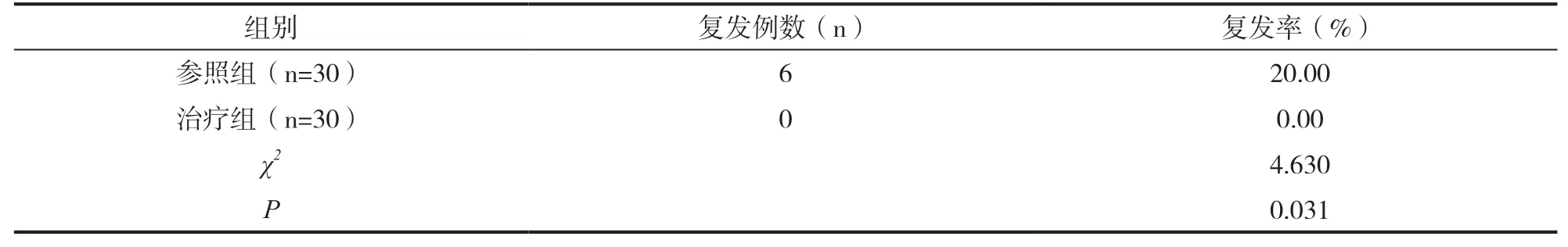
表3 兩組隨訪結果對比
2.4 生活質量
治療前,各項評分無差異(P>0.05);治療后,各項評分高于治療前,治療后治療組各項評分高于參照組(P<0.05),見表4:
表4 各項生活質量評分比較(±s,分)
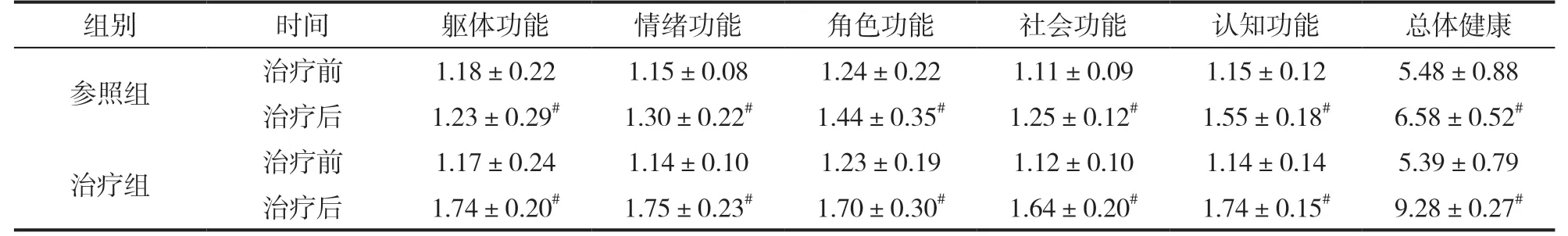
表4 各項生活質量評分比較(±s,分)
注:#表示與治療前相比,P<0.05;*表示與治療后參照組相比,P<0.05。
組別 時間 軀體功能 情緒功能 角色功能 社會功能 認知功能 總體健康參照組 治療前 1.18±0.22 1.15±0.08 1.24±0.22 1.11±0.09 1.15±0.12 5.48±0.88治療后 1.23±0.29# 1.30±0.22# 1.44±0.35# 1.25±0.12# 1.55±0.18# 6.58±0.52#治療組 治療前 1.17±0.24 1.14±0.10 1.23±0.19 1.12±0.10 1.14±0.14 5.39±0.79治療后 1.74±0.20# 1.75±0.23# 1.70±0.30# 1.64±0.20# 1.74±0.15# 9.28±0.27#
3 討論
甲狀腺結節良性腫瘤在中年女性中的發病率較高,患者初期手術治療的同時切除的范圍較小,可能存在少數殘留結節導致再次增生,引起病情復發,另外甲狀腺血供豐富,結構復雜,即使切除患者甲狀腺,也不會明顯影響殘留組織的血液供應,導致疾病復發[4-5]。因此針對復發性甲狀腺結節良性腫瘤患者需要選擇更合理的手術方案,降低復發率。
患側全切術以及對側大部分切除術是根據病變程度開展的一種治療方案,一方面切除結節較多以及結節體積較大的腺葉,避免甲狀腺背部腺體遺留導致病情復發,處理對側時根據結節數量以及大小進行大部分切除術,盡可能多的保留腺體組織[6-7]。本次研究顯示,較參照組20.00%,治療組術后半年內的復發率0.00%更低(P<0.05),說明以上手術方案可更徹底的清除病灶,避免病情復發。
對于病程較長的患者,其甲狀腺功能障礙明顯,可給予全切術,防止復發,但會明顯降低甲狀腺激素分泌水平,從而影響患者正常的生理活動[8]。手術進行期間會對甲狀腺腺體造成擠壓,傷及甲狀腺功能,導致三碘甲腺原氨酸水平下降、促甲狀腺激素水平提高,而患者體內仍有部分甲狀腺素存留,因此甲狀腺素水平不會出現明顯降低。而機體血液循環中,三碘甲腺原氨酸是由甲狀腺素轉變,手術應激狀態下,甲狀腺素向三碘甲腺原氨酸轉變過程受阻,再加上三碘甲腺原氨酸半衰期短,因此三碘甲腺原氨酸水平會出現早期下降[9]。經研究表明,術后7d,治療組甲狀腺功能指標變化幅度大于患側全切術,但術后1個月兩組甲狀腺功能指標對比無差異,表明患側全切術與對側行甲狀腺大部切除術的手術方案可在短期內改善患者甲狀腺功能。
初期手術時會對喉返神經解剖層造成破壞,引起喉返神經移位,因此復發性甲狀腺結節良性腫瘤接受二次手術時應該合適的手術方案,避免對氣管、喉返神經的損傷[10-11]。本次研究顯示,治療組并發癥、復發率低,生活質量高(P<0.05),提示患側全切術與對側行甲狀腺大部切除術的安全性理想,且可達到提高患者生活質量效果,這一研究結果與劉琛[12]等研究結果相符。
綜上所述,患側全切結合對側大部切除應用于復發性甲狀腺結節,應用安全可靠,且可保證患者生活質量。

