子宮肌瘤患者行腹腔鏡與開腹子宮全切術后并發癥發生情況及相關因素
應保培,張春燕,胡湊華
江西省德興市人民醫院婦產科 (江西上饒 334200)
子宮肌瘤(uterine myoma,UM)屬于女性生殖系統常見良性腫瘤,多由子宮平滑肌細胞異常增生所致,若臨床未采取有效的治療措施,可能會造成流產、不孕,影響患者的身心健康[1-2]。手術是臨床治療UM 患者的重要措施,其中,開腹與腹腔鏡子宮全切術作為臨床常用術式,可有效清除肌瘤組織,改善患者病情[3-4]。但兩種術式的操作方式不同,術后并發癥發生風險及預后亦存在差異。相較于開腹手術,腹腔鏡子宮全切術的創傷更小,術后并發癥發生風險相對較低,但實際應用中并發癥難以避免,臨床對于可能導致UM 患者行腹腔鏡子宮全切術后并發癥發生的影響因素尚待探討,以盡可能提高手術安全性。鑒于此,本研究統計了UM 患者行腹腔鏡與開腹子宮全切術后并發癥發生情況,并分析了導致UM 患者行腹腔鏡子宮全切術后并發癥發生的影響因素,旨在為臨床選擇手術方案、擬定針對性干預措施提供參考,現報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2017 年4 月至2019 年8 月江西省德興市人民醫院收治的174 例UM 患者的病歷資料,其中,87 例行開腹子宮全切術治療的UM患者為開腹組,87 例行腹腔鏡子宮全切術治療的UM 患者為腹腔鏡組。開腹組年齡31~65 歲,平均(47.82±6.13)歲;體質量指數19~26 kg/m2,平均(22.51±1.14)kg/m2;單發肌瘤49 例,多發肌瘤38 例;漿膜下肌瘤22 例,肌壁間肌瘤65 例。腹腔鏡組年齡32~65 歲,平均(47.90±6.15)歲;體質量指數19~27 kg/m2,平均(22.72±1.20)kg/m2;單發肌瘤46 例,多發肌瘤41 例;漿膜下肌瘤20 例,肌壁間肌瘤67 例。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準。
納入標準:符合《子宮肌瘤的診治中國專家共識》[5]中UM 相關診斷標準;具有全子宮切除指征;生命體征平穩;精神良好,認知、語言、聽力系統無異常。排除標準:合并心、腦、腎器官嚴重病變,全身性感染,凝血功能嚴重障礙;臨床資料缺失;存在酒精、藥物濫用史。
1.2 手術方法
開腹子宮全切術:對患者行腰硬聯合麻醉,麻醉后患者取仰臥位,常規消毒、鋪巾,切開腹壁,打開腹腔,切斷卵巢固有韌帶、雙輸卵管系膜、雙圓韌帶,下推膀胱,沿陰道前穹窿切除子宮并將其從腹部完整取出,逐層縫合,關閉腹腔。
腹腔鏡子宮全切術:對患者行全身麻醉,麻醉后患者取膀胱截石位,常規消毒、鋪巾,建立二氧化碳氣腹,采用四孔法將腹腔鏡(在臍輪上緣做一10 mm 穿刺孔置入)及其他所需手術器械(在左下腹分別做一5 mm 穿刺孔和10 mm 穿刺孔、右下腹做一5 mm 穿刺孔置入)依次置入,并在陰道內置入舉宮器,充分暴露宮頸,在腹腔鏡輔助下分次鉗夾輸卵管系膜、雙圓韌帶、卵巢固有韌帶并電凝切除;打開膀胱反折腹膜,下推膀胱,分離宮旁組織,暴露子宮血管,分次鉗夾兩側主骶韌帶并電凝切斷,且沿陰道前穹窿切除子宮,隨后從陰道將切除的子宮完整取出,撤出腹腔鏡及其他各類手術器械,逐層縫合,術畢。
1.3 觀察指標
(1)術后并發癥:比較兩組術后感染、下肢深靜脈血栓、腸梗阻、腹腔出血等并發癥發生情況。(2)影響因素:收集腹腔鏡組患者的基線資料,包括年齡、文化水平、體質量指數、子宮肌瘤類型、子宮肌瘤部位、有無子宮內膜異位癥史、有無腹腔手術史,分析UM 患者行腹腔鏡子宮全切術后并發癥發生的影響因素。
1.4 統計學處理
2 結果
2.1 兩組術后并發癥發生情況比較
腹腔鏡組術后并發癥發生率低于開腹組,差異有統計學意義(P<0.05),見表1。
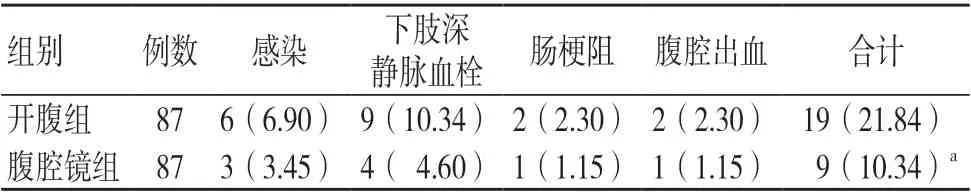
表1 兩組術后并發癥發生情況比較[例(%)]
2.2 腹腔鏡組患者術后并發癥發生的單因素分析
單因素分析結果顯示,文化水平、子宮肌瘤類型、子宮肌瘤部位與UM 患者行腹腔鏡子宮全切術后并發癥的發生無關(P>0.05);年齡、體質量指數、有無子宮內膜異位癥史、有無腹腔手術史與UM 患者行腹腔鏡子宮全切術后并發癥的發生有關(P<0.05),見表2。

表2 腹腔鏡組患者術后并發癥發生的單因素分析[例(%)]
2.3 腹腔鏡組患者術后并發癥發生的多因素分析
將腹腔鏡組患者術后發生并發癥作為因變量(1=發生并發癥,0=未發生并發癥),將表2中差異有統計學意義的指標作為自變量,賦值說明見表3;經Logistic回歸分析結果顯示,年齡≥60歲、過重或肥胖(體質量指數≥25 kg/m2)、有子宮內膜異位癥史、有腹腔手術史是腹腔鏡子宮全切術患者術后并發癥發生的獨立危險因素(P<0.05),見表4。

表3 腹腔鏡組患者術后并發癥發生的影響因素變量賦值情況

表4 腹腔鏡組患者術后并發癥發生的多因素Logistic 回歸分析
3 討論
UM 患者多伴有月經異常、下腹墜脹等癥狀,若臨床未采取有效的治療措施,肌瘤組織不斷增大可能會導致不孕、流產等,甚至會壓迫膀胱,引發排尿困難、尿頻等癥狀,對患者正常生活造成不影響[6]。腹腔鏡與開腹子宮全切術是臨床治療UM 患者的常用術式,兩種術式操作方式不同,術后并發癥發生風險亦存在差異[7-8]。而術后并發癥的發生會增加患者痛苦,延長住院時間,故分析術后并發癥發生的影響因素至關重要。
本研究結果顯示,腹腔鏡組術后并發癥發生率低于開腹組,差異有統計學意義(P<0.05),表明采用腹腔鏡子宮全切術治療的UM 患者術后并發癥發生風險較低。經分析,其原因在于開腹子宮全切術雖能夠徹底切除子宮肌瘤、減輕癥狀,但創傷性較大、術后并發癥較多,影響患者術后恢復[9-10];腹腔鏡子宮全切術屬于微創術式,醫師于腹腔鏡下可進行更為精準的操作,相較于開腹手術造成的創傷更小,術后并發癥更少,有利于患者盡快康復,且能夠滿足患者對切口美觀的需求。經Logistic回歸分析結果顯示,年齡≥60歲、過重或肥胖(體質量指數≥25 kg/m2)、有子宮內膜異位癥史、有腹腔手術史是腹腔鏡子宮全切術患者術后并發癥發生的獨立危險因素(P<0.05)。經分析,其原因如下。(1)年齡≥60歲:相較于年齡較小的子宮肌瘤患者,老年患者機體組織及臟腑功能出現退行性變化,手術耐受性及術后機體修復能力較差,故術后并發癥發生風險更高[11-12]。(2)過重或肥胖:過重或肥胖患者多伴有代謝紊亂,致使機體對手術及麻醉的耐受性較差,不利于手術的順利實施;同時,該類患者腹部脂肪組織較多,行腹腔鏡手術時會影響視野,增加術中出血風險,影響患者術后下床活動,繼而增加術后下肢深靜脈血栓、感染等并發癥發生風險。(3)有子宮內膜異位癥史:有子宮內膜異位癥史患者多伴有不同程度的盆腔粘連和解剖結構改變,影響手術視野,導致術中穿刺損傷血管,增加術后并發癥發生風險。(4)有腹腔手術史:有腹腔手術史患者術后解剖位置有所改變,切口與腹腔臟器及網膜組織可能會存在粘連,再次行腹腔鏡手術時會增加穿刺難度,損傷腸道或其他臟器,繼而導致術后并發癥發生。
針對上述危險因素,臨床可采取以下針對性干預措施:由經驗豐富和具有熟練手術操作技巧的術者實施手術,且術前對危險因素和解剖結構有充分的認知;術前應評估患者整體生理狀況,確保其足以承受手術治療;術前應充分考慮患者的子宮條件,并詳細了解患者的婦科疾病史,對于有子宮內膜異位癥史的患者需明確手術解剖結構,減少手術操作對血管及組織的損傷,以促使患者術后早期下床活動,預防術后并發癥的發生;術前應仔細篩查接受過腹部手術的患者,對于該類患者應高度重視,詳細評估手術難度,合理預測手術時間,一旦手術時間過長,可依據患者具體情況謹慎考慮是否轉為開腹手術。
綜上所述,相較于開腹手術,采用腹腔鏡子宮全切術治療UM 患者的術后并發癥發生風險較低,且年齡≥60歲、過重或肥胖、有子宮內膜異位癥史、有腹腔手術史是UM 患者行腹腔鏡子宮全切術后并發癥發生的獨立危險因素,臨床可據此采取針對性干預措施預防術后并發癥的發生。

