高壓氧聯合藥物治療腦神經損傷早期的效果評價
付 微 劉 飛 黃 蕊 張緒東 梁 軍 閆 磊 張 平
(牡丹江醫學院基礎醫學院,黑龍江 牡丹江,157011)
腦組織缺氧、缺血損傷可導致腦神經損傷,低氧狀態下會引發神經細胞膜通透性提升,三磷酸腺苷合成量降低,使患者出現相應功能運轉障礙,引發腦細胞水腫。腦組織局部微血管受到壓迫后會出現血流受阻,引發局部缺血,使氧彌散能力降低,誘發腦神經功能受損后,患者會出現遺留肢體、語言、運動功能障礙,對患者的生活產生嚴重影響。高壓氧治療能夠實現在高于大氣壓的環境下呼吸純氧,使患者機體對氧的攝取及利用增加,可促進腦組織中的血氧、彌散式氧合含量升高。高壓氧治療還能積極提升血氧分壓,使患者腦缺氧狀態改善,避免出現酸中毒,高壓氧狀態下能促進組織分壓提升數倍,可有效促進網狀及腦干結構激活系統供血量,使受損的神經纖維代謝狀態得以改善,減弱無氧酵解,減少酸性代謝產物,改善患者的細胞水腫狀態,使患者受損區域的營養物質、血液能量供給得到全面改善。為對腦神經損傷應用高壓氧聯合藥物治療的效果進行比較和分析,本研究將牡丹江醫學院附屬紅旗醫院腦神經損傷患者作為研究對象,分析治療效果,現報道如下。
1 資料與方法
1.1 一般資料
選取2019年2月~2021年1月牡丹江醫學院附屬紅旗醫院收治的腦神經損傷患者50例作為研究對象,將其用隨機數表法分成探究組和一般組,每組25例。探究組患者中男性13例,女性12例;年齡21~75歲,平均年齡(52.87±1.26)歲;病程1~3年,平均病程(2.11±0.53)年。一般組患者男性14例,女性11例;年齡20~75歲,平均年齡(52.84±1.32)歲;病程1~3年,平均病程(2.12±0.52)年。兩組患者的一般資料比較,差異無統計學意義(P>0.05),具有可比性。所納入患者及其家屬對本研究內容知曉并簽署知情同意書。本研究通過牡丹江醫學院附屬紅旗醫院醫學倫理委員會批準。
1.2 納入與排除標準
納入標準:患者臨床診斷符合相關指南標準;成年患者;患者臨床資料完全。
排除標準:合并多器官功能障礙者;精神障礙者。
1.3 方法
一般組實施常規藥物治療。口服硝酸甘油(生產企業:哈藥集團制藥六廠,國藥準字H23021574,規格:0.5 mg/片),0.5 mg/次,1次/d;口服阿司匹林腸溶片[生產企業:永信藥品工業(昆山)股份有限公司,國藥準字H19990212,規格:0.1 g/粒 ],0.1 g/次,1 次 /d。
探究組在一般組的基礎上實施高壓氧治療,利用高壓氧艙,實施空氣加壓 2.5 ata(1 ata=760 mm Hg,1 mm Hg≈0.133 kPa),升壓維持時間20 min,維持穩定30 min,減壓治療20 min。穩壓期患者應佩戴面罩進行吸氧,吸氧間隙將其面罩摘掉實施呼吸空氣維持5 min。依據此步驟反復實施吸氧3次,高壓氧治療時間一般控制在90 min/d,共計治療15 d。
1.4 觀察指標
①治療效果:顯效為患者神經功能、生活能力恢復改善,無神經功能障礙,能夠自理;有效為患者神經功能、生活能力均改善,神經功能障礙減輕,基本可以自理;無效為患者治療前后未產生明顯病情變化。治療有效率=(有效+顯效)例數/總例數×100%。②功能改善相關指標:包括治療前后神經功能缺損評分、運動功能評分、吞咽功能評分、生活能力評分。神經功能使用美國國立衛生研究院卒中量表(NIHSS)為患者進行神經功能缺損程度的評判,評分范圍0~42分,分數低表示神經功能障礙輕;運動功能評分針對患者的各項動作完成情況及自身反射狀態進行評分,總分66分,分數越高表示患者運動功能越好;吞咽功能評分應用改良曼恩吞咽能力評估量表(MASA)評分評價患者的吞咽功能,總分100分,包括意識、合作度、表達性言語障礙、呼吸等,分數高為患者吞咽能力好;生活能力評分采取Barthel指數為患者進行生活能力評價,總分100分,分值低為日常生活能力差。③功能改善所用時間:包括神經功能改善時間、運動功能改善時間、吞咽功能改善時間、住院時間。④不良反應:包括頭痛、低血壓、嘔吐、心慌,不良反應發生率 =(頭痛+低血壓+嘔吐+心慌)例數/總例數×100%。
1.5 統計學分析
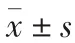
2 結果
2.1 兩組患者治療效果比較
探究組治療有效率高于一般組,差異有統計學意義(P<0.05)。見表 1。

表1 兩組患者治療效果比較 [n(%)]
2.2 兩組患者功能改善相關指標比較
治療前,探究組神經功能缺損評分、運動功能評分、吞咽功能評分、生活能力評分與一般組對比,差異無統計學意義(P>0.05)。治療1周、治療2周,探究組神經功能缺損評分比一般組低,差異有統計學意義(P<0.05);治療1周、治療2周,探究組運動功能評分比一般組高,差異有統計學意義(P<0.05);治療1周、治療2周,探究組吞咽功能評分比一般組高,差異有統計學意義(P<0.05);治療1周、治療2周,探究組生活能力評分比一般組高,差異有統計學意義(P<0.05)。見表 2。
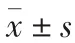
表2 兩組患者功能改善相關指標比較 (,分)

續表2
2.3 兩組患者功能改善所用時間比較
探究組神經功能改善時間、運動功能改善時間、吞咽功能改善時間、住院時間與一般組的上述指標相比,探究組各項時間均較短,差異有統計學意義(P<0.05)。見表3。
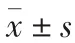
表3 兩組患者功能改善所用時間比較 (,d)
2.4 兩組的組不良反應情況比較
探究組不良反應發生率比一般組低,差異有統計學意義(P<0.05)。見表 4。

表4 兩組的不良反應情況比較 [n(%)]
3 討論
腦神經損傷后,患者的血腦屏障會遭到一定破壞,使其局部微循環障礙,并誘發腦組織缺氧、缺血,產生腦細胞腫脹及水腫,使其顱內壓升高,進而引發腦疝,對患者的生命安全造成威脅。臨床研究發現,腦神經損傷病變一般包含神經斷裂、神經挫傷、血腫、骨痂等,均可誘發患者產生相應的功能障礙,病變較輕時患者的癥狀可在數月或數周內改善從而恢復功能,嚴重者會產生永久性損傷,因此,患者產生腦神經損傷時進行及時有效的治療至關重要。
研究顯示,高壓氧可以通過多種途徑實現神經保護作用。高壓氧聯合藥物治療腦神經損傷具備安全、快速的優點,治療效果理想。患者由于顱腦外傷、顱內感染、腦部缺血缺氧導致血漿中具備大量的蛋白,并逐步深入到神經束中,產生髓鞘病變,造成一過性意識喪失。若要使患者的神經功能得到有效恢復,對急性期的患者進行有效治療至關重要。為患者進行高壓氧聯合藥物治療后能夠實現腦組織供氧改善,使毛細血管增生,神經組織的血流量增強。與此同時,高壓氧聯合藥物治療可減輕間質水腫,積極為神經再造創造良好環境,加快神經纖維生長速度,使患者能夠快速恢復神經組織功能。
本研究顯示,治療后,探究組神經功能缺損評分、運動功能評分、吞咽功能評分、生活能力評分優于一般組,差異有統計學意義(P<0.05),進而證明應用高壓氧聯合藥物治療可有效改善患者神經功能缺損,改善患者吞咽功能障礙,促進運動能力提升,改善患者生活能力。本研究還顯示,探究組患者的神經功能改善時間、運動功能改善時間、吞咽功能改善時間、住院時間均比一般組短,探究組治療有效率更高、不良反應發生率更低,差異有統計學意義(P<0.05)。由此可見,應用高壓氧聯合藥物治療可縮短患者康復時間,使患者臨床治療安全性提高,進一步提高治療效果。利用高壓氧聯合藥物治療腦神經損傷,具備以下作用:①高壓氧能夠對腦組織缺氧狀態進行糾正,有效緩解原發性腦損傷引發的腦血管痙攣,有效減輕腦組織的缺氧缺血狀態。②高壓氧治療能夠使昏迷患者的機體功能有效恢復,可促進機體能量代謝,維持細胞泵功能,有效解除細胞內的水鈉潴留情況,積極改善微循環。③高壓氧治療能夠使毛細血管的再生以及側支循環建立加速,并通過向受損神經組織中有效注入充足氧氣消除自由基,有效推動神經軸突的再生速度,使患者腦損傷修復。在修復神經的過程中可發現,高壓氧能夠使效應器積極恢復,加快神經植入效應器的速度。病情允許條件下,重型顱腦損傷患者應盡早實施高壓氧治療,一般應在受傷后7~12 h處理,如患者生命體征平穩、無禁忌證,應至少實施3個療程的高壓氧治療,確保療效。早期利用高壓氧治療能夠幫助減輕患者腦水腫,有效降低顱內壓,實現腦缺氧狀態改善,有利于促進患者的昏迷時間縮短,減少患者臨床并發癥,使其致殘率及病死率降低,積極改善患者的神經功能、運動功能、吞咽功能。
綜上所述,應用高壓氧聯合藥物治療可縮短患者癥狀消失時間,改善患者神經功能缺損,提高患者運動功能、吞咽功能及生活能力。

