時效性激勵聯合吞咽-攝食訓練在后顱窩腫瘤術后吞咽障礙患者康復護理中的應用
段 冉,魏麗莎,宋 冬,裴晶晶,丁艮曉
(河南省人民醫院 河南省護理醫學重點實驗室 河南大學人民醫院 河南鄭州450000)
后顱窩腫瘤因與后組顱神經叢緊密相關,實施手術過程中如果損傷后顱窩腫瘤周圍神經,患者出現不同程度吞咽功能障礙和咳嗽反射減弱等癥狀[1]。吞咽功能障礙是橋小腦角腫瘤和斜坡腫瘤患者常見術后并發癥,會導致脫水、營養不良、吸入性肺炎等,嚴重者可出現窒息等危及生命的不良后果,同時可導致患者出現進食恐懼及抗拒、社交隔離等負性情緒,影響心理健康[2-3]。目前通過吞咽-攝食訓練對后顱窩腫瘤術后吞咽功能障礙患者實施常規護理,重在改善患者吞咽功能,恢復自主進食能力,但對此類患者康復過程中的心理狀況、配合程度及護理依從性考慮尚不全面。時效性激勵聯合吞咽-攝食訓練是基于常規吞咽-攝食訓練,利用有效時機的同時使用切實可行的激勵技巧(如語言鼓勵等)充分提高患者積極性,從而達到康復目的的聯合護理模式。基于此,本研究使用時效性激勵聯合吞咽-攝食訓練,從心理健康、吞咽功能、功能性經口進食量和生活質量水平等方面探討該聯合護理模式在后顱窩腫瘤術后吞咽功能障礙患者中的應用效果,為臨床后顱窩腫瘤術后并吞咽障礙患者康復護理提供指導。現報告如下。
1 資料與方法
1.1 臨床資料 隨機選取2019年6月1日~2021年1月1日我院收治的后顱窩腫瘤術后伴吞咽功能障礙患者。納入標準:患者術前診斷為后顱窩腫瘤;患者符合后顱窩腫瘤術后合并吞咽功能障礙診斷[4],術前吞咽功能正常,術后經洼田飲水試驗初步評定為吞咽功能障礙;患者知情同意。排除標準:患者合并其他器官功能障礙;患者存在精神障礙、聽力和智力障礙、認知功能障礙等無法自主配合的情況。將納入研究的81例患者按手術順序編號,隨機抽取寫有編碼數字的紙條,抽取單數者為觀察組,抽取雙數者為對照組。觀察組41例,男19例、女22例,年齡40~65(50.13±12.32)歲;病程10~20(15.02±4.62)個月;其中橋小腦角腫瘤20例,斜坡腫瘤20例,小腦腫瘤1例。對照組40例,男21例、女19例,年齡42~67(51.22±12.51)歲;病程11~22(16.24±5.13)個月;其中橋小腦角腫瘤22例,斜坡腫瘤18例。兩組一般資料比較差異無統計學意義(P>0.05)。本研究符合《赫爾辛基宣言》相關倫理原則。
1.2 方法
1.2.1 對照組 采用常規護理模式進行吞咽-攝食訓練。①運動療法:指導患者進行微笑、吹氣球、鼓腮等口唇主動和被動訓練[5];每日進行3次舌主動練習,舌在口腔里的前伸、后縮、上抬、來回擺動動作,分別按相反方向舔上下唇。②空吞咽和咽部冷刺激:使用棉棒或壓舌板分別緩慢刺激前后腭弓、軟腭、咽后壁及舌根各10 s,然后做咽口水的動作。③喉抬高訓練:為患者講解甲狀軟骨位置,讓其感受做吞咽動作時甲狀軟骨向上運動的感覺,然后反復訓練。④發音練習:利用單音節訓練,促進口腔肌肉群運動。⑤呼吸功能訓練[6]:護士可以將手或者沙袋置于患者腹部,促進膈肌及肋間肌收縮,以增強胸式呼吸功能,同時進行縮唇呼吸訓練。⑥吸吮訓練:患者練習吸吮動作,體會吸吮感覺,反復訓練。⑦促進吞咽反射:用指腹按摩甲狀軟骨周圍皮膚,在完成基礎訓練后,進行3次吞咽唾液試驗,可以在30 s內吞咽3次,準備攝食訓練。⑧攝食訓練:臥床患者取仰臥位,床頭抬高30°,頭部前屈;能自行坐起的患者,保持身體垂直,頭稍前屈,應選擇綿軟、不滯留黏膜且不易松散的半流質飲食,先取少量食物嘗試,每次吞咽后,食物完全咽下再重復下一口,酌情加量。
1.2.2 觀察組 采用時效性激勵聯合吞咽-攝食訓練進行護理干預。①組建時效激勵小組。選擇對后顱窩腫瘤術后吞咽障礙護理方法技術成熟的護士成立時效激勵小組。建立患者個人疾病信息檔案,包括患者基本情況、性格特點、疾病整體情況、心理狀態及家庭支持系統,根據患者心理狀態、受教育程度、性格傾向、思維習慣制訂具有特異性的激勵方法。②時效性獎勵使用時機。護士在使用時效性獎勵的過程中應選擇合適且有效的時機,根據后顱窩腫瘤術后患者吞咽功能障礙不同分級[7]在不同時機采取激勵措施。對輕度吞咽障礙患者,應在患者出現嗆咳或其他可能引起患者恐慌、產生訓練陰影的情況下,及時進行心理疏導,鼓勵患者。對中度吞咽障礙患者,可能因康復周期長,短時間內無法感受到吞咽功能改善效果,導致吞咽-攝食訓練積極性下降,可在此階段對其采取時效性激勵措施,肯定患者目前通過訓練已取得的效果,告知患者堅定信念,加強配合可以更快達到下一階段的恢復目標。對重度吞咽功能障礙患者,應在其生命體征穩定且無其他并發癥后循序漸進地給予引導,避免在患者高度緊張狀態下指導其進行吞咽-攝食功能訓練,以免產生逃避心理,從而抗拒訓練,影響功能恢復。③時效性激勵方法。a.情感激勵:對后顱窩腫瘤術后1~2 d合并吞咽障礙的患者,應注重觀察其精神狀態和情緒變化,肯定手術治療原發病的積極作用,增強患者康復信心,告知患者吞咽障礙是術后常見并發癥,采取科學措施促進功能恢復,耐心講解以減輕患者擔憂,消除因吞咽障礙導致的焦慮,正性引導患者以積極心態面對康復護理,讓患者意識到堅持配合治療的重要作用。同時,護士應引導家屬積極參與護理,告知家屬對患者保持耐心,通過親戚朋友與患者視頻或語音通話鼓勵患者,給予充足精神支持,借助親密關系增進患者幸福感和信念感,為患者進行吞咽-攝食功能訓練提供動力。b.目標激勵:將恢復吞咽功能作為目標,以月為單位觀察患者吞咽功能改善情況,對每例患者進行動態吞咽障礙程度評估,每隔1個月為患者制訂1個需要達到的目標,直至吞咽功能基本恢復正常。每個月的4個周期分別為7分,平均每日1分,如果患者每日按要求完成對應吞咽-攝食訓練,則積1分;用社交網站將觀察組患者單獨建群,每周公布排行榜前五名的患者,月底公布吞咽功能改善排行前十名的患者,作為“學習目標”,激勵其他患者提高積極性,充分發揮主觀能動性配合訓練。c.榜樣激勵:時效激勵小組成員定期組織病友交流會,挑選護理過程中依從性和配合度較高且吞咽功能改善效果顯著的患者在交流會上進行發言(伴有語言障礙者可使用文字),分享學到的吞咽-攝食訓練方法和技巧及在培訓過程中的感受、心得。護士還可以收集相關書籍、視頻資料組織患者觀看,利用榜樣的力量和名人效應增強患者改善功能障礙的信心,激發患者康復訓練積極性,促進吞咽功能恢復,提高生活質量水平。d.利益激勵:通過對患者吞咽-攝食功能每月1次階段性評價總結,引導患者從橫向縱向2個方向比較。橫向是比較患者與同一組別其他患者的改善情況,縱向是比較患者與自身上一個吞咽功能的水平,通過上述比較,讓患者感受術后吞咽功能的恢復進程,認識到進行康復功能訓練給自己帶來的積極影響,能幫助自己更好地改善吞咽功能障礙,盡快回歸家庭和社會。另外,為充分調動患者康復訓練積極性,可以準備禮物獎勵給配合度高、依從性好的患者。
1.3 觀察指標 ①攝食能力:運用功能性經口攝食量表(FOIS)[8]評估患者干預前后吞咽攝食能力。根據患者能否經口進食及進食難易度分為7個等級;其中1級和7級分別為完全不能經口進食和完全無障礙經口進食,2~6級分別按照是否借助鼻飼、進食食物是否受限等原則,按從難至易區分;分級越低說明經口攝食能力越差。②吞咽功能:使用標準吞咽功能評價量表(SSA)評估患者干預前后吞咽功能。該量表包含3個步驟:第1步共包含8個小指標,總分8~23分;第2步含5個條目,總分5~11分;第3步包括5個內容,總分5~12分;SSA總分18~46分,分數越高說明吞咽功能越差。③自我效能:使用自我效能感量表(GSES)[9]評估患者干預前后自我效能。該量表包含10個問題,評分方式采用李克特4級評分表,總分0~40分,分數越高說明自我效能感越強。④生存質量:采用世界衛生組織生存質量測評量表簡表(WHO QOL-BREF)評估患者干預前后生存質量。該簡表主要包括26個問題,可依據類型整理為成4個不同領域,分別為生理、心理、社會關系、環境領域,各領域得分為所屬條目平均分乘以4,分值越高說明生存質量越好。
1.4 統計學方法 采用SPSS 22.0統計學軟件分析數據。計量資料的比較采用獨立樣本t檢驗,計數資料的比較采用χ2檢驗,等級資料的比較采用Mann-whitneyU檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組干預前后FOIS分級例數比較 見表1。

表1 兩組干預前后FOIS分級例數比較(例)
2.2 兩組干預前后SSA評分比較 見表2。
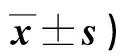
表2 兩組干預前后SSA評分比較(分,
2.3 兩組干預前后GSES評分比較 見表3。
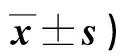
表3 兩組干預前后GSES評分比較(分,

續表
2.4 兩組干預前后WHO QOL-BREF評分比較 見表4。
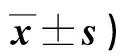
表4 兩組干預前后WHO QOL-BREF評分比較(分,
3 討論
后顱窩腫瘤患者經歷擇期手術后大多存在不同程度的心理問題,而常規護理重在對患者進行早期癥狀評估、術后癥狀及并發癥的對癥處理[10];對術后吞咽障礙患者僅采取常規訓練,容易忽視患者在思維觀念、生活習慣、性格特點等方面的個體差異性以及患者對訓練的理解接受程度,不利于患者更好地進行功能康復。時效性激勵聯合吞咽-攝食訓練護理模式在常規吞咽障礙康復護理基礎上使護理人員從更全面、更深層次的角度動態評估患者情況,給予針對性護理,有效改善上述常規康復護理的缺陷,故采取時效性激勵聯合吞咽-攝食訓練對后顱窩腫瘤術后吞咽障礙患者進行康復護理。
3.1 提升患者吞咽攝食功能 采取時效性激勵聯合吞咽-攝食訓練后,觀察組吞咽功能改善情況優于對照組(P<0.05)。分析原因:時效性激勵原理注重對患者激勵時機的選擇,根據后顱窩腫瘤術后吞咽障礙患者術后不同心理變化分階段、有選擇性地進行激勵,能利用有效時機充分了解患者內心訴求。根據患者吞咽功能障礙不同程度和動態心理情緒狀態變化進行激勵聯合康復訓練,科學、準確掌握患者當前狀態,制訂針對性訓練計劃,從而增強患者護理治療信心,調動患者配合治療的積極性,提高患者康復護理依從性。時效性激勵原理中的目標激勵和利益激勵法,能改善吞咽功能康復護理周期長患者可能引起的信心喪失、信念動搖等負性情緒。當患者對康復目標失去信心時,及時使用利益激勵法,可以讓患者充分了解目前已取得的康復護理成效,通過橫向、縱向對比,切實體會吞咽功能改善帶來的積極影響,從而重建面對長期康復訓練的信心。同時,基于患者當前吞咽功能障礙程度制訂后期康復目標,更容易讓患者接受,促進患者積極主動按照康復護理計劃配合訓練,更好地恢復吞咽攝食能力。
3.2 提升患者自我效能 采取時效性激勵聯合吞咽-攝食訓練后,觀察組自我效能感優于對照組(P<0.01)。分析原因:時效性激勵原理中的情感激勵,以“人”為核心,貫徹以人為本的理念,通過思考患者社會人際關系,引導患者配偶、父母、朋友等參與功能康復護理,關心患者、信任患者,用耐心和細心喚醒患者的認知內驅力。通過與患者有親密關系的人不斷鼓勵,促進患者克服吞咽-攝食訓練中的困難,激發患者潛能,提升患者自信,強化患者自我提高的意識。在整個功能康復護理過程中,通過對患者及時進行情感激勵,不斷強化自我能力意識,進行積極心理暗示,對增進患者自尊水平,促進自我感知能力提升有重要作用,在良性情緒引導下,患者能更有動力、更有熱情地面對康復訓練。
3.3 提升患者生活質量 采取時效性激勵聯合吞咽-攝食訓練后,觀察組生活質量水平高于對照組(P<0.05),說明聯合護理模式能提高患者生活質量。分析原因:后顱窩腫瘤術后吞咽障礙患者在回歸家庭和適應社會過程中存在障礙。吞咽功能障礙會影響患者日常生活和正常的人際交往,患者可能因擔心吞咽功能改善效果差而出現恐懼、焦慮、自我封閉、沉默等負性情緒,出現自卑型人格和低效性社交。時效性激勵原理中的榜樣激勵法通過有積極影響的實例,使患者對后期吞咽功能的康復訓練充滿信心,意識到康復護理的長期性和必要性以及轉歸情況,在進行吞咽功能康復護理訓練過程中,指導患者吞咽攝食訓練的具體技巧和方法,提高患者應對吞咽障礙的能力,知曉出現吞咽障礙并發癥的應對方法和面對緊急情況的自我護理方法,通過榜樣激勵促使患者主動學習相關疾病知識和技能,對患者長期吞咽功能康復護理訓練有重要指導作用,對患者出院后的日常生活也有積極影響[11]。
綜上所述,時效性激勵聯合吞咽-攝食訓練不僅能有效改善后顱窩腫瘤術后吞咽障礙患者的吞咽功能,還有助于患者樹立康復信心,提升自我效能,改善生活質量水平,促進患者回歸社會。

