1例豚鼠耳炎諾卡菌肺病報道并文獻復習
徐爭 葉靜 高磊 胡昆 劉周 鄭凌
豚鼠耳炎諾卡菌肺病是臨床較為少見的一種肺部感染性疾病,目前國內外對于該病報道較少。經安徽醫科大學第二附屬醫院研究倫理委員會審批,審批號:YX2021-085(F1),現將本院收治的1例豚鼠耳炎諾卡菌肺病患者的臨床資料進行分析總結,提高臨床對該病的認識。
病例資料
患者,男,54歲,因“咳嗽、痰血12天伴反復發熱、胸悶10天”于2021年6月7日入院。患者12天前淋雨受涼后出現咳嗽,呈陣發性,咳黃膿痰,痰量每日80mL左右,伴有痰中帶血,為鮮紅色,10天前出現反復高熱,最高體溫達39.8℃,伴畏寒、寒戰,并有進行性胸悶、氣短。在當地診所行止咳化痰、抗感染治療(具體不詳),癥狀未見緩解,6月7日患者呼吸困難明顯,至廬江縣醫院攝胸部CT見雙肺多發片狀及結節樣密度增高影,部分病灶內可見空洞,雙下肺可見支氣管擴張影(見圖1ABC)。因病情危重,未行治療,轉入我院,擬“重癥肺炎”收治RICU。病程中無頭痛、頭暈,無胸痛、咳膿臭痰,無惡心、嘔吐、腹痛、腹瀉等癥狀,飲食、睡眠差,大便正常,小便有泡沫,近期體重無明顯變化。職業:從事水泥及沙土搬運6年。既往病史:2型糖尿病病史7年余,不規律口服二甲雙胍、格列齊特降血糖,此次發病前自行停藥一月余,間斷監測空腹血糖在12~16 mmol/L不等;支氣管擴張癥病史6年余,多次因病情急性發作住院治療。入院體格檢查:體溫38.4℃ ,脈搏134 次/分,呼吸37次/分,血壓142/80 mmHg。神志清楚,精神差,呼吸急促,急性病容,全身皮膚黏膜及鞏膜無黃染,淺表淋巴結未觸及腫大,口唇及指甲紫紺,頸軟,氣管居中,胸廓對稱,雙肺呼吸音粗糙,可聞及干、濕性啰音,心律齊,心率134次/分,心臟各瓣膜聽診區未聞及病理性雜音,腹平軟,無壓痛及反跳痛,肝臟及脾臟肋下未觸及,腸鳴音4次/分,雙下肢中度凹陷性水腫。實驗室檢查:2021年6月7日血常規示白細胞21.63×109/L,中性粒細胞百分數為96.9%,淋巴細胞百分數1.2%,中性粒細胞絕對值為20.95×109/L,血紅蛋白132 g/L,血小板328×109/L,C反應蛋白>370.4 mg/L。降鈣素原:6.170ng/mL,白細胞介素-6:153.7pg/mL。糖化血紅蛋白12.7%。動脈血氣分析(吸氧濃度50%):乳酸 2.5 mmol/L,pH 值為 7.39,二氧化碳分壓50 mmHg,氧分壓71 mmHg,BE:4.3 mmol/L,氧合指數144。N端腦鈉肽前體 1290 ng/L。D-二聚體:7.14 mg/L。肝、腎功能+電解質:總蛋白:59.4 g/L,白蛋白:29.3 g/L,總膽紅素:18.5μmol/L,谷丙轉氨酶:34 U/L, 谷草轉氨酶:23 U/L, 血尿素氮:10.11 mmol/L,血肌酐:93μmol/L;血鉀:4.09 mmol/L,血鈉:135.5 mmol/L,血氯:96.1 mmol/L。細胞免疫功能:總T淋巴細胞計數257.00/uL, 輔助/誘導T淋巴細胞計數:176.00/uL,抑制/細胞毒T淋巴細胞計數78.00/uL,B淋巴細胞計數:59.00/uL,NK細胞計數:26.00/uL。呼吸九聯檢、TORCH抗體系列、巨細胞病毒核酸、EB病毒核酸均未見異常。血栓與止血:血漿凝血酶原時間:13.4s,血漿D-二聚體:2.69ug/mL。初步診斷:重癥肺炎,Ⅰ型呼吸衰竭,支氣管擴張癥,2型糖尿病。
入院后由于病原體未明確,考慮患者病情危重,經驗性給予亞胺培南西司他丁1g q6h聯合萬古霉素1g q12h抗感染治療。并給予與經鼻高流量氧療支持(流速50L/分,吸氧濃度50%),同時加強營養支持,保證充分熱量供應,維持水電解質及酸堿平衡,予胰島素泵控制血糖平穩,密切監測生命體征、血氧飽和度,動態復查動脈血氣分析。治療后患者仍存在持續高熱,呼吸急促,吸氧濃度由50%提升至60%,呼吸頻率達30次/分。經家人同意,2021年6月9日完善床邊支氣管鏡檢查,鏡下見氣管下端及左右各級支氣管腔大量黃白色濃痰,清除痰液后見氣道黏膜充血水腫,各管腔通暢。給予送檢下呼吸道分泌物和肺泡灌洗液細菌培養,同時送檢肺泡灌洗液至南京華大醫學研究所進行微生物二代測序 (next generation sequencing, NGS)。 6月10日NGS回報豚鼠耳炎諾卡菌(序列數:1311,覆蓋度1%),未檢出真菌、寄生蟲、病毒、結核分支桿菌復合群、支原體、衣原體,考慮豚鼠耳炎諾卡菌感染,立即停用萬古霉素,給予復方磺胺甲噁唑片1.44g 口服q6h。2021年6月17日實驗室肺泡灌洗液細菌培養及痰涂片回報豚鼠耳炎諾卡菌。入院診斷:肺豚鼠耳炎諾卡菌病,Ⅰ型呼吸衰竭,支氣管擴張癥,2型糖尿病。
治療上繼續予以亞胺培南西司他丁靜滴,同時口服復方磺胺甲噁唑片,患者體溫高峰逐漸下降,胸悶、氣短癥狀改善,呼吸頻率逐漸下降至正常。吸氧濃度從60%逐漸下調至35%。2021年6月17日復查血常規示白細胞8.59×109/L,中性粒細胞百分數為85.4%,淋巴細胞百分數8.8%,中性粒細胞絕對值為7.33×109/L,血紅蛋白123g/L,血小板390×109/L,C反應蛋白>29.9mg/L;降鈣素原:0.204ng/mL 白細胞介素-6:4.4pg/mL。動脈血氣分析(吸氧濃度35%)見PH:7.45,二氧化碳分壓:48 mmHg 氧分壓:74 mmHg,BE:8.1 mmol/L,氧合指數211。復查胸部CT示雙肺見多發片狀及結節狀密度增高影,部分病灶內可見多發囊狀透亮區(見圖1DEF)。與前片對比見肺部病變明顯吸收,血炎癥指標較前明顯下降,停亞胺培南西司他丁,給與頭孢曲松 2g 靜脈滴注qd,聯合復方磺胺甲噁唑片口服。2021年6月25日復查胸部CT見雙肺病灶較前吸收,部分病灶囊腔明顯,右肺上葉、下葉及左肺下頁見囊狀支氣管擴張及網格狀間質改變(圖1GHI),無明顯不適主訴,于2021年6月28日出院,建議其院外繼續口服復方磺胺甲噁唑片1.44g q6h,2021年7月15日門診隨訪復查胸部CT見肺部病灶明顯吸收(見圖1JKL),給予復方磺胺甲噁唑片減量至1.44g q12h,囑3月后再次來院復查。
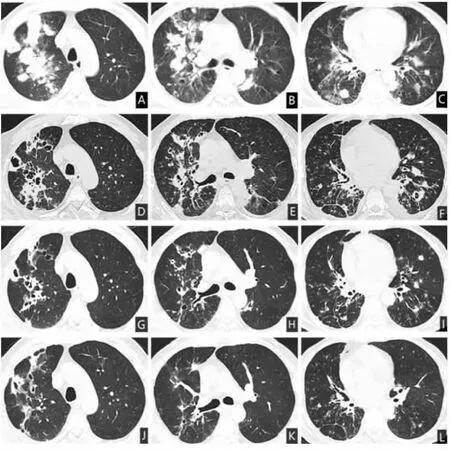
圖1 (ABC)2021年6月7日胸部CT見雙肺多發結節樣團塊狀實變影,邊緣模糊,部分病灶內可見空洞及充氣支氣管征,雙下肺可見支氣管擴張,支氣管壁增厚;(DEF)2021年6月17日胸部CT見雙肺病灶較前吸收,病灶部位伴有囊腔及囊狀支氣管擴張。(GHI)2021年6月25日胸部CT見雙肺病灶較前吸收,部分病灶囊腔明顯,右肺上葉、下葉及左肺下葉見囊狀支氣管擴張。(JKL)2021年7月15日胸部CT見兩肺散在纖維條索影及囊腔影。
討 論
諾卡菌在土壤、腐生物及污水中廣泛存在,是一種革蘭染色及弱抗酸染色陽性的需氧分支桿菌。目前已知超過30種諾卡菌可引起人類感染,與其他諾卡菌引起的感染相比,豚鼠耳炎諾卡菌感染少見,僅占所有諾卡氏菌感染的3.1%~4.4%[1-2],這可能與其致病力低、土壤中分布不廣泛、檢出率低有關[2]。查閱近15年國內外相關文獻資料,設置檢索時間為2007年1月至2021年5月,使用“豚鼠耳炎諾卡菌肺病”或“肺豚鼠耳炎諾卡菌病”檢索中國知網和萬方中文科技期刊數據庫中的中文期刊文獻,檢出5篇,通過 PubMed以關鍵詞“pulmonary 或pneumonia”和 “Nocardia otitidiscaviarum”組合搜索,檢出11篇,均為個案報道。其中死亡8例,好轉9例,合并其他部位播散4例。確診方法為標本送檢NGS者3例,標本傳統細菌培養者14例(見表1)。從表1可見豚鼠耳炎諾卡菌感染人群主要為免疫功能低下、合并嚴重肺部結構性疾病及慢性消耗性疾病者,但也可引起免疫功能正常、無基礎疾病者肺部感染[3-5]。復習死亡及病灶播散病例,總結導致患者不良預后的常見因素有高齡、免疫缺陷、早期診斷不明確、合并其他病原體感染、細菌耐藥等因素;引起病灶播散因素包括較長時間全身使用糖皮質激素、發病后較長時間未能明確病原體、嚴重磺胺類藥物不良反應等。
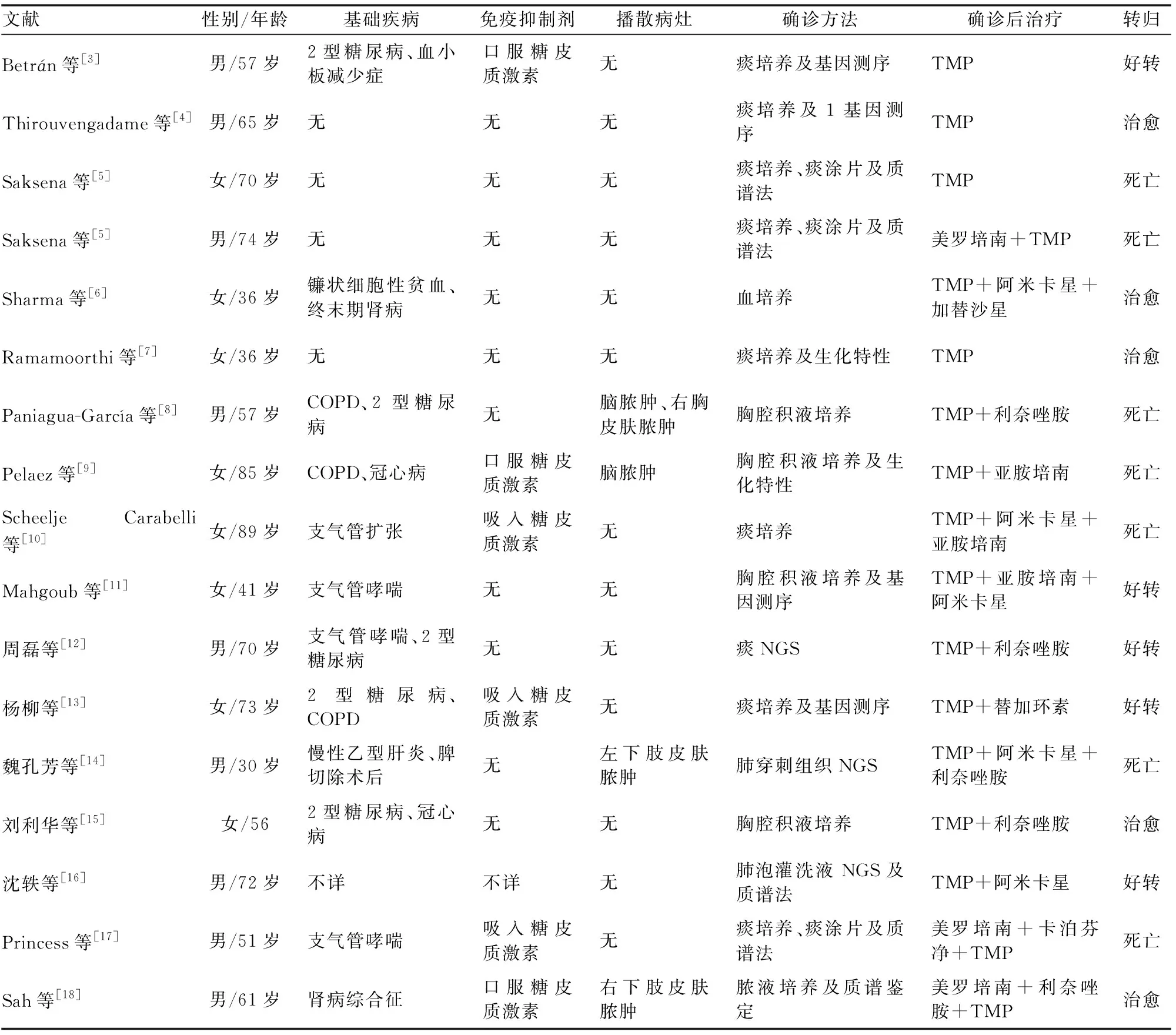
表1 近15年國內外豚鼠耳炎諾卡菌肺病的臨床資料
本例患者存在支氣管擴張癥病史6年,氣道局部免疫防御功能下降,職業與塵土密切接觸,容易發生病原體感染和定植。合并2型糖尿病,發病前血糖水平控制不佳,且CD4+T淋巴細胞下降明顯,所以諾卡菌感染的概率明顯增加。大多數肺諾卡菌病患者發病初期臨床癥狀不明顯,病灶擴散時出現發熱、咳痰、血痰,空洞形成時可發生咯血,累及胸膜時可出現氣胸、胸腔積液、膿胸,重癥者可出現組織壞死及血液播散,形成腎臟、肝臟、腦、皮下等部位的膿腫[19-20]。本例患者急性起病并出現呼吸衰竭,但我們在入院后快速明確診斷并立即給予積極有效的綜合治療,這是其呼吸衰竭好轉和未發生頭顱、皮下等其他部位播散的關鍵因素。
肺諾卡菌病胸部影像學以中等密度以上的小片狀或大片狀實變影、單發或多發結節及空洞最為常見,但亦可有肺膿腫、肺門淋巴結腫大、胸腔積液、膿胸、胸膜增厚等表現,無明顯特異性[21-22]。真菌感染、肺結核、肺膿腫、肺部腫瘤及其他常見細菌感染亦可有以上表現,需認真鑒別。本例患者合并有支氣管擴張,急性感染期可見細菌對支氣管產生破壞, 加重了支氣管擴張的程度,但感染控制后,動態復查胸部CT見囊腔較前減少,提示及時有效的控制感染可極大程度改善預后,降低細菌對支氣管肺組織的破壞。
諾卡菌病確診需病原學檢查。但是諾卡菌生長緩慢,容易造成漏檢。該患者病情危重,痰培養陰性,為盡早明確病原體,給予支氣管鏡檢查并送檢肺泡灌洗液NGS,24 h后即明確病原體,調整抗感染方案2天后患者病情好轉。NGS通過獲取樣本中所有核酸片段的序列信息,經過生物信息分析與比對,可在無任何臨床傾向性條件下檢測出所有微生物的種類及序列數量[16]。它檢測時間短,一般不超過48h,平均時間約為24h[23]。在既往病例報道中確診方法多為傳統細菌培養聯合基因測序,存在反復送檢標本培養陰性,且標本培養陽性者也多需3日以上才能確診,本病例中通過NGS鑒定病原體用時24h, 細菌室在5天后回報豚鼠耳炎諾卡菌(圖2A、B),與傳統細菌培養相比,NGS更快速,這對于檢出苛養病原體、未知或特殊病原體意義重大,對于病情危重、免疫缺陷、經驗性治療效果差的患者,NGS的應用可顯著改善患者的預后。值得注意的是,本例患者痰涂片革蘭染色見革蘭陽性桿菌,行痰標本弱抗酸染色及抗酸染色見長度不等的絲狀、分枝狀、桿狀菌絲(圖2 C、D),標本直接涂片的診斷形態具一定的特征性,Princess和Sah報道中痰涂片疑似諾卡菌,進一步培養后明確病原體,在因此應重視痰標本的直接涂片,及時發現少見細菌,避免遺漏[17-18]。
治療諾卡菌病的抗菌藥物敏感性因菌種不同而異,因此要鑒定菌種并完成藥敏試驗[24]。根據臨床和實驗室標準協會(Clinical and Laboratory Standards Institute,CLSI)標準,該菌對頭孢曲松、阿莫西林/克拉維酸、亞胺培南耐藥,對阿米卡星、環丙沙星、利奈唑胺和磺胺類敏感。復方磺胺甲噁唑是目前治療諾卡菌感染的首選藥物[25],本例患者入院時經驗性給予亞胺培南西司他丁聯合萬古霉素抗感染治療,病情逐漸加劇,在明確病原學后立即給予復方磺胺甲噁唑抗感染, 病情得到有效控制,未做藥物敏感實驗。Saksena和Sharma等報道中存在磺胺類耐藥或嚴重藥物不良反應,因此有必要完成藥物敏感實驗[5-6]。肺諾卡菌病治療的療程長,治療時間主要與病情輕重、感染部位和免疫狀態相關,一般為3~6個月,有中樞神經系統受累時用藥至少1年。部分支氣管擴張癥的患者還可能會出現諾卡菌的長期定植,本例患者在肺部急性感染控制后,再次行痰培養仍培養出豚鼠耳炎諾卡菌,考慮該細菌在氣道定植,因此患者在結束治療的1年內都要密切隨訪,謹防感染復發[26]。
綜上所述,合并有糖尿病、結構性肺病及細胞免疫功能低下的患者,出現發熱、急性呼吸道癥狀,肺部影像學檢查見小片狀或大片狀浸潤影、單發或多發結節伴空洞形成,經規范抗感染治療無效,不應忽視諾卡菌感染,肺泡灌洗液送檢二代測序可協助快速獲得病原學,早期規范化抗感染治療是治愈肺豚鼠耳炎諾卡菌病的關鍵。
利益沖突:所有作者均聲明不存在利益沖突

