CT 輔助下軟通道引流術治療腦室出血的有效性及安全性
王小衛,張婉瓊,王榮輝,王 松,高海曉,趙漢清
腦室出血(intraventricular hemorrhage,IVH)是一種特殊類型的腦出血,具有起病急、進展快、預后差、病死率高等特點[1]。外科手術是降低其致殘率及病死率的有效方法。傳統開顱血腫清除術和微創穿刺血腫引流術是目前主要手術方式。開顱血腫清除術可在直視下徹底清除血腫組織,迅速降低顱內高壓,但創傷較大,不良反應多[2]。微創錐顱軟通道引流術具有操作簡便、創傷小等優點,該手術雖然得到快速的發展,但清除血腫組織不夠徹底[3,4]。近年來,術中MRI、術中三維超聲、術中CT、術中三維C形臂X線成像等成為神經外科發展的亮點之一,通過術中成像技術,可以“實時”了解病變及周圍組織的相關信息,使手術更加精準或徹底。由于CT對于骨質分辨的優勢,使一些神經外科醫師更樂于采用[5]。本研究通過探討CT 輔助下軟通道引流術治療IVH的有效性及安全性,旨在為臨床診治提供借鑒。
1 對象與方法
1.1 對象 回顧性分析2017-02至2021-09神經外科收治的IVH患者92例臨床資料。納入標準:(1)年齡>40歲,符合《中國腦出血診治指南(2014)》[5]中相關標準,具備手術指征;(2)行頭顱 CT 或 MRI 等檢查確診為IVH;(3)從發病到入院的時間<24 h;(4)簽署知情同意書,并完成隨訪。排除標準:(1)顱內動脈瘤破裂或動靜脈畸形出血破入腦室;(2)合并嚴重的多器官衰竭、凝血障礙;(3)格拉斯哥昏迷指數(Glasgow coma scale,GCS)≤3分;(4)合并腦疝或累及腦干,顱內感染或全身性感染。依據手術方式不同,分為對照組(常規開顱血腫清除術治療)和觀察組(CT 輔助下軟通道引流術治療),每組46例。兩組患者一般資料差異無統計學意義,具有可比性(表1)。本研究經醫院倫理委員會批準通過。
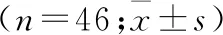
表1 兩組腦室出血患者一般資料比較
1.2 治療方法
1.2.1 對照組 采用常規開顱血腫清除術。全麻后,根據頭部 CT 檢測結果明確血腫部位,切開進入腦室,探及血腫位置后施行常規血腫清除術并止血,清除完畢后留置引流管。
1.2.2 觀察組 局麻后實施 CT 定位掃描,確定穿刺點,采用微創錐顱軟通道引流治療,穿刺點應盡量避開顱內血管及功能區,從前額冠狀縫前,做0.5 cm切口,用3 mm鉆頭細骨鉆錐顱,電凝硬膜及局部腦皮質,硬膜穿刺針刺破硬腦膜,拔出針芯可見血性腦脊液流出,表示穿刺成功,將引流管置入血腫腔,抽吸30%~50% 血腫,固定引流管,接好三通管及無菌引流裝置,將尿激酶5000 U與生理鹽水2 ml混合自引流管低位注入血腫腔,然后關閉引流管2~6 h再開放。
1.2.3 術后處理 術后給予抗生素預防感染、脫水降顱壓、改善神經元代謝、營養支持、預防不良反應等治療。術后7 d拔除引流管后復查CT,記錄血腫清除情況,進行早期功能康復鍛煉。
1.3 觀察指標及標準 (1)記錄兩組手術時間、血腫清除時間、住院時間、術中出血量及血腫清除率。(2)記錄術前、術后7 d 的GCS評分,并進行對比。GCS評分[6]包括睜眼反應、語言反應和肢體運動三個方面,每項3~15分,分數越低,意識障礙越重。顯效: 治療后較治療前上升≥46%;有效:治療后評分較治療前上升18%~45%;無效:治療后評分較治療前上升≤17% 或下降。(3)比較兩組術后肺炎、再出血、腦積水等不良反應發生情況。(4)隨訪6個月評估兩組患者日常生活活動(activities of daily living,ADL)評定量表、改良 Rankin 評分(modified rankin scale,mRS)量表,評價患者日常生活活動的獨立程度及神經功能恢復程度,分數越高,功能障礙越嚴重。總有效率(%)= (顯效+有效) /總例數×100% 。
2 結 果
2.1 臨床療效比較 術后對照組無效13例(28.26%),明顯多于觀察組的5例(10.87%),觀察組總有效率高于對照組,差異有統計學意義(P<0.05,表2)。

表2 兩組IVH患者臨床療效比較 (n;%)
2.2 手術相關指標比較 觀察組手術時間、血腫清除時間、住院時間均明顯短于對照組,差異有統計學意義(P<0.05),術中出血量及血腫清除率均優于對照組,差異有統計學意義(P<0.05,表3),但術后7 d兩組血腫清除率基本一致,差異無統計學意義。
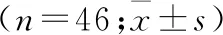
表3 兩組IVH患者手術相關指標比較
2.3 預后指標比較 術后6個月,觀察組mRS評分為(2.63±0.85)分,ADL評分為(45.62±7.89)分,均明顯低于對照組的(3.87±0.92)分和(57.35±9.28)分,兩組比較差異有統計學意義(P<0.05)。
2.4 術后不良反應比較 對照組術后共16例(34.78%)發生不良反應,多于觀察組的7例(15.21%),兩組比較差異有統計學意義(P<0.05,表4)。
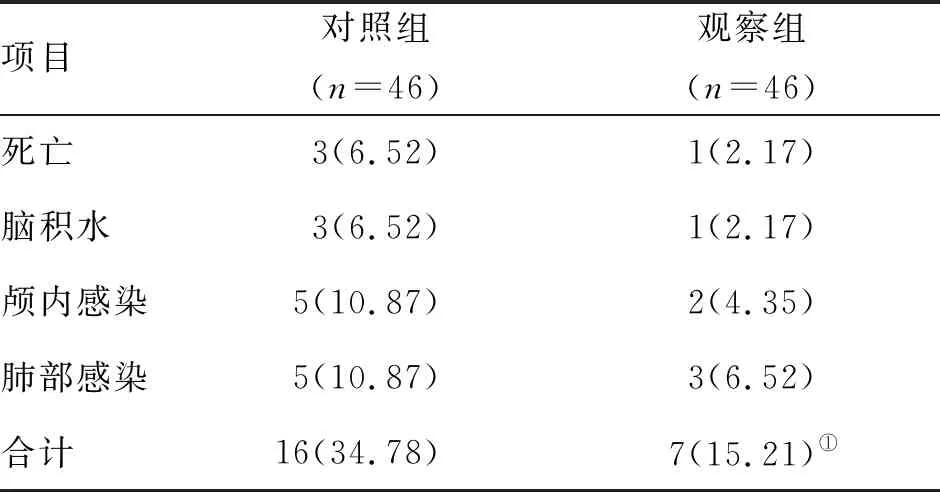
表4 兩組IVH患者術后不良反應比較 (n;%)
3 討 論
IVH的血液可堵塞腦室系統,引發腦脊液循環受阻或形成鑄型造成腦室擴張,導致顱內壓急劇增高,影響腦深部組織結構的正常功能,是蛛網膜下腔和腦實質出血的不良預后危險因素[7]。因此,及時徹底清除腦室內血腫鑄型,緩解顱內壓力,解除腦組織受血腫壓迫是提高患者生存率及生存質量的關鍵[8]。目前,手術是清除血腫的首選方式,但傳統手術時間長、創傷大、患者耐受性差,不能明顯改善預后[9]。近年來,由于CT成像具有整體掌握顱內解剖結構和血腫分布范圍的特點,可直視下避開腦皮層血管、優勢半球語言中樞及其他功能區進行穿刺[10],已被應用于神經外科的手術中,但關于IVH治療的相關報道還較少[11]。本研究對比傳統手術與CT 輔助下軟通道引流術治療IVH的有效性及安全性,旨在為提高臨床療效提供借鑒。
周廣平等[12]發現,微創軟通道引流術具有微創、手術時間短、不良反應少等優點,可快速清除腦室出血患者血腫,降低顱內壓,減輕應激反應及神經功能損傷,尤其適用于高齡、體弱、心肺功能較差的患者。本研究觀察組采用CT 輔助下軟通道引流術,結果顯示,觀察組總有效率可達89.13%,明顯高于對照組的71.39%。另外,觀察組手術時間、血腫清除時間、住院時間短于對照組,術中出血量少于對照組,提示CT輔助軟通道引流術具有療效好、手術創傷小的優勢,而且還降低患者經濟負擔,節約醫療資源。此結果與文獻[12]報道相符。有學者研究發現,與單獨接受腦室引流的患者相比,血腫腔內溶栓加快血腫體積減少,同時不增加手術相關不良反應發生風險[13]。尿激酶溶液沖洗用于腦出血微創穿刺引流術的血腫液化,加速血腫清除,可減少對腦組織的壓力和炎癥因子的釋放,減輕腦水腫,改善預后[14,15]。觀察組術中血腫清除率低于對照組,但術后7 d拔管時兩組血腫清除率基本一致,說明顱骨鉆孔軟通道引流和尿激酶溶解的聯合運用,加速了腦室內血腫溶解,效果可靠。
本研究還發現,術后6個月觀察組mRS、ADL評分低于對照組,與Han等[16]比較常規開顱引流與微創軟通道引流治療繼發性IVH近期和遠期療效的相關指標的結果相符。另外,對照組術后共16例發生不良反應,觀察組僅有7例,說明CT 輔助下軟通道引流術后腦室內灌注尿激酶對消除腦室內出血,減少不良反應的發生,改善預后有較好作用[14]。
總之,CT 輔助下軟通道引流術治療IVH效果較好,且安全性高,可改善患者預后,提高生存質量。但本研究數據僅為單個中心收集,樣本量較少,隨訪時間較短,需擴大樣進一步深入研究。

