誤診為疥瘡結節的陰囊二期梅毒疹1例
翁文佳,李 娟,高艷青
梅毒是常見的性傳播疾病之一,致病病原體為梅毒螺旋體。近年來梅毒的發病率有升高趨勢,二期梅毒常見的臨床表現是皮膚黏膜損害,但由于機體免疫力的不同或者合并其他免疫缺陷性疾病,二期梅毒疹常常會有不典型的臨床表現,皮疹單發時常會引起誤診、漏診。我科近期診治1例單發在陰囊誤診為疥瘡結節的病例,現報道如下。
1 病例報告
1.1 病史及臨床表現 患者,男,15歲,漢族。陰囊條索狀、環狀斑塊半年,無明顯自覺癥狀。半年前無明顯誘因,于陰囊處出現紅色結節,曾于當地醫院診斷為“疥瘡結節”,給予激素藥膏外用,無好轉。近2個月陰囊處皮疹逐漸增多,變為條索狀及環狀斑塊,為進一步治療,2021年3月6日于我科就診,門診擬診為“皮疹待查,梅毒疹不除外”,行梅毒相關血清學檢查及病理活檢。自發病來,無發熱、乏力癥狀。追問既往史:8個月前曾有無保護性行為,既往陰囊無潰瘍改變。
1.2 體格檢查 一般情況無異常發現,腹股溝淋巴結無腫大。皮膚科情況:陰囊可見淡紅色苔蘚樣丘疹,部分融合成斑塊(圖1)。
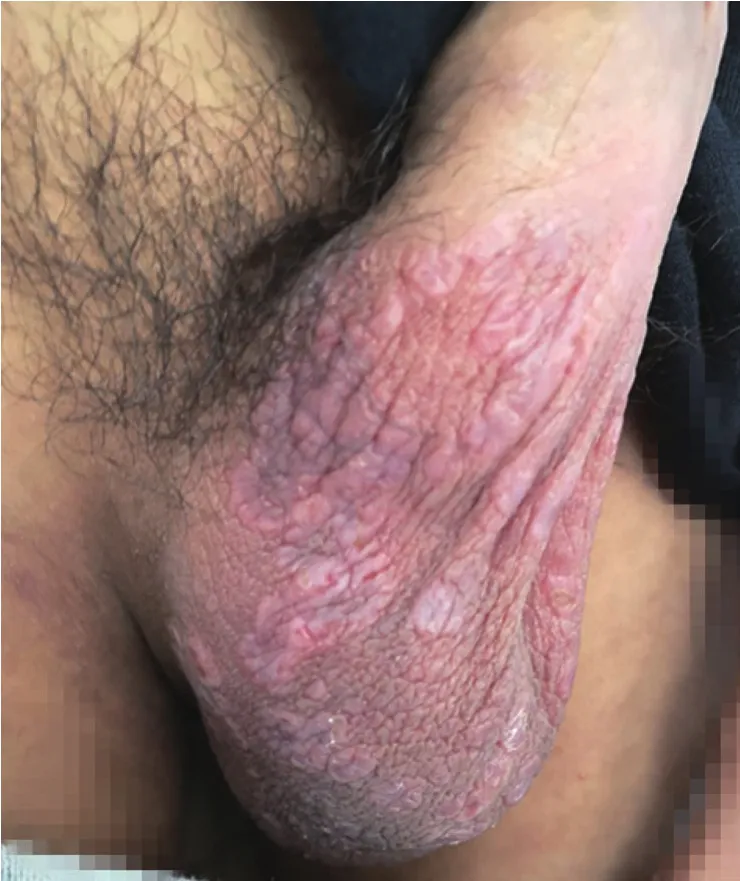
圖1 患者陰囊處皮膚表現陰囊可見淡紅色苔蘚樣丘疹,部分融合成斑塊Figure 1 The scrotal skin appearance of the patient
1.3 實驗室檢查 快速梅毒血清學(rapid plasma reagin, RPR)試驗1:256,梅毒螺旋體顆粒凝集(treponema pallidum particle agglutination, TPPA)試驗陽性。陰囊部位皮膚活檢后組織病理結果提示(圖2):表皮不規則增厚,真皮內可見內皮細胞腫脹及多量炎細胞浸潤,浸潤細胞以漿細胞為主。梅毒螺旋體特異性抗體的免疫組織化學法(immunohistochemistry of treponema pallidum, TPIHC)檢查結果提示(圖3):表皮可見呈細絲狀淡黃色物質,梅毒螺旋體特異性抗體陽性。
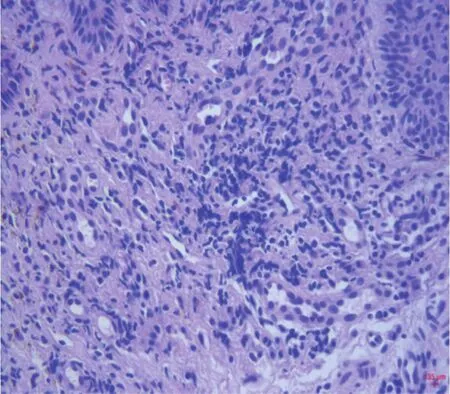
圖2 患者皮膚病理表現真皮內可見較多炎細胞浸潤,浸潤細胞以漿細胞為主(×400)Figure 2 Skin pathology of the patient
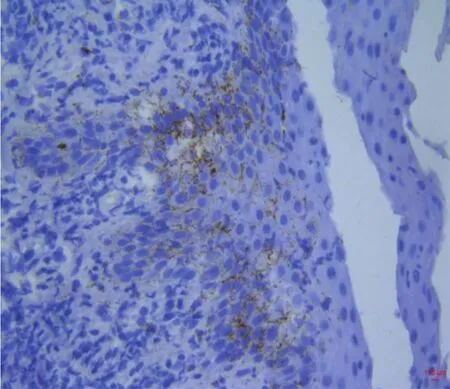
圖3 患者免疫組織化學染色表現TP-IHC檢查:表皮可見呈細絲狀淡黃色物質,梅毒螺旋體特異性抗體陽性(×400)Figure 3 Immunohistochemical staining of patients
1.4 確診 結合血清學試驗及皮膚病理活檢,最終診斷為陰囊二期梅毒疹。
2 討 論
梅毒是由梅毒螺旋體感染引起的慢性、系統性性傳播疾病。梅毒螺旋體因不易著色也稱為蒼白螺旋體。根據臨床表現可以分一期梅毒、二期梅毒、三期梅毒、隱性梅毒[1-2]。一期梅毒典型表現為硬下疳,硬下疳為梅毒螺旋體入侵人體的部位,外陰是常見部位,既往也有報道可以發生在口腔、乳房等不常見部位[3-5]。二期梅毒常見的表現是皮膚黏膜損害,可累及身體多部位[6-7],皮損表現為銀屑病樣、環狀紅斑樣、水痘樣、結節樣、膿皰樣[8-12],可單獨發生在口唇黏膜、外陰等部位,單發的皮損常常易造成臨床漏診或誤診。對于單獨發生在外陰的紅斑、丘疹結節、斑塊,需要與股癬、濕疹等疾病鑒別。另外,二期梅毒除了累及皮膚,還可以引起內臟,如肝臟、肺、胃等器官的損害[13-16]。三期梅毒可有梅毒樹膠腫、心血管梅毒、神經梅毒等[17-18]。隱性梅毒有梅毒感染史,無臨床癥狀或臨床癥狀消失。根據病程,臨床上常將發病2年內的梅毒稱為早期梅毒,發病時間>2年的梅毒稱為晚期梅毒[1]。
梅毒的確診主要借助血清學檢查,RPR試驗及TPPA試驗陽性即可診斷[1]。
本例患者皮疹僅發生于陰囊部位,初起皮疹為紅色結節,類似于疥瘡結節的表現,既往無外陰破潰病史,臨床中容易發生誤診。另外,由于本例患者年齡較小,初次就診時性生活史可能會被忽略,這也是引起漏診的原因。近2個月陰囊皮損逐漸出現條索狀、苔蘚樣增生,部分融合成環形、斑塊。于我院就診后詳細追問病史,患者陰囊部位起皮疹前后,無全身瘙癢性皮疹,與疥瘡病程不符。起皮疹前曾有過高危性接觸,因此,我們擬診“二期梅毒”可能,查血RPR滴度 1:256,TPPA試驗陽性,并對陰囊部位皮膚活檢,行組織病理及免疫組織化學檢查,最終診斷為二期梅毒。確診后給予芐星青霉素240萬/次,雙側臀部肌肉注射,驅梅治療3周,每周1次,皮損消退(圖4),隨訪期間未復發。
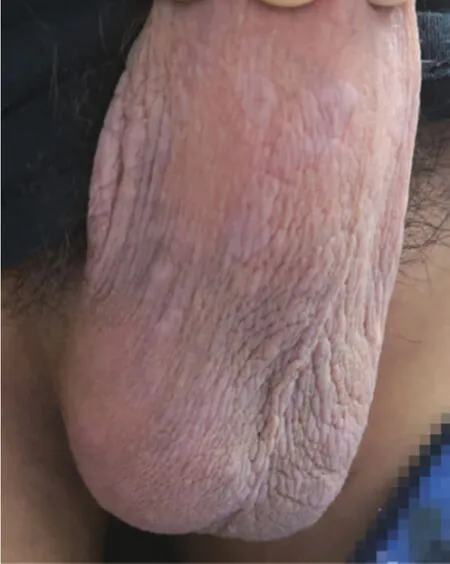
圖4 患者陰囊處皮膚表現第3次治療前,陰囊處皮損消退Figure 4 Scrotal skin appearance of the patient
二期梅毒的皮疹可有多種臨床表現,單發時極易誤診為其他疾病,對于單發的皮損更需要詢問詳細的病史。另外,對于外生殖器部位單發的紅斑、丘疹、結節等,須詳細體檢及詢問性生活史,必要時進行梅毒的篩查,防止漏診與誤診[19-21]。

