循證護(hù)理對穿孔性闌尾炎患兒腹腔鏡術(shù)后胃腸功能的影響
劉佳 毛蔚 莊美娟 龔萍 葉紅 鐘文蕾
上海市兒童醫(yī)院 200062
穿孔性闌尾炎是臨床上常見的外科疾病,近年來,由于醫(yī)療水平的進(jìn)一步發(fā)展,臨床上大部分穿孔性闌尾炎患者均采用腹腔鏡手術(shù)進(jìn)行治療,其具有較小的手術(shù)傷口、術(shù)野清晰、手術(shù)時(shí)間短、患者術(shù)后恢復(fù)較快等優(yōu)勢,故其在臨床上使用率較高,但術(shù)后患兒容易受到各種因素干擾而導(dǎo)致并發(fā)癥的發(fā)生,嚴(yán)重影響其治療效果〔1〕。因此,如何加強(qiáng)穿孔性闌尾炎行腹腔鏡手術(shù)患兒的術(shù)后護(hù)理,減少并發(fā)癥的發(fā)生,提高治療效果尤為重要。但常規(guī)護(hù)理效果并不明顯,而循證護(hù)理來源于循證醫(yī)學(xué),其又稱為實(shí)證護(hù)理。循證護(hù)理模式的理念在于遵循科學(xué)證據(jù),根據(jù)證據(jù),提出問題,從而制定出合理有效的護(hù)理措施,提高治療效果,促進(jìn)患者康復(fù)〔2〕。基于此,本課題組對穿孔性闌尾炎行腹腔鏡手術(shù)治療的患兒進(jìn)行研究,探尋循證護(hù)理模式對其胃腸功能的影響。
1 資料與方法
1.1 一般資料
回顧性分析2013年1月至2015年7月在上海市兒童醫(yī)院接受腹腔鏡手術(shù)治療的221例穿孔性闌尾炎患兒的臨床資料,根據(jù)其住院號最末尾奇偶數(shù)不同將入選者分為觀察組(119例)和對照組(102例)。觀察組男79例,女40例;年齡6~13歲,平均(9.42±2.13)歲;患病時(shí)間7~32 h,平均(24.47±6.17)h;穿孔部位:闌尾根部發(fā)生穿孔66例,闌尾體部發(fā)生穿孔53例。對照組男77例,女25例;年齡5~13歲,平均(9.63±2.11)歲;患病時(shí)間7~32 h,平均(25.23±5.99)h;闌尾根部發(fā)生穿孔59例,闌尾體部發(fā)生穿孔43例。觀察組與對照組一般資料對比差異無統(tǒng)計(jì)學(xué)意義(P>0.05),能夠進(jìn)行對比。
1.2 納入、排除標(biāo)準(zhǔn)
納入標(biāo)準(zhǔn):①所有穿孔性闌尾炎患兒均符合《臨床疾病診斷與療效判斷標(biāo)準(zhǔn)》〔3〕內(nèi)相關(guān)診斷標(biāo)準(zhǔn);②符合腹腔鏡手術(shù)治療適應(yīng)證者;③生命體征平穩(wěn)且意識清醒者。排除標(biāo)準(zhǔn):①具有凝血功能障礙者;②對相關(guān)藥物過敏者;③具有嚴(yán)重心、肝、腎等重要器官功能不全者;④膽囊壞疽、穿孔者;⑤腹腔感染、腹膜炎者。
1.3 方法
對照組使用常規(guī)護(hù)理:遵醫(yī)囑給予患兒相應(yīng)的級別護(hù)理,向患兒及其家屬做好術(shù)后宣教,緩解其緊張、焦慮等情緒。觀察組使用循證護(hù)理:(1)成立循證護(hù)理小組:小組成員由具備豐富臨床經(jīng)驗(yàn)的護(hù)理人員組成,護(hù)士長擔(dān)任組長并對小組成員進(jìn)行培訓(xùn)及考核;針對培訓(xùn)內(nèi)容制定相關(guān)試卷,對參與培訓(xùn)的護(hù)理人員進(jìn)行考核。小組成員納入標(biāo)準(zhǔn):①具有良好的組織性,能夠及時(shí)完成領(lǐng)導(dǎo)下達(dá)的相關(guān)工作者(依據(jù)平常工作表現(xiàn)情況觀察其組織性是否良好,若日常對領(lǐng)導(dǎo)下達(dá)的相關(guān)工作基本完成則認(rèn)為組織性好);②具備豐富臨床經(jīng)驗(yàn)的護(hù)理人員(工作年限≥5年);③護(hù)師及以上級別的護(hù)理人員。排除標(biāo)準(zhǔn):①未熟練掌握各種搶救儀器使用和搶救步驟(搶救儀操作考試考核不合格者,由主管護(hù)師進(jìn)行考核);②考核分<90分者。(2)提出問題:由護(hù)理小組成員對穿孔性闌尾炎行腹腔鏡手術(shù)患兒的病情發(fā)展情況進(jìn)行全面分析,確定其術(shù)后發(fā)生胃腸功能障礙的原因,預(yù)防及減少患兒術(shù)后發(fā)生胃腸功能障礙。(3)尋找實(shí)證〔4〕:通過查閱大量穿孔性闌尾炎行腹腔鏡手術(shù)的案例,了解其手術(shù)原理及方法,對其手術(shù)失敗的原因和術(shù)后護(hù)理難點(diǎn)進(jìn)行分析,制定科學(xué)有效的護(hù)理措施,(4)實(shí)施:①術(shù)后腹脹、腹痛護(hù)理:循證:腹腔鏡手術(shù)中需使用CO2建立氣腹,術(shù)后易造成腹脹、腹痛。應(yīng)用:術(shù)后遵醫(yī)囑常規(guī)給予吸氧治療,氧流量為1~2 L/min,時(shí)間4~6 h,促進(jìn)CO2的排出,減輕腹痛、腹脹程度。②術(shù)后活動(dòng):循證:腹腔鏡手術(shù)次日便可下床活動(dòng),但由于患兒較小,家屬溺愛,患兒下床活動(dòng)減少,影響胃腸功能恢復(fù)。應(yīng)用:術(shù)后第二天患者手術(shù)切口無明顯疼痛,應(yīng)指導(dǎo)其家屬盡早下床活動(dòng),促進(jìn)胃腸功能快速恢復(fù),提高肺活量,降低并發(fā)癥發(fā)生風(fēng)險(xiǎn),促進(jìn)血液循環(huán)。③術(shù)后手術(shù)切口護(hù)理:循證:腹腔鏡手術(shù)切口通常較小,通常使用創(chuàng)可貼貼敷傷口。應(yīng)用:密切觀察患兒手術(shù)切口有無出現(xiàn)紅、腫、滲血、滲液等情況,無上述情況的患兒可在1 w后去除敷料,避免發(fā)生感染。兩組患兒均干預(yù)1 w 后觀察其胃腸功能恢復(fù)情況。
1.4 評價(jià)指標(biāo)
①胃腸功能恢復(fù)效果的評估(干預(yù)1 w后)參照《臨床疾病診斷與療效判斷標(biāo)準(zhǔn)》〔3〕:顯效:患兒的腹脹、腹痛、嘔吐等臨床癥狀、體征完全消失,腸鳴音、排便均正常,糞潛血試驗(yàn)呈陰性;有效:患兒的腹脹、腹痛、嘔吐等臨床癥狀、體征明顯減輕,腸鳴音減弱或消失,胃液及糞潛血試驗(yàn)呈+或++;無效:患兒的腹脹、腹痛、嘔吐等臨床癥狀、體征無明顯改善甚至加重。總有效率=顯效率+有效率。②干預(yù)1 w后,采用該院自行編制的滿意度調(diào)查表(Cronbach α系數(shù)為0.86,重測效度為0.88)評估患兒家屬對兩種不同護(hù)理方法的滿意情況,包括服務(wù)質(zhì)量、操作技能、工作態(tài)度、病房環(huán)境4個(gè)項(xiàng)目,各項(xiàng)目總分為100分,分值高低與護(hù)理滿意程度呈正相關(guān)。
1.5 統(tǒng)計(jì)學(xué)方法
2 結(jié)果
2.1 兩組胃腸功能恢復(fù)效果比較
干預(yù)后,觀察組胃腸功能恢復(fù)的總有效率比對照組高,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表1。
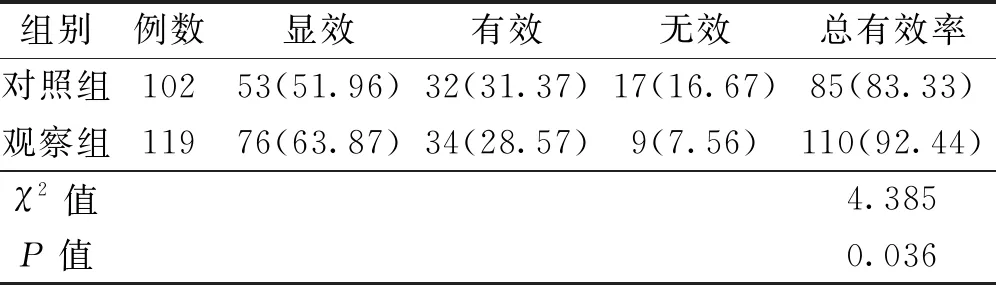
表1 兩組患兒胃腸功能恢復(fù)效果對比〔n(%)〕
2.2 兩滿意度比較
干預(yù)后,觀察組患兒家屬的服務(wù)質(zhì)量、操作技能、工作態(tài)度及病房環(huán)境評分均高于對照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表2。
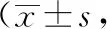
表2 兩組患兒家屬護(hù)理滿意度對比分)
3 討論
近年來,腹腔鏡手術(shù)中所使用的輔助性器械已在一定程度上避免了人類視力的盲點(diǎn),從而增強(qiáng)手術(shù)準(zhǔn)確性,利于減少預(yù)后風(fēng)險(xiǎn)。腹腔鏡下切除闌尾,可有效避免對人體周圍組織造成傷害,從而提高手術(shù)效果。但由于患兒及其家屬對手術(shù)的不了解,易產(chǎn)生緊張、焦慮等情緒;同時(shí)由于腹腔鏡手術(shù)通常需要全麻,且要對患兒建立氣腹,使患兒在術(shù)后容易發(fā)生胃腸功能障礙,影響術(shù)后胃腸功能恢復(fù)。因此,如何對穿孔性闌尾炎行腹腔鏡手術(shù)術(shù)后患兒實(shí)施有效的護(hù)理措施,減輕胃腸功能障礙是當(dāng)前臨床護(hù)理需解決的重要課題之一。
由于穿孔性闌尾炎患兒行腹腔鏡手術(shù)術(shù)后容易引發(fā)多種并發(fā)癥,給患兒及其家屬造成了較大的心理及經(jīng)濟(jì)負(fù)擔(dān)。為了提高手術(shù)效果,減少并發(fā)癥的發(fā)生,穿孔性闌尾炎行腹腔鏡手術(shù)患兒術(shù)后往往需要準(zhǔn)確、有效的護(hù)理服務(wù)〔5〕。但常規(guī)的護(hù)理模式缺乏針對性,效果并不理想。而循證護(hù)理模式能夠根據(jù)大量的文獻(xiàn)研究顯示,提出當(dāng)前護(hù)理所存在的問題,進(jìn)而制定并實(shí)施科學(xué)有效的護(hù)理措施,從而緩解患兒的疼痛程度,改善其胃腸功能,提高手術(shù)效果〔6〕。尚紅玲等〔7〕發(fā)現(xiàn)對患者使用循證護(hù)理干預(yù)模式,能夠有效改善術(shù)后食欲,促進(jìn)其胃腸功能的恢復(fù),減少其術(shù)后并發(fā)癥的發(fā)生,提高其生活質(zhì)量。本次研究中,觀察組胃腸功能恢復(fù)的總有效率比對照組高,觀察組患兒家屬的服務(wù)質(zhì)量、操作技能、工作態(tài)度及病房環(huán)境評分均高于對照組,其與上述研究基本相符。分析其原因,循證護(hù)理符合以人為本的護(hù)理理念,其能夠滿足患兒的需求,對患兒實(shí)施個(gè)性化且具有針對性的護(hù)理服務(wù),減少其術(shù)后發(fā)生胃腸功能障礙的情況〔8〕。循證護(hù)理干預(yù)模式能夠通過與患兒接觸,及時(shí)了解患兒的病情發(fā)展程度,分析其出現(xiàn)胃腸功能障礙的原因,從而為其制定并實(shí)施有效的護(hù)理服務(wù),緩解其腹脹、腹痛等。同時(shí),護(hù)理人員以預(yù)防腸脹氣、腸內(nèi)容物積聚、腸麻痹等為目標(biāo)進(jìn)行針對性的護(hù)理服務(wù),向患兒及其家屬講解術(shù)后發(fā)生胃腸功能障礙的原因及影響因素,采取有效措施緩解患兒的病情發(fā)展,進(jìn)而使其在較短時(shí)間內(nèi)迅速恢復(fù)胃腸功能。通過本次研究得到的各項(xiàng)循證護(hù)理結(jié)果,可以指導(dǎo)未來穿孔性闌尾炎患兒腹腔鏡術(shù)后優(yōu)質(zhì)護(hù)理計(jì)劃的制定,包括針對胃腸功能障礙原因制定個(gè)性化且有據(jù)可循的吸氧干預(yù)、促進(jìn)術(shù)后胃腸道功能恢復(fù)且適合患兒個(gè)體需求的術(shù)后活動(dòng)計(jì)劃干預(yù)、針對手術(shù)切口的感染預(yù)防干預(yù)措施等。
綜上所述,使用循證護(hù)理模式對穿孔性闌尾炎行腹腔鏡手術(shù)治療的患兒進(jìn)行干預(yù)可促進(jìn)胃腸功能恢復(fù),提高護(hù)理質(zhì)量。
利益沖突所有作者均聲明不存在利益沖突
- 國際護(hù)理學(xué)雜志的其它文章
- 國內(nèi)外ICU重癥患者家屬健康教育需求及宣教策略的研究進(jìn)展
- 數(shù)字化技術(shù)應(yīng)用于護(hù)理教育領(lǐng)域中的研究進(jìn)展
- 家庭參與式綜合管理對新生兒窒息患兒神經(jīng)發(fā)育的影響
- 基于接納與承諾療法的延續(xù)性護(hù)理干預(yù)對機(jī)器人輔助腹腔鏡 前列腺癌根治術(shù)后患者負(fù)性情緒的影響
- 基于時(shí)機(jī)理論的家庭護(hù)理在老年阿爾茨海默病患者 激越行為中的應(yīng)用效果
- Waterlow壓瘡量表評估聯(lián)合俯臥位通氣技術(shù)在ICU患者中的應(yīng)用

