多層螺旋CT、磁共振成像對食管癌T分期的評估研究
郝俊飛,黎 婭,吳紹全,夏太玉
(重慶市大足區人民醫院,重慶 402360)
食管癌約占全部惡性腫瘤的2%[1],以50歲以上中老年人較為常見,但據相關報道顯示,近年來食管癌發病率、死亡率呈上升趨勢,且逐漸年輕化[2]。食管癌早期多無特異性臨床癥狀,確診多數是晚期。臨床目前治療早期、晚期食管癌多以微創內鏡下切除、手術切除等治療為主,但一般認為食管癌累及鄰近重要器官或存在遠處轉移是不可行根治性手術切除的重要指征[3]。而局部進展期食管癌可采用化療輔以手術治療,可有效提高患者總生存期。術前準確評估食管癌分期對患者具有重要意義。CT是臨床早期診斷食管癌的常用手段,但該檢查軟組織分辨率較差,對食管壁分層顯示不佳,在評估臨床分期中存在一定局限性[4]。磁共振成像(MRI)則可清晰顯示正常食管壁的解剖結構,很好彌補了CT的缺陷[5]。本研究收集食管癌患者的臨床與影像學資料,對比多層螺旋CT(MSCT)與MRI成像在評估食管癌T分期的臨床價值。
1 資料與方法
1.1 一般資料2018年11月至2021年12月我院收治的食管癌患者128例,納入標準:①均經穿刺活檢確診;②無影像學檢查禁忌證;③臨床資料齊全,無缺損或丟失;④年齡>18歲,且無交流、意識障礙者。排除標準:①未合并其他臟器疾病;②伴肝腎功能異常、甲狀腺功能亢進者;③過敏體質;④二次手術者。128例患者中男71例,女57例,年齡41~76歲[(56.74±10.28)歲];腫瘤位置:食管上段35例,中段51例,下段42例。
1.2 方法MSCT檢查:檢查儀器:美國GE 128層CT機 ,取仰臥位,禁食禁水6 h以上。常規平掃后行增強掃描(80 ml碘海醇,注射速率為2.5 ml/s)。延遲25 s及70 s后行動、靜脈期增強掃描。MRI檢查:檢查儀器:美國GE 3.0TMRI掃描儀,采用8通道相控陣線圈。MRI掃描序列:FSE序列T1W2脂肪抑制、DWI參數、T1WI序列軸位和延遲期矢狀位。常規平掃,隨后經靜脈注射釓噴酸葡胺(Gd-DTPA)試劑,劑量0.1 mmol/kg,速度2.5 ml/s。屏氣之后進行動態增強掃描。
1.3 觀察指標觀察腫瘤形態、密度、強化形式等特征。根據食管癌的TNM分期標準[6]結合影像學檢查結果進行診斷分析;評估MSCT、MRI檢查對食管癌術前T分期的診斷準確率。
1.4 統計學方法應用SPSS 23.0統計軟件分析數據,計量資料以均數±標準差描述,比較行t檢驗;計數資料以n(%)表示,比較行χ2檢驗;一致性采用Kappa值。P<0.05為差異有統計學意義。
2 結果
2.1 病理結果128例食管癌患者病理類型中腺瘤癌11例(8.59%);鱗癌117例(91.41%)。腫瘤T分期T1期15例(11.72%),T2期26例(20.31%),T3期57例(44.53%),T4期36例(23.44%)。
2.2 MRI、MSCT與病理結果對食管癌T分期診斷結果的比較經MRI檢查T1~T4期的準確率分別為93.33%、88.46%、94.74%、93.33%,對食管癌術前T分期診斷準確率為92.97%(119/128),與病理結果一致性(Kappa=0.930,P<0.001)。見表1。經MSCT檢查T1~T4期的準確率分別為26.67%、73.08%、82.46%、66.67%,對食管癌術前T分期診斷準確率為70.31%(90/128),與病理結果一致性(Kappa=0.703,P<0.001)。見表2。MRI對食管癌T分期診斷準確率高于MSCT(χ2=21.918,P=0.000)。

表1 MRI與病理結果對食管癌T分期診斷結果

表2 MSCT與病理結果對食管癌T分期診斷結果
2.3 MRI與CT影像學征象分析MRI征象:食管癌病灶經MRI掃描可見T1等信號或T2稍高信號,DWI呈高信號;食管三層結構在T2WI及其抑脂序列上呈黏膜層等信號、下層高信號及肌層低信號。增強掃描呈中度強化,強化多不均勻。CT征象:可見病變食管管壁呈環形或不規則增厚(T1期食管臂后5~10 mm,未見明顯縱膈侵犯;T2期食管厚壁>10 mm;T3期食管厚壁>15 mm;T4期可見明顯侵犯縱膈與鄰近結構)。可形成腫塊突向腔外或腔內,管腔變小而不規則。部分腫塊可壓迫鄰近器官使其變形、移位,周圍脂肪層消失。增強掃描可見弧形黏膜強化影外邊緣的脂肪層消失,呈輕中度強化,直徑較大病灶可見中央低密度壞死造,無明顯強化。典型病例胸部增強CT見圖1。
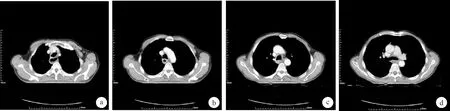
圖1 食管癌典型病例CT征象 a~d:CT增強掃描橫斷面,可見食道中上段管壁增厚,管腔狹窄,呈中度強化
3 討論
我國目前癌癥的防治形式日漸嚴峻,早發現、及時診治成為臨床研究重點[7]。原發灶侵犯-淋巴結轉移-血道遠處轉移(TNM)分期是臨床公認的腫瘤分期標準。其中T分期是指原發灶侵犯程度,分期越高,則代表侵襲程度更深[8]。因此,不同T分期食管癌患者的治療方法及預后存在一定差異。故術前明確食管癌分期對患者具有重要意義。
X射線鋇餐造影、超聲等是臨床既往觀察上消化道腫瘤進展的常用手段。但僅能識別黏膜表面的病理改變,即使通過腫瘤表面組織病理活檢,仍無法明確腫瘤浸潤深度及食管壁與相鄰臟器受累情況[9,10]。文獻顯示,腫瘤浸潤程度與手術切除范圍及患者5年生存率存在緊密聯系[11]。T1、T2期食管癌屬于早期局灶性病變,通過根治性手術治療,遠期預后較好;而T3、T4期食管癌屬于局部進展期病變,臨床需先進行輔助化療減少腫瘤體積,以期到達可切除條件進行手術治療,但患者預后不佳[12,13]。本研究采用的MSCT與3.0T MRI辨別腫瘤病灶與食管壁病變層相對位置關系明確,且通過增強掃描,可觀察到影像變化特征,其中MSCT或可受到脂肪層干擾。上述兩種檢查方法在食管癌腫瘤病灶診斷中均具有較高的敏感性,但由于成像原理不同,亦受到不同類型因素的影響[14,15]。朱宗明等[16]指出,MSCT下食管壁外表面輪廓可出現不規則增厚及強化,周圍脂肪層消失,增強掃描呈輕中強化。而MRI動態增強掃描中,信號采集時間較短,可減少呼吸偽影與溶劑效應,因此圖像采集更為清晰,食管壁表面信號規整[17]。
傳統CT層厚較大,且掃描時間長,圖像質量不佳,尤其是對食管癌分期評估的敏感性較低。MSCT則可通過提高圖像分辨率保持清晰度,同時結合多項重建技術提高圖像質量。但MRI相較于MSCT、超聲內鏡等檢查而言,無電離輻射危害,且不屬于侵入性檢查,具有良好的安全性及耐受性;同時MRI還具有較高的分辨率,利用MRI對T期食管癌掃描,可以清晰顯示正常食管壁的8層結構,有效判斷食管癌浸潤深度;且DWI掃描可準確顯示食管癌大體腫瘤體積和位置,充分保障食管癌分期診斷的準確性[18]。相關報道顯示,增強掃描是MRI診斷食管癌的核心技術,如腫瘤侵襲周圍組織,相交處延遲期可見明顯強化,具有較高的特異性[19]。本研究結果顯示,3.0T MRI對食管癌T分期診斷準確率明顯高于MSCT,且與病理結果具有良好的一致性,與趙峰等[20]報道相符,表明MRI在診斷食管癌分期中較MSCT更具優勢。
綜上,MSCT、MRI均可有效顯示食管癌影像學特征,在食管癌術前分期中具有一定價值,但MRI對T分期的診斷準確率更高,更有利于術前獲取腫瘤病灶累及區域的可靠信息。

