分析自動痔瘡套扎術與傳統痔瘡手術治療痔瘡的療效對比
佟鐵鋼
(沈陽七三九醫院,遼寧 沈陽 110034)
痔瘡即直腸下端肛墊病理性肥大情況,發病率占肛腸疾病總數52.2%,發病后患者將表現出便血、局部墜脹、瘙癢、疼痛等癥狀,若未及時治療可能引發失血性貧血及其他嚴重后果,應引起相關醫務人員、患者及家屬注意[1]。根據發生部位不同可將痔瘡分為內痔、外痔、混合痔等多種類型,其中混合痔即內痔、外痔混合體。目前臨床針對中重度混合痔患者多采用外科手術治療,但由于現階段可供選擇的手術方案較多,在實際工作中如何取舍仍存一定爭議[2]。基于此,本文將以2018年9月至2019年11月作為本次研究區間,選取在此區間內我院收治的90例混合痔患者進行本次研究,對比分析自動痔瘡套扎術(ruiyun procedure for hemorrhoid,RPH)聯合外剝內扎術(milligan-morgan,M-M)、單純外剝內扎術對混合痔患者的臨床治療有效性、安全性,以期為今后臨床接診此類患者后合理取舍手術方案提供可靠依據,報道如下。
1 資料與方法
1.1 一般資料 90例混合痔患者予以隨機數字表法分組,其中研究組(n=45)男∶女=26∶19,年齡27~74歲、平均(51.33±0.60)歲,病程3~11年、平均(7.02±0.17)年,內痔分期:Ⅱ期12例、Ⅲ期22例、Ⅳ期11例;外痔分類:血栓4例、結締組織19例、靜脈曲張22例。對照組(n=45)男∶女=25∶20,年齡25~73歲、平均(51.31±0.59)歲,病程2~12年、平均(6.99±0.18)年,內痔分期:Ⅱ期14例、Ⅲ期21例、Ⅳ期10例;外痔分類:血栓3例、結締組織18例、靜脈曲張24例。兩組上述一般資料各項數據對比結果均為P>0.05(即本次研究分組情況具有可比性),由本院醫學與倫理研究會審核本次研究內容。
納入標準:①符合中華醫學會外科學分會結直腸肛門外科學組關于《痔臨床診治指南》[3](2006)中混合痔診斷標準。②對本次研究中涉及的自動痔瘡套扎術聯合外剝內扎術、單純外剝內扎術等手術方案具有良好耐受性,無相關禁忌證。③患者意識清醒,可積極配合本次研究。④患者及家屬對本次研究內容完全知情并簽署知情同意書(遵循獨立、自愿的簽署原則,協議由本院醫學與倫理研究會制定)。
排除標準:①合并精神、免疫等全身系統性疾病者。②合并嚴重感染患者。③惡性腫瘤患者。④心臟、肝臟、腎臟等重要臟器嚴重病變(器質性)者。⑤處于生理特殊時期(如產褥、妊娠等)女性混合痔患者。⑥存在意識不清、依從性差等情況。⑦凝血功能障礙者。⑧合并其他肛腸科疾病者。⑨拒絕簽署知情同意書者。
1.2 方法
1.2.1 手術方法
1.2.1.1 研究組 該組行自動痔瘡套扎術聯合外剝內扎術治療,具體如下:①術前常規備皮、清潔灌腸,入室后行全身麻醉,協助患者取膀胱截石位,常規消毒鋪巾,對肛管、直腸下段有效消毒。②將肛門鏡置入后明確齒狀線、內痔位置,將痔瘡套扎吻合器、負壓吸引器相連后打開負壓,槍管置入并對準需套扎組織,待組織吸入槍管內且負壓值處于0.08~0.10 mPa范圍內后扣動扳機釋放膠圈,此時即1個痔核完成套扎,若患者存在多個內痔核處理方法同上。③內痔套扎操作完成后將外痔部分有效鉗夾,肛緣外皮膚做一個“V”字形手術切口,將皮下外靜脈叢剝離至齒線附近,對痔核予以鉗夾、結扎、切除等處理,同法處理其他外痔核。④藻酸鋅鈣敷料、凡士林油紗塞肛,塔紗壓迫包扎、膠布固定,術后常規予以抗感染、止血等對癥治療,術后常規禁飲、禁食6 h,禁便2 d,之后予以乳果糖軟化大便。
1.2.1.2 對照組 該組選用外剝內扎術治療,具體如下:①術前準備同研究組,擴肛后探查痔核數量、位置、大小等情況。②將外痔部分鉗夾并行“V”字形切口,將皮下外靜脈叢剝離至齒線附近,對應內痔基底部予以鉗夾(中彎鉗)。③于血管鉗下利用2.0帶針線行“8”字貫穿縫合、雙重結扎,將部分殘端剪除后縫扎止血。④術后處理同研究組。
1.2.2 觀察指標 ①手術情況:記錄兩組手術時間、術中出血量、術后住院時間等指標。②術后恢復情況:記錄兩組術后創面愈合時間、術后肛門墜脹時間、術后住院時間等指標。③疼痛情況:記錄兩組術后1 d、3 d、5 d疼痛程度。采用視覺模擬評分法(Visual Analog Scale,VAS)評價患者的疼痛程度。評價時為患者提供一張由左至右依次標有0~10數字的卡片并告知其在能夠代表此時自覺疼痛感的數字下面做標記,該數字即為患者疼痛程度的評分。評分與患者的疼痛程度呈正相關(分數越高,疼痛程度越重)。④并發癥:記錄兩組術后并發癥發生情況,如肛門狹窄、脫落期出血、尿潴留、創面水腫等。
1.3 統計學方法 本文中兩組手術情況、術后恢復情況、不同時間點VAS評分結果等指標均屬于計量資料,由()表示,行t檢驗;兩組術后并發癥發生情況屬于計數資料,由[n(%)]表示,行χ2檢驗。經統計產品與服務解決方案軟件(SPSS26.0)對相關數據檢驗,結果為P<0.05時,則提示差異有統計學意義。
2 結果
2.1 手術及術后恢復情況 經分析可知,兩組手術時間對比并無顯著差異(P>0.05);研究組手術中出血量、術后創面愈合時間、術后肛門墜脹時間、術后住院時間等均少于對照組,數據對比差異具有統計學意義(P<0.05)。見表1。
表1 兩組手術及術后恢復情況對比()
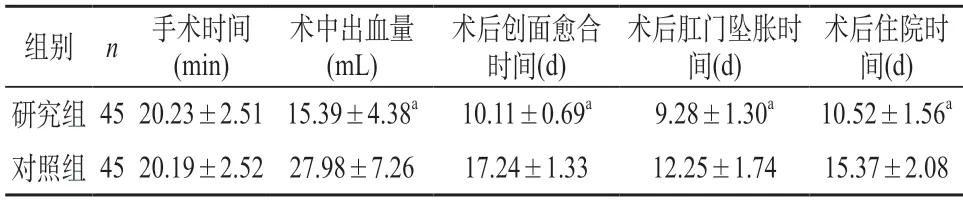
表1 兩組手術及術后恢復情況對比()
注:a表示研究組與對照組數據比較,P<0.05。
2.2 疼痛情況 兩組隨著術后時間延長,VAS法評分均呈逐漸下降趨勢(組內各組不同時間對比均P<0.05),而且研究組術后1 d、3 d、5 d VAS評分均顯著低于對照組(組間兩組不同時間對比均P<0.05)。見表2。
表2 兩組術后不同時間點VAS評分情況對比(分,)

表2 兩組術后不同時間點VAS評分情況對比(分,)
2.3 并發癥 研究組混合痔患者術后并發癥發生率為8.89%,對照組為48.89%,數據對比差異具有統計學意義(P<0.05)。見表3。本次研究中未出現1例患者同時發生2種及以上并發癥情況,未見因并發癥導致休克、死亡等嚴重后果者。

表3 兩組術后并發癥發生情況對比[n(%)]
3 討論
痔(俗稱痔瘡)是一種位于肛門部位的常見疾病,任何年齡都可發病,但隨著年齡增長,發病率逐漸增高。在我國,痔是最常見的肛腸疾病。目前多項研究認為,痔瘡的主要危險因素包括久坐、久站、刺激性食物、便秘等,混合痔具有病程長、痔核反復脫出等特點,對患者生理功能、心理狀態均將造成嚴重影響[4]。內痔分為4度[5]。①Ⅰ度:排便時出血,便后出血可自行停止,痔不脫出肛門。②Ⅱ度:常有便血;排便時痔脫出肛門,排便后痔自動還納。③Ⅲ度:痔脫出后需用手輔助還納。④Ⅳ度:痔長期在肛門外,不能還納。其中,Ⅱ度以上的內痔多形成混合痔,表現為內痔和外痔的癥狀同時存在,可出現疼痛不適、瘙癢,其中瘙癢常由于痔脫出時有黏性分泌物流出。由于混合痔患者肛門黏膜長期受到摩擦使其失去黏膜特性、纖維組織增生,表面可見可移行鱗狀上皮形成,行手法復位后仍具有較高的脫出風險,因此針對Ⅱ~Ⅳ度混合痔患者多選擇外科手術治療,但在實際工作中選取手術方案應遵循創傷小、效果好、恢復快等原則[6]。
外剝內扎術是既往臨床用于治療混合痔的主要術式之一[7],早在1919年即由Miles提出,此法理論基礎為靜脈曲張學說,具有操作簡單、使用方便、學習曲線短等特點[8]。外剝內扎術操作過程中通過使皮下曲張靜脈叢外剝、對痔核內扎從而實現阻斷局部血供的目的,痔核因缺血壞死后將其切除[9]。但由于外剝內扎術治療混合痔具有局部創傷大、切除組織多、術中出血量高等弊端,加之術中對肛墊結構、肛周皮膚造成嚴重傷害,患者術后不僅產生明顯疼痛感,還將顯著增加肛門狹窄、排便困難等不良反應發生率,不利于其盡快恢復健康。本文中對照組混合痔患者選用外剝內扎術治療后,該組手術中出血量、術后創面愈合時間、肛門墜脹時間、住院時間均較長,此外對照組術后并發癥發生率高達48.89%,進一步證實外剝內扎術治療混合痔的弊端[10]。
自動痔瘡套扎術是在中醫傳統結扎療法治療痔瘡的基礎上發展而來的新型手術方式,此法能夠在去除痔核的同時有效上移、復位、固定肛墊,具有創傷少、時間短、痛苦小、安全性高、美觀性強等特點[11]。針對混合痔患者使用自動痔瘡套扎術時,操作者在齒狀線上方1.50~3 cm處適當位置利用特制自動痔瘡套扎器將膠圈于痔、痔上黏膜基底部吸引(負壓)、套扎,待脫垂/松弛的肛管黏膜下肌層吸入后固定松弛直腸黏膜,之后通過膠圈緊縮、絞勒實現阻斷直腸黏膜下血管、痔動脈及痔靜脈的交通吻合支血運,從而有效干擾痔核血供、減少其靜脈回流,對降低痔充血肥大、血流淤滯等情況均具有積極意義,痔隨之發生缺血、萎縮、壞死并最終達到套扎組織脫落(逐漸)的目的,使局部瘢痕形成、周圍組織固定,脫垂肛墊實現上懸吊及牽拉[12-13]。自動痔瘡套扎術適用于各期內痔患者,應注意的是臨床單純內痔發生率較低,多數內痔患者伴發外痔、直腸黏膜內脫垂、肛乳頭肥大等情況[14],因此單一使用該術式效果并不理想,若將其與外剝內扎術聯合使用雖在一定程度上增加了切口數量,但自動痔瘡套扎術使大部分肛墊上提復位從而減小外痔部分,此時實施外剝內扎術僅需造成較小手術切口即可達到理想治療目的,術后恢復效果也將顯著提高[15]。
本文通過分組研究證實,利用自動痔瘡套扎術聯合外剝內扎術治療的研究組混合痔患者術中出血量、術后恢復情況均優于行外剝內扎術的對照組,此外研究組術后不同時間點疼痛程度均較輕、術后并發癥發生率較低,此結論與國內外相關研究結果相符、
綜上,將自動痔瘡套扎術聯合外剝內扎術應用于混合痔患者臨床治療過程中有效性及安全性均較優,有利于患者術后盡快恢復健康,值得今后推廣。

